Соотношение лпвп и лпнп норма. Последствия нарушения липидного спектра. Что такое холестерин
Сердечно-сосудистые заболевания в настоящее время занимают ведущее место по причине смерти в мире. Поэтому борьба с ними требует сложного и многостороннего подхода, как в лечении, так и в диагностике. Одним из механизмов развития патологии сердца является изменение стенок сосудов и образование на них так называемых атеросклеротических бляшек. Эти образования представляют собой участок стенки, пропитанной липидоподобными веществами или жирами – холестерином и триглицеридами. Ведущим фактором развития этого процесса является высокий уровень жироподобных веществ в крови, поэтому в рамках диагностики сердечно-сосудистых и обменных заболеваний довольно часто проводят исследование липидограммы. Этот метод исследования позволяет определить количество липидов в крови и ряд других критериев жирового обмена.
Некоторые показатели липидограммы (уровень холестерина, количество некоторых фракций липопротеидных комплексов) определяется в рамках . Однако это исследование не дает в полной мере представление о жировом составе крови. Кроме того, при наличии признаков атеросклероза и других нарушений липидного обмена более логично провести узкоспециализированное исследование, чем определять еще множество не столь важных показателей биохимического состава крови.
В крови здорового человека холестерин и другие липиды являются нормальным компонентом – в частности, именно из жироподобных веществ строятся клеточные мембраны абсолютно всех клеток. Кроме того, именно с кровью происходит транспорт жиров из кишечника в ткани и из «запасов» организма к месту их потребления – как известно, липиды являются очень продуктивным источником энергии. Поэтому диагностической ценностью обладает не само обнаружения липидов в крови, а превышение ими уровня допустимых норм. В то же время этот показатель может претерпевать достаточно значительные колебания под воздействием различного рода внешних и внутренних факторов. По этой причине, для отражения наиболее правильной картину уровня липидов необходимо перед сдачей анализа придерживаться определенных правил:
- Прием пищи, особенно жирной, накануне исследования необходимо исключить. Лучше всего придерживаться нормального режима питания и просто отказаться от ужина перед забором крови на следующий день.
- Нежелательны сильные физические и эмоциональные нагрузки за день до исследования – это вызывает мобилизацию ресурсов организма, что может повлиять на результаты исследования.
- Курение непосредственно перед сдачей анализа на определение липидограммы также ведет к повышению уровня жиров в крови и искажению диагностической картины.
- При постоянном приеме каких-либо лекарственных препаратов необходимо обязательно указать на этот факт лечащему врачу. Ряд лекарственных веществ, таких как некоторые нестероидные противовоспалительные средства, бета-блокаторы, гормональные препараты (в том числе и оральные контрацептивы) активно влияют на уровень холестерина и липидов.
После сдачи анализа производится определение основных показателей липидограммы и их интерпретация.
Расшифровка результатов анализа
Главными липидами крови являются холестерин и триглицериды – аналоги обычных жиров. Однако, как известно, жироподобные вещества не растворяются в воде, которая является основой плазмы крови. В связи с этим для транспорта подобных соединений необходимы белки. Они соединяются с жирами, образуя особые комплексы, называемые липопротеиды, которые способны переносится с током крови к тканям. Поглощение данных комплексов клетками происходит при помощи особых рецепторов на внутренней поверхности сосудов.
С учетом того, что плотность белка приближается к плотности воды, а удельный вес липидов намного меньше, то соотношение количества этих двух компонентов липопротеидного комплекса влияет на его среднюю плотность. На этой основе была разработана методика . В рамках определения липидограммы выясняется количество холестерина в каждой фракции (что отражает общее количество определенного типа липопротеидов), а также общее количество холестерина и триглицеридов. На основе полученных данных вычисляется еще один важный показатель липидограммы – коэффициент атерогенности.
В некоторых лабораториях определяется дополнительная фракция белково-жировых комплексов – липопротеиды промежуточной плотности (ЛППП). Однако их количество не играет значительной диагностической роли.
Характеристика показателей липидограммы и интерпретация результатов
Одним из главных показателей липидограммы является количество . В последние годы было опубликовано масса материалов о его вреде для здоровья и до сих пор звучат призывы об исключении продуктов с высоким содержания холестерина (например, жиры животного происхождения, яичный желток) из рациона человека. Однако в организме человека есть два источника этого жироподобного вещества. Один, экзогенный, обусловлен употреблением жирных продуктов, другой, эндогенный, который заключается в образовании холестерина внутри самого организма. При некоторых нарушениях обмена веществ образование этого соединения идет быстрее обычного, что и способствует его повышению в крови. Подсчитано, что роль эндогенного холестерина в развитии атеросклероза и других нарушений метаболизма во много раз выше его поступления с пищей.
Повышать значения этого показателя могут не только изменения обмена веществ, но и некоторые заболевания. Так, при сахарном диабете формируется определенный метаболический блок, который приводит к появлению большого количества кетоновых тел и холестерола. По этой причине у больных сахарном диабете нередко развивается гиперхолестеринемия. Другим заболеванием, которое вызывает рост этого критерия липидограммы, является почечная недостаточность и гломерулонефрит. При этой патологии возникает большая потеря белка плазмы крови с мочой из-за нарушенной работы почечного фильтра. Это ведет к нарушению реологических свойств крови (вязкости, текучести, онкотического давления). В такой ситуации организм компенсаторно выделяет большое количество липопротеидов, которые хоть немного помогают сохранить нормальные показатели системы крови.
С учетом того, что повышение уровня липидов является острой проблемой мирового значения, согласно рекомендациям ВОЗ была разработана международная шкала для каждого показателя липидограммы, отражающая опасность каждого уровня. Для общего холестерина она имеет следующий вид:
- оптимальное значение – не более 5,15 ммоль/л;
- погранично повышенное – 5,15-6,18 ммоль/л;
- высокое значение – более 6,2 ммоль/л.
Обычно находится в равновесии с количеством холестерина. То есть, их рост при различных патологических состояниях происходит практически одновременно. Такая взаимосвязь возникает по причине того, что эти два жироподобных соединения переносят практически одни и те же типы липопротеидов. В связи с этим данный показатель обычно рассматривается в комплексе всей липидограммы, а также в качестве индикатора правильности анализа. Все дело в том, что в случае индивидуального роста триглицеридов на фоне нормы или не столь высокого уровня общего холестерола исследование признается недостоверным. Просто это означает, что человек недавно употребил большое количество жиров с пищей, что искажает результаты анализа.
Тем не менее, для уровня триглицеридов также разработаны международные критерии оценки результатов:
- нормальное значение – не более 1,7 ммоль/л;
- погранично повышенное – 1,7-2,2 ммоль/л;
- высокое значение – 2,3-5,6 ммоль/л;
- крайне высокое значение – более 5,6 ммоль/л.
Однако абсолютные значения как холестерина, так и триглицеридов непосредственно зависят от числа содержащих эти вещества липопротеидов. А среди них имеются полезные и более вредные фракции. Собственно говоря, именно существованию этих комплексов и особенностям их метаболизма обязано своим правом на существование рассуждение о разделении холестерина на «хороший» и «плохой». Одни из них выполняют полезную функцию и обеспечивают жироподобными веществами органы и ткани, тогда как другие (содержащие «плохой» холестерин) провоцируют развитие атеросклероза.
Липопротеиды низкой плотности (ЛПНП) названы так по той причине, что количество жиров в них превышает количество белка, что и приводит к более низкому удельному весу или плотности. Именно эти комплексы наряду с ЛПОНП считают главными виновниками атеросклеротических преобразований в сосудистой стенке. Происходит это по той причине, что рецепторов, которые служат посадочной площадкой для липопротеидов, к этой фракции в клетках довольно мало, к тому же большая часть из них находится в функциональной зависимости от работы рецепторов к ЛПВП. Это приводит к тому, что при излишнем образовании этих комплексов (при несбалансированном питании, эндокринных заболеваниях, патологиях почек) они не успевают проникать и перерабатываться в тканях и накапливаются в крови. При некоторой критической концентрации они способны пропитывать слабые места сосудистой стенки и вызывать развитие атеросклеротической бляшки.
Именно уровень данной фракции липопротеидов вносит наибольший вклад в количество общего холестерина. Будучи наиболее распространенным классом этих комплексов, он в организме здорового человека выполняет важную и полезную функцию по транспорту значительного количества жироподобных веществ. Однако это возможно только при их адекватном сочетании с липопротеидами других классов – любой дисбаланс системы ведет к накоплению этих белково-жировых соединений. Международная шкала оценки результатов исследования количества ЛПНП выглядит таким образом:
- оптимальное значение – не более 2,6 ммоль/л;
- выше оптимального значения – 2,6-3,35 ммоль/л;
- погранично повышенное – 3,36-4,12 ммоль/л;
- высокое значение – 4,15-4,9 ммоль/л;
- очень высокое значение – более 4,9 ммоль/л.
Липопротеиды очень низкой плотности (ЛПОНП) имеют неоднозначную оценку в научной медицинской среде. Практически все специалисты единогласно считают их главными виновниками в развитии атеросклероза наряду с ЛПНП, однако если по поводу последних доказано, что в нормальных количествах они являются постоянным и важным компонентом плазмы крови, то насчет ЛПОНП это пока достоверно не известно. Существуют мнения, что этот тип комплексов сам по себе является патологической формой липопротеидов – косвенно это доказывает тот факт, что рецепторы к нему до сих пор пока не обнаружены. В целом, можно сказать, что высокие значения этого показателя липидограммы в любом случае указывают на нарушения обмена веществ. По причине неопределенности вокруг «статуса» ЛПОНП международные критерии безопасности их количества пока не разработаны.
Липопротеиды высокой плотности (ЛПВП) являются физиологичным и важным компонентом крови. Именно эта фракция белково-жировых комплексов обладает ярко выраженным антиатеросклеротическим действием – то есть не просто не провоцирует жировую инфильтрацию стенок сосудов, но и активно ей противостоит. В основном этот эффект обеспечивается за счет взаимосвязи рецепторов к различным типам липопротеидов. Таких посадочных площадок для ЛПВП очень много и они способны «отрывать» рецепторы для других фракций, способствуя их усвоению тканями и уменьшению концентрации вредных липидов в крови. Кроме того, благодаря большому содержанию полиненасыщенных жирных кислот эта фракция играет заметную роль в стабилизации работы нервной системы. Также в нее входит холестерин – его «хорошая» часть. Поэтому при определении липидограммы более негативным признаком считается снижение уровня ЛПВП, чем его повышение.
Ввиду столь важной роли липопротеидов высокой плотности в жировом обмене крови для этого показателя также разработаны международные оценки уровня:
- Низкое значение (высокий риск развития атеросклероза) – менее 1 ммоль/л у мужчин и 1,3 ммоль/л у женщин;
- Среднее значение – (повышенный риск развития патологии) – 1-1,3 ммоль/л у мужчин и 1,3-1,5 ммоль/л у женщин;
- Высокое значение (низкий риск развития атеросклероза) – более 1,6 ммоль/л у лиц обоих полов.
Является своеобразным итогом проведения липидограммы, который вычисляется после определения всех ее показателей. Хотя для выяснения этого значения достаточно всего два критерия – уровень общего холестерина и количество липопротеидов высокой плотности. Этот коэффициент отражает соотношение между количеством ЛПНП, ЛПОНП и ЛПВП – иногда встречается мнение, что он определяет соотношение между плохим хорошим холестерином, что, по сути, тоже правильно. Ведь структурно и химически холестерол в разных типах липопротеидах одинаков и лишь строение этих фракций определяет, куда будет направлено это жироподобное вещество – в ткани или на стенки кровеносных сосудов. Формула определения коэффициента атерогенности выглядит так:
Нормальное значение этого показателя составляет примерно 2,2-3,5. Повышение коэффициента говорит о превалировании вредных типов липопротеидных комплексов, что повышает риск развития атеросклероза. Исследования ученых доказали высокую эффективность и достоверность этого критерия липидограммы для диагностики многих типов нарушения обмена веществ.
Большое количество врачей рекомендуют производить определение липидограммы всем лицам старше 20 лет хотя бы раз в год. Ведь развитие атеросклеротической бляшки на фоне большого количества липидов в крови занимает долгие годы, но когда имеются уже выраженные изменения сосудов то большинство методов лечения уже малоэффективны. И лишь своевременное определение повышенного уровня холестерина и других жироподобных веществ позволит избежать этого достаточно простыми мероприятиями – корректировкой рациона, изменением образа жизни. По словам специалистов, нормальная липидограмма – залог долгой и здоровой жизни.
Заболевания сердца и сосудов широко распространены среди людей различного возраста. В связи с этим, постоянно проводятся исследования о возможностях их профилактики и лечения. Предупреждение сердечно-сосудистых заболеваний тесно связано с поиском и искоренением факторов риска, важнейшим из которых является поддержание нормального уровня липидов в крови, куда относят триглицериды, холестерин, липопротеиды низкой и высокой плотности, а также ряд аполипопротеидов. Липидограмма крови включает все эти анализы, облегчая выбор и интерпретацию проведенного исследования.
Холестерин является липопротеином, и в организме человека присутствует в крови и в мембранах клеток
Расшифровка полученной в результате анализа крови липидограммы – задача только лечащего врача. Не стоит заниматься самостоятельной интерпретацией данных.
Что определяет липидограмма?
Проведение данного лабораторного исследования, направлено на выявление нескольких параметров липидного обмена, которые будут более подробно описаны далее:
- Холестерин – важнейший компонент клеточных мембран, получаемый организмом, как из продуктов питания, так и в результате внутреннего синтеза в печеночной ткани.
- Липопротеиды высокой плотности (ЛПВП или «хорошая» форма холестерина) – это комплексное соединение белков и жиров, используемое для транспорта липидов из периферических сосудов и тканей в печень. ЛПВП препятствуют образованию атеросклеротических бляшек в сосудистом русле.
- Липопротеиды низкой и очень низкой плотности (ЛПНП и ЛПОНП, или «плохой» холестерин) – комплексы белков и жиров, транспортирующие липиды в органы и ткани нашего организма. Как правило, именно они ответственны за образование атеросклероза в сосудах, в связи с доставкой туда большого количества холестерина и других липидов. Однако они имеются и у здоровых людей с нормальными сосудами.
- Триглицериды – главный источник энергии в нашем организме. Преимущественно находятся в жировой ткани.
- Коэффициент атерогенности (КА) – расчетный показатель, показывающий особенности липидного обмена в крови. Отражает соотношение факторов, препятствующих атеросклерозу, к факторам, способствующим поражению сосудов.
- Аполипопротеины А1 и В являются компонентами ЛПВП и ЛПНП, соответственно. Их количество в крови на липидограмме может выявить нарушение содержания липидов в тот момент, когда другие показатели находятся в пределах нормы.
Многие люди интересуются вопросом, как расшифровывать липидограмму? Для этого существуют специально определенные показатели нормы для различных возрастов. Однако интерпретировать результаты и делать выводы о необходимо лечении, должен только лечащий врач.
Показания к проведению
Существуют специально выделенные показания к проведению исследования содержания липидов в крови у взрослых. К ним относят:
- Избыток массы тела, ожирение.
- Возраст более пятидесяти лет.
- Наличие заболеваний сердечно-сосудистой системы (инфаркт миокарда, инсульт, ишемия нижних конечностей) у близких родственников.
- Перенесенные заболевания сердца и сосудов с ишемическим происхождением.
- Наличие факторов риска данных болезней: курение, малоподвижный образ жизни, злоупотребление алкогольных напитков и т.д.
- Профилактические медицинские осмотры.
- Контроль лекарственной терапии, направленной на снижение содержания липидов.
Что такое липидограмма? Это хороший метод контроля и оценки количества жиров в крови пациента, позволяющий оценить динамику развития заболевания, эффективность лечения и выявить факторы риска сердечно-сосудистой патологии.
Подготовка и проведение исследования
Для того, что бы получить точные результаты липидограммы, пациенту необходимо придерживаться ряда простых рекомендаций в подготовке к проведению исследования:
- Сдача крови проходит в утренние часы, натощак;
- На протяжении предыдущего дня нельзя заниматься спортивными упражнениями и любой чрезмерной физической нагрузкой;
- В предшествующие анализу два дня нельзя пить алкогольные напитки и есть острую, тяжелую, жирную пищу;
- Прием пищи должен быть не ближе чем на 8 часов к сдаче крови;
- Необходимо исключить курение и стрессовые ситуации на протяжении предшествующего дня.

Для определения показателей липидограммы используется кровь из вены, взятая утром, натощак
Соблюдение этих требований, позволяет получить верную, развернутую картину липидного обмена у пациента. В современных лабораториях исследования, как правило, проводятся на специальных гематологических анализаторах, позволяющих минимизировать количество ошибок и ускорить всю процедуру.
Расшифровка полученных результатов
Основные липиды в плазме крови – холестерин и триглицериды, играющие большое значение в обменных процессах и содержащиеся в организме в норме. Однако, все липиды не растворимы в воде, поэтому для их транспортировки по кровеносному руслу используются белковые комплексы – липопротеиды различной плотности. Именно они участвуют в процессе транспорта липидов.
Интерпретация полученных данных в результате определении липидограммы зависит от возраста пациента и его пола. Поэтому, каждый ее компонент необходимо рассмотреть в отдельности, в зависимости от данных параметров.
Холестерин, ЛПНП и ЛПВП
Ключевой компонент клеточных мембран, обуславливающий их стабильность и способность клеток выполнять свои функции. За последние десятилетия накопилось большое количество научного материала, подтверждающего участие холестерина в возникновении заболеваний сердечно-сосудистой системы (атеросклероз любой локализации, ишемическая болезнь сердца и пр.). При этом важнейший источник избытка холестерина – неправильное питание с большим количеством жиров. Помимо этого, повысить его количество могут и сами заболевания, что наблюдается при сахарном диабете или хронической недостаточности функции почек.
Липопротеиды низкой и высокой плотности важнейшие «регуляторы» обмена липидов. Именно их содержание в крови влияет на риск развития заболеваний сердца и сосудов. ЛПНП транспортируют холестерин, жирные кислоты и другие липиды из печени, где они синтезируются, в периферические ткани. Именно там, они могут откладываться в стенках сосудов, вызывая и поддерживая атеросклеротический процесс и обуславливая появление таких заболеваний, как ишемическая болезнь сердца, инсульт, синдром Лериша и т.д.
ЛПВП действуют наоборот – они транспортируют жиры из сосудов и органов в печень, тем самым очищают стенки сосудов от накопившихся липидов. Считается, что именно ЛПВП главный фактор в борьбе с атеросклерозом.
В зависимости от возраста пациентов, выделяют следующие показатели нормы холестерина и липопротеидов различной плотности:
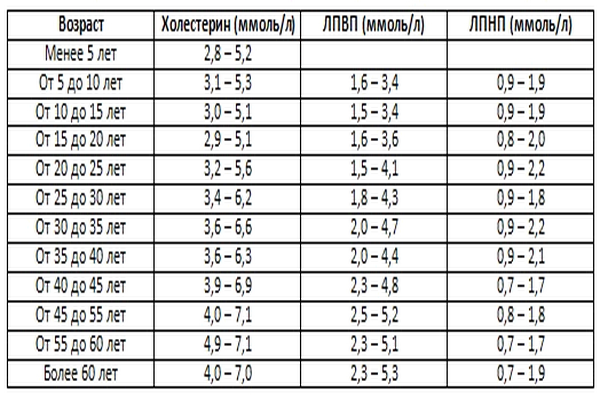
При этом показатели холестеринового обмена у женщин всегда находятся на нижних границах указанных норм, что связано с «защитным» воздействием женских половых гормонов на липидный обмен. В таблице мы видим, что увеличение возраста приводит и к увеличению содержания холестерина и ЛПНП в крови.
При интерпретации результатов очень важно правильно выбрать показатели нормы в зависимости от возраста и пола пациента.
Триглицериды
Уровень триглицеридов тесно связан с содержанием холестерина. Данных класс жиров является энергетическим депо нашего организма и накапливается в жировой ткани. Однако высвобождающееся жирные кислоты могут принимать участие и в патологических процессах, поэтому определение триглицеридов включено в липидограмму.
Триглицериды, также как и холестерин, переносятся в кровеносном русле в составе липопротеидов разной плотности. Колебания данного липида очень сильно зависят от приема пищи пациентом, в связи с чем, важно соблюдать изложенные выше рекомендации о подготовке к сдаче крови. В противном случае, полученные данные не будут соответствовать действительности и не будут иметь какой-либо клинической значимости для профилактики, диагностики или лечения заболевания.
| Возраст в годах | Мужской пол | Женский пол |
| От 0 до 10 | 0,4 – 1,1 | 0,4 – 1,2 |
| 11– 15 | 0,4 – 1,4 | 0,4 – 1,5 |
| 16– 20 | 0,45 – 1,8 | 0,4 – 1,5 |
| 21– 25 | 0,5 – 2,3 | 0,4 – 1,5 |
| 26– 30 | 0,5 – 2,8 | 0,4 – 1,65 |
| 31– 35 | 0,55 — 3,0 | 0,4 – 1,65 |
| 36– 40 | 0,6 — 3,6 | 0,45 – 1,7 |
| 41– 45 | 0,6 — 3,6 | 0,45 – 2,0 |
| 46– 50 | 0,65 — 3,7 | 0,5 – 2,2 |
| 51– 55 | 0,68 — 3,6 | 0,5 – 2,4 |
| 56– 60 | 0,7 — 3,2 | 0,55 – 2,6 |
| 61– 65 | 0,7 — 3,3 | 0,6 – 2,7 |
| 66– 70 | 0,6 – 3,0 | 0,7 – 2,7 |
Показатели нормы триглицеридов также зависят от содержания половых гормонов, в частности, эстрогенов. Поэтому их количество ниже у представительниц женского пола.
Коэффициент атерогенности
Данный показатель не определяется напрямую при проведении биохимического исследования крови. Его расчет основывается на использовании специальной формулы:
Коэффициент атерогенности = (Общий холестерин — ЛПВП)/ЛПВП
Значения данного коэффициента используются для оценки риска развития заболеваний сердечно-сосудистой системы и интерпретирования содержания показателей жирового обмена в липидограмме.

Важным диагностическим критерием риска развития атеросклероза является повышение фракции ЛПНП, которая называется атерогенной, то есть способствующей развитию атеросклероза
В норме, значение данного параметра должно быть от 2,5 до 3,5. Если же коэффициент превышен, то значит, в организме находится большое количество «плохих» липидов – холестерина и ЛПНП. Это один из ключевых параметров липидограммы.
Аполипопротеины
Аполипопротеид А1 – входит в состав ЛПВП и является связующим компонентом между отдельными молекулами липидов. Именно данный белок обуславливает антиатерогенное действие ЛПВП на сосуды.
Аполипопротеин А1 связывает «плохой», периферический холестерин и уносит его в печень.
Аполипопротеид В, в свою очередь, наоборот является структурным компонентом ЛПНП и ЛПОНП, обуславливая их атерогенное действие.
В норме, между двумя этими белками, как и между ЛПВП и ЛПНП должно быть равновесие, позволяющее поддерживать липидный обмен на нормальном уровне.
Так, что же это такое липидограмма? Это комплексный метод биохимической оценки содержания липидов в крови пациента, способствующий раннему распознаванию факторов риска, а также позволяющий диагностировать и контролировать лечение ряда патологий. В умелых руках врачей-специалистов, липидограмма очень мощный и эффективный инструмент.
Липидограмма – медицинский анализ крови, который показывает состояние жирового обмена организма и возможный риск поражения сердца и сосудов.
Такое исследование крови комплексное и отражает ряд значений:
Отзыв нашей читательницы Виктории Мирновой
Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик. Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого - отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
- общий холестерин;
- триглицериды;
- коэффициент атерогенности;
- липопротеиды высокой, низкой и очень низкой плотности (ЛПВП, ЛПНП, ЛПОНП).
Холестерин
В нашем обществе витает понятие, что холестерин – чрезвычайно ужасное явление. Но это заблуждение, ведь он является составной частью мембран абсолютно всех клеток нашего организма, что повышает их защитные свойства.
 Также из него синтезируются стероидные гормоны – кортизол, тестостерон, эстрогены и другие. Желчные кислоты, без которых невозможно адекватное пищеварение, также образуются из холестерина.
Также из него синтезируются стероидные гормоны – кортизол, тестостерон, эстрогены и другие. Желчные кислоты, без которых невозможно адекватное пищеварение, также образуются из холестерина.
А плохие знания о холестерине ассоциируются с повышением его уровня и развитием атеросклероза сосудов, что ведет к нарушению тока крови и как следствие, «недокровоток» внутренних органов. Особенно страдают от такого «голода» сердце и головной мозг, что может проявиться в виде инфаркта или инсульта.
Расшифровка значений анализа крови на холестерин
Целевой показатель для людей, которые уже страдают нарушением липидного (жирового) обмена – 1,8 ммоль/л.
Это достигается изменением пищевых привычек, введением в свою жизнь физических нагрузок, избавлением от вредных привычек, а также обязательной лекарственной терапией. Лечение может назначить участковый терапевт или кардиолог.
Если уровень холестерина 5,2–6,2 – риск атеросклероза умеренный, выше 6,2 – риск высокий.
ЛПНП
Комплекс, который приносит холестерин тканям. Этот показатель липидограммы наиболее достоверно показывает атерогенность. Можно слышать в обиходе название — «плохой» холестерин. Он очень хорошо прилипает к стенкам, измененным какой-либо хронической патологией сосудов.
ЛПОНП
Относятся к «плохому» холестерину. Но их роль в развитии атеросклероза невелика. Они больше выполняют транспортную роль и синтезируются в печени.
ЛПВП
Это «добрый» холестерин. Высокая концентрация ЛПВП существенно снижает риск атеросклероза и сердечно-сосудистых заболеваний.

В его состав входит 8 полезных лекарственных растений, которые обладают крайне высокой эффективностью в лечении и профилактике аритмии, сердечной недостаточности, атеросклероза, ИБС, инфаркта миокарда, и многих других заболеваний. При этом используются только натуральные компоненты, никакой химии и гормонов!
Триглицериды
Класс липидов, которые выполняют энергетическую и структурную функцию. В норме этот показатель содержится даже у здоровых людей.
Коэффициент атерогенности (КА)
Показывает соотношение «плохого» холестерина к «доброму». Этот показатель особенно четко показывает риск развития атеросклероза. Вычисляется коэффициент путем вычисления разницы между холестерином и ЛПВП и деления ее на ЛПВП.
Расшифровка этого компонента липидограммы:

Подготовка и результаты
Как правильно подготовиться к исследованию? Накануне сдачи анализа крови на липидограмму необходимо за три дня исключить из питания пищу, богатую животными жирами, и алкоголь, избегать физического и эмоционального перенапряжения. Рекомендуется легкий ужин в день перед исследованием.
Утром следующего дня ничего не есть, не пить (можно только воду), не курить, не пользоваться зубной пастой и жевательной резинкой. Важно сохранять спокойствие.
Кому и для чего необходим этот анализ крови?
Такое исследование показано людям независимо от возраста, если:

Если ничего из вышеперечисленного нет, то в целях профилактики атеросклероза холестерин нужно проверять 1 раз в полгода:
- мужчинам старше 40 лет;
- женщинам 50 лет и старше.
Анализ проводится также с целью оценки эффективности лечения противохолестериновыми препаратами.
Как правило, интерпретирует результаты липидограммы участковый терапевт и он же назначает лечение.
Оценка результатов
Показатели зависят от пола и возраста.
Норма липидного профиля у взрослых.
Норма холестерина у детей.
Норма ЛПНП у детей и подростков.
Норма холестерина ЛПВП у детей и подростков.
Если показатели анализа выше нормы, то это носит медицинское название – гиперхолестеринемия.
Гиперхолестеринемия – патологическое нарушение липидного обмена, которое не является заболеванием. Своего рода – это «матрица» для развития атеросклероза сосудов и поражения сердца. Выделяют две формы:
- Первичная (врожденная). Наследственная патология, связанная с дефектом гена, отвечающего за нормальный синтез холестерина.
- Вторичная.
Вторичная форма ассоциирована с такими заболеваниями, как:
- Сахарный диабет, при котором кровь сгущается за счет повышения концентрации глюкозы крови, что способствует формированию атеросклеротических бляшек. Нарушаются процессы синтеза и распада жиров. В крови циркулирует большое количество свободных жирных кислот.
- Гипотиреоз – снижается основной обмен.
- Заболевания желчевыводящих путей и печени и образуются холестериновые камни в желчном пузыре.
- Лекарственное воздействие некоторых мочегонных, бета-блокаторов, иммунодепрессантов.
Существенно влияет особенность питания – злоупотребление жирной и жареной пищей, избыток углеводов.
Как можно улучшить показатели липидограммы?
Все очень просто, не нужно искать волшебного зелья и заклинаний. Необходима борьба с факторами и причинами нарушения жирового обмена. Основные виды «оружия» в борьбе с «плохим» холестерином:
Вы все еще думаете что избавиться от ЗАБОЛЕВАНИЙ СЕРДЦА невозможно!?
- У Вас часто возникают неприятные ощущения в области сердца (боль, покалывание, сжимание)?
Вследствие неправильного питания, наследственной предрасположенности, малоподвижного образа жизни происходит увеличение содержания «плохого» холестерина, производного соединения от липидов.
Повышенный уровень этого соединения приводит к прогрессированию атеросклероза, который в свою очередь может стать причиной инфаркта или инсульта. При подозрении на атеросклероз и иные патологии, пациенту назначается исследование крови на липиды.
Что показывает анализ крови на липидный спектр? В его состав входят несколько значений:
- общего холестерина;
- холестерина липопротеинов высокой плотности, иначе говоря, ХС ЛПВП;
- холестерина липопротеинов низкой плотности или на языке медицинских терминов ХС ЛПНП;
- триглицеридов (хиломикронов).
Нормой считается, если показатель холестерина общего колеблется от 5 до 5,1 ммоль/л. Человек здоров, если уровень ХС ЛПВП более 1 ммоль/л. Целевое значение ХС ЛПНП составляет 3,36-4,14 ммоль/л. Нормальный уровень триглицридов должен составлять менее 2 ммоль/л.
На основе данных анализа липидного спектра крови, врач высчитывает показатель атерогенности, то есть выявляет степень подверженности пациента к развитию атеросклероза. Для его расчета от уровня общего холестерина отнимают результат анализа на ХС ЛПВП и полученный результат делят на значение ХС ЛПВП.

Если коэффициент атерогенности составляет от 3 до значения 4, то у пациента высока вероятность развития атеросклероза, значит, ему следует пересмотреть образ жизни и режим питания.
У здоровых людей этот коэффициент ниже 3. О том, что у данного пациента имеется атеросклероз, станет известно в том случае, если уровень коэффициента атерогенности поднимается выше 5.
Если накануне забора крови пациент ел жирную пищу, курил за час до анализа, простужен, имеет болезни почек или находится в состоянии стресса, то результат анализа может быть недостоверным.
Подготовка перед сдачей анализа
Перед исследованием крови на липидный спектр необходима соответствующая подготовка. Минимум за две недели до взятия анализа не следует резко менять свою диету.
Если утром необходимо сдать кровь на анализ, то вечером накануне этого дня нельзя пить алкогольные напитки. Дело в том, что выпитый накануне алкоголь повышает уровень триглицеридов.
Ужинать нужно не позднее, чем за 12-14 часов до сдачи анализов на определение липидного спектра.
Если не соблюсти это правило, то исследование может показать повышенный уровень липидов. Это связано с тем, что в течение 8-12 часов после еды, поступившие с пищей жиры активно циркулируют в крови.

Сдавать кровь в поликлинике нужно только натощак в утренние часы. Если пациент принимает некоторые группы препаратов, таких как сульфаниламиды, стероиды, адреналин и некоторые другие, то результаты анализа наверняка покажут повышенный уровень холестерина.
Прием гепарина, эритромицина приводит к недостаточной секреции холестерина.
Основные виды холестерина
 Имеющиеся виды холестерина, циркулирующие в крови, условно можно разделить на две группы: атерогенное вещество, то есть то, которое провоцируют развитие атеросклероза, и антиатерогенное соединение, имеющее прямо противоположное действие.
Имеющиеся виды холестерина, циркулирующие в крови, условно можно разделить на две группы: атерогенное вещество, то есть то, которое провоцируют развитие атеросклероза, и антиатерогенное соединение, имеющее прямо противоположное действие.
В группу атерогенных липопротеинов входят тригилицериды, липопротеины низкой плотности. ЛПНП – «плохой холестерин», который приводит к прогрессированию закупорки сосудов бляшками.
Эта группа липидов наиболее активно участвует в формировании тромбов и приводит к сужению просветов сосудов. Триглицериды являются ведущим источником энергии для жизнедеятельности клеток, но повышения их уровня также приводит к атеросклерозу.
Некоторое время тому назад считалось наоборот, что именно ЛПВП приводит к образованию атеросклероза, но исследования ученых опровергли этот факт.
Антиатерогенный или «хороший» холестерин – липопротеиды высокой плотности, они наоборот снижают риск развития атеросклеротических отложений на сосудах. ЛЛВП уменьшают вероятность появления сердечно-сосудистых заболеваний, они транспортируют свободные соединения липидов назад в печень, там они и перерабатываются.
Существует еще одна группа соединений – липопротеины очень низкой плотности (ЛПОНП). Это химические молекулы, которые превращают холестерин в протеины низкой плотности. По сути, он тоже являются атерогенным соединением.
Вред для организма на видео
Что вам еще обязательно надо прочитать:
Показания к назначению анализа
 Липидный спектр крови сдают все люди во время плановых медицинских осмотров. Любому здоровому человеку доктора рекомендуют не реже, чем раз в пять лет сдавать кровь на определение значения общего холестерина.
Липидный спектр крови сдают все люди во время плановых медицинских осмотров. Любому здоровому человеку доктора рекомендуют не реже, чем раз в пять лет сдавать кровь на определение значения общего холестерина.
Если в анализе крови выявляется повышенный уровень общего холестерина, то пациента отправляют на дополнительные исследования, а именно направляют на анализ крови на определение липидного спектра.
При наличии сердечно-сосудистых заболеваниях у пациента или у его родственников, ожирения, сахарного диабета лечащий врач обязательно направит его на определение уровня липопротеидов в крови.
Причины нарушения липидограммы
 Повышенный уровень холестерина – явление, характерное для людей старше 50 лет. До климакса у женщин отмечается незначительный уровень этого соединения в крови, по сравнению с мужчинами.
Повышенный уровень холестерина – явление, характерное для людей старше 50 лет. До климакса у женщин отмечается незначительный уровень этого соединения в крови, по сравнению с мужчинами.
Этим и объясняется тот факт, что дамы в доклимактерическом периоде меньше подвержены развитию гипертонии, инфарктов, чем представители сильного пола.
Повышение уровня холестерина в крови связано с употреблением жирной пищи, гиподинамией, наследственным фактором, курением, избыточным весом, стрессом.
Сахарный диабет, пониженная секреция гормонов щитовидной железы, синдром поликистозных яичников, заболевания почек – все эти болезни вызывают повышение уровня липидов. Беременность также приводит к повышению «плохого» липопротеина и уменьшения величины «хорошего» холестерина в крови.
Уменьшение количества этого вещества в крови может быть сопряжено с заболеваниями печени, неправильным питанием, гипертиреозом, постоянными стрессами, некоторыми видами анемии, сепсисом, туберкулезом.
Последствия нарушения липидного спектра
 Активная секреция холестерина может спровоцировать развитие гипертонии, атеросклероза, сердечно-сосудистых заболеваний, тромбофлебитов, стать причиной ухудшения памяти, инфаркта или даже инсульта.
Активная секреция холестерина может спровоцировать развитие гипертонии, атеросклероза, сердечно-сосудистых заболеваний, тромбофлебитов, стать причиной ухудшения памяти, инфаркта или даже инсульта.
В первую очередь страдает печень, так как повышенный уровень липидов приводит к жировому гепатозу, холестерозу.
Пониженный уровень холестерина тоже не является нормой и может стать причинойL
- депрессии;
- остеопороза;
- бесплодия;
- проблем с ЖКТ;
- геморрагического инсульта;
- диабета;
- недостатка витаминов А, Д, Е, К.
У таких людей повышается риск развития рака печени, алкоголизма, депрессии. Учеными доказано, что риск суицида выше у тех пациентов в 6 раз, которые имеют пониженный холестерин. Избыток хиломикронов может стать отправной точкой для развития панкреатита.
Холестерин – важная составляющая человеческой крови. И избыток, и недостаток этого вещества одинаково опасны для организма. Определением причины отклонения уровня холестерина от нормы занимается врач. Он же прописывает лечение и дает рекомендации, которые необходимо соблюдать для того, чтобы привести уровень холестерина в норму.
Лечим народной медициной расстройства липидного обмена
Нарушения липидного обмена лечатся медикаментозно. А чтобы эффект был лучше, дополнительно показано применение народных средств.
Иногда их назначают и сами врачи. Среди народных методов лечения часто используются травяные отвары и настои.
Их легко приготовить в домашних условиях. В любом случае, прежде чем лечиться тем или иным средством, необходимо проконсультироваться со своим лечащим врачом в поликлинике или частном медицинском центре.
Самолечение не способствует достижению лечебного эффекта, а зачастую бывает даже наоборот.
- Вкусным и питательным средством лечения (а кроме того и профилактики) болезней, связанных с расстройством обмена липидов, является мёд. Но важно, чтобы он был натуральным. Он является мощным антиоксидантом. Для достижения лучшего эффекта к мёду добавляют яблочный сок (желательно выжатый дома при помощи соковыжималки). Один стакан такой смеси выпивают раз в день натощак.
- Отлично подходят для лечения и овощные соки. К примеру, это может быть свежий сок, выжатый из картофеля (его пьют трижды в день по ½ стакана). Можно приготовить и свёкольный сок. Его пьют по 1/3 стакана тоже 3 раза в течение дня. Соки перед употреблением разбавляют прокипячённой водой.
- Превосходное средство при болезнях жирового обмена – расторопша. В аптеке продают различные фитопрепараты на её основе. Для лечения подойдёт любой из них.
- Иногда достаточно почаще пить зелёный чай, и состояние уже может значительно улучшиться.
- Расщеплению и выведению жиров из организма способствуют соцветия розы, бессмертника и календулы. Они также уменьшают отложение жиров в сосудах.
- Если нарушен холестериновый обмен, показано применение средств с содержанием корней девясила, а также одуванчика и лопуха. Того же эффекта получится добиться при приёме средств на основе стеблей и листьев овса и крапивы. При их регулярном употреблении уровень «плохого» холестерина в крови снизится.
- Отлично, если удастся найти в аптеке сборы из плодов шиповника, рябины, а также боярышника. Можно самим сделать отвар, взяв в одинаковых количествах корни одуванчика, плоды шиповника, соцветия розы и бессмертника. Также добавляются сюда листья и стебли овса, тысячелистника, крапивы. Отвар готовится так: берётся ложка (столовая) приготовленных заранее трав (их предварительно засушивают), заливается горячей водой в количестве 400 мл. Всё прогревается минут 10 на водяной бане и настаивается порядка часа под закрытой плотно крышкой. Принимать отвар следует понемногу (примерно по 100 мл) после еды 3 раза в день.
Снизить уровень холестерина в крови получится, если употреблять сбор различных лекарственных трав (шалфея, подорожника, чернобыльника, листьев берёзы, сережек ольхи). Принимать его следует курсом (один месяц) трижды в день. Отвар делают с небольшим количеством кипятка и настаивают час.
Добиться ускорения метаболизма получится легко с помощью фитосбора с мятой, пастушьей сумкой, шалфеем, сенной, ежевикой, золотарником, рыльцами кукурузы и другими компонентами в составе. Такой фитосбор принимают в течение 3 месяцев подряд также по 3 раза в день после принятия пищи.
В аптеке всегда можно поискать и другие виды травяных сборов, способствующих улучшению жирового обмена.
Заболевания сердечного и сосудистого характера являются самыми частыми сегодня. Причина заключается в изменении обмена жира и атеросклерозе, который поражает стенки сосудов. Оценка степени риска атеросклероза определяется путем лабораторных исследований, в том числе назначается липидограмма. Какая норма у женщин, возможные отклонения покажет этот анализ.
Наличие холестерина и других липидов в кровеносной системе здорового организма считается нормальным. Благодаря жироподобным веществам происходит строение клеточных мембран всех клеток. Помимо этого, с кровью идет транспортировка жиров в ткани из кишечника, а также из сбережений организма к участку их использования.
Как известно, липиды – это эффективный источник энергии. Потому в диагностике важно не выявление липидов, а определение их завышенного показателя по сравнению с допустимой нормой. Однако данный уровень способен подвергаться значительным колебаниям от влияния различных внутренних и внешних причин.
Из-за данных факторов, чтобы отразить более точную картину липидного показателя, перед тем, как сдавать анализ, нужно следовать рекомендациям:
- Исключить перед анализом потребление пищи, в особенности жирной. Питаться, следуя нормальному режиму, но отказаться от вечернего приема пищи.
- До исследования не нужно физически и эмоционально перегружаться, так как эти явления способны вызвать мобилизацию сбережений организма и повлиять на итог анализа.
- Нельзя курить перед обследованием: это приводит к увеличению жирового показателя в крови, из-за чего искажается диагностическая обстановка.
- Если пациент все время принимает какие-либо медикаменты, об этом моменте нужно сказать врачу. Некоторые противовоспалительные лекарства, бета-блокаторы, гормональные медикаменты действенно воздействуют на индекс липидов и холестерина.
Индекс общего холестерина при терапии бета-адреноблокаторами становится выше. Они часто назначаются при патологии сердца и сосудов, что дает повод провести липидограмму.
Понижение уровня холестерина наблюдается у людей, которые принимают гиполипидемические препараты, эстрогены, андрогены. Прием кортикостероидных и половых гормонов способствует увеличению не только холестерина, но ЛПНП и ЛПВП. Контрацептивы приводят к увеличению ХС, ЛПНП и понижают ЛПВП.
Возможность различных препаратов воздействовать на показатели обследования обязывает как учесть это при расшифровке анализа, так и вести тщательный контроль больных, употребляющих эти медикаменты. Такие люди могут столкнуться с угрозой повышения развития патологии сердца и сосудов.
Анализ крови на выявление липидного спектра рекомендуют проходить на голодный желудок с утра. Последнее потребление пищи должно быть как минимум за 12 часов. За 30 минут до обследования не перенапрягаться физически и эмоционально.

На итог исследования могут повлиять:
- травма;
- физический труд;
- потребление еды, спиртные напитки, курение незадолго до забора;
- диета голодом, бессилие;
- сопутствующие недуги с поражением почек, печени;
- период беременности.
Когда анализ сдан, происходит выявление важных нормативов липидограммы и их разъяснение.
Показания к проведению липидограммы
Анализ липидов в крови заключается не только в обнаружении угрозы сердечных и сосудистых патологий, а также в расценивании действенности терапии при уже поставленном диагнозе (диабет, гипертензия, ишемия). Исследование является важным для динамичного контроля больных, которые находятся на гиполипидемической диете, употребляют препараты, снижающие холестерин.
Липидограмма проводится в ряде таких случаев:
- в качестве профилактики 1 раз в 5 лет людям, возраст которых более 20 лет;
- увеличение общей нормы холестерина при биохимическом исследовании крови;
- присутствие нарушений насыщенности холестерина ранее;
- наследственная предрасположенность неблагоприятного течения – наличие у родственников тяжелой формы атеросклероза, нарушения с обменными процессами;
- имеются факторы риска: диабет, лишняя масса тела, курение, гипертония, возрастная категория людей 45 – 55;
- период беременности;
- наличие болезненных приступов за грудью, инсульты, инфаркты;
- проводимая терапия гиполипидемическими средствами, предписание специального диетического питания (наблюдение за эффективностью).
Зачастую итоги обследования трактует терапевт, который также прописывает лечение.

Составляющие липидного спектра
Главным индексом в липидограмме является общий холестерин, который бывает:
- эндогенный – обобщающийся организмом чаще всего в клетках печени;
- экзогенный – попадающий снаружи зачастую с едой.
Он также принимает участие в развитии всех тканей клеточных мембран, благоприятствует поглощению питательных веществ, выступает предшественником гормона роста, отвечает за половое и общее развитее организма.
Установленная норма для людей, страдающих изменением обмена липидов, составляет 1,8 ммоль/л. Это реализуется путем изменения пищевых пристрастий, подключением в жизнь нагрузок на физическом уровне, устранением пагубных привычек, приемом препаратов.
При уровне холестерина 5,2 – 6,2 угроза развития атеросклероза умеренная, если более, чем 6,2 – риск завышен.
В липидный спектр крови входят 5 показателей.
Липопротеины с высокой плотностью – ЛПВП
Являются антиатерогенным фактором. Главная цель – транспортировать свободный холестерин из клеток.
ЛПВП выставляют холестерин в клетки печени. Затем, если жировой обмен нормальный, он при помощи жировых кислот выходит из организма.
Этот показатель относится к хорошему холестерину. При его высокой концентрации сильно понижается угроза формирования атеросклероза и болезней сердца и сосудов.
Липопротеины с низкой плотностью – ЛПНП
Данный показатель считается плохим холестерином. Даже если общий холестерин на нормальном уровне, высокий ЛПНП указывает на изменение жирового обмена и угрозу формирования атеросклероза. Такой процесс возникает из-за способности липопротеинов этого типа оставаться на стенках сосудов, вследствие чего образуются бляшки.
ЛПНП в плазме крови в структуре холестерина составляет около 65 %.

Липопротеины с сильно пониженной плотностью – ЛПОНП
Относятся к ряду плохого холестерина. Однако их влияние на возникновение атеросклероза незначительное. Они осуществляют больше транспортную функцию и обобщаются в печени.
Такой показатель важен при редком виде дислипидемии либо на смену ЛПНП, если исследование осуществляется без воздержания от употребления еды.
Триглицериды – ТГ
В небольшом количестве присутствуют в плазме. Чаще всего накапливаются в жировых тканях и считаются совмещением глицерина и эфира жирных кислот.
Главный принцип – энергетический. В кровеносной системе триглицериды присутствуют в структуре ЛПОНП, а потом преобразовываются в ЛПНП. Потому следует вести контроль данного индекса.
Коэффициент атерогенности – КА
Предоставляет совмещение доброго и плохого холестерина. Такой коэффициент более точно указывает на угрозу возникновения атеросклероза. Рассчитывают его, вычитая разницу между ЛПВП и холестерином с делением на ЛПВП.
Результаты исследования
Расшифровывая липидограмму, врач изначально делает оценку на наличие отклонений в цифрах отдельных коэффициентов. Повышение нормальных показателей ХС, ЛПНП, ЛПОНП, ТГ говорит о возросшем риске возникновения атеросклероза. Патологией является, когда индекс атерогенности больше 3 и понижено присутствие липопротеинов с высокой плотностью.
Для липопротеинов, которые имеют высокую плотность, рассчитаны различные типичные индексы. В случае с завышенной допустимостью поражения атеросклерозом и патологии с сердцем, сосудами у женщин указывают ЛПВП не меньше 1,3. Низкая угроза, если ЛПВП выше 1,55 ммоль/л.
Коэффициент атерогенности расшифровывается следующим образом.
КА<3, тогда высокое содержание антиатерогенных групп – угроза возникновения атеросклероза минимальная.
КА 3 – 4 – есть вероятность формирования атеросклероза и заболевания сердца.
КА>5 – высокая вероятность болезни, что способствует увеличению болезней сосудов, сердца, головного мозга, почек, конечностей.

Положительным липидный профиль считается, если наблюдается увеличение его атерогенных индексов. Он просматривается при различных болезнях.
- Генетические типы дис- и гиперлипидемий.
- Сердечная ишемия при атеросклеротических нарушениях коронарных артерий.
- Разные виды гепатита, цирроз печени.
- Болезни мочевыводящих органов.
- Понижение производительности гормонов щитовидной железы.
- Заболевания поджелудочной железы.
- Лишняя масса тела.
Повышение холестерина может наблюдаться во время вынашивания ребенка на физиологическом уровне.
Уменьшение холестерина и его групп происходит по причине:
- недоброкачественных образований;
- заболевания легких;
- тиреотоксикоза;
- вирусных недугов, сепсиса;
- ожоговых патологий;
- голоданий.
Липиды в крови с высокой плотностью чаще всего снижаются при таких болезнях как:
- ишемия;
- инфаркт;
- диабет;
- атеросклероз;
- язва желудка.
На коэффициент жирового обмена существенное воздействие производят потребляемые продукты. Даже при отсутствии атеросклероза нарушения в липидном спектре уже ведут к угрозе болезней с сердцем и сосудами. При злоупотреблении быстроусвояемыми углеводами, животными жирами, жирными и жареными блюдами, спиртным, происходит ненужное дополнение холестерина, который организм не способен метаболизировать. Через время увеличивающаяся насыщенность его производных оседает в слоях сосудов.
Когда врачом будет замечен увеличенный холестерин в биохимическом исследовании, тогда он отправит больного обследовать липидный профиль, чтобы исключить обменные изменения. При нормальном индексе холестерина больные также должны пройти обследование. Это нужно, если они склонны к воздействию факторов риска.


 Чудотворения по молитвам преподобного игумена мефодия пешношского чудотворца
Чудотворения по молитвам преподобного игумена мефодия пешношского чудотворца Как приготовить салат из свежих кабачков: рецепты с фото Салат из кабачков овощечисткой
Как приготовить салат из свежих кабачков: рецепты с фото Салат из кабачков овощечисткой Рецепт: Песочное печенье из ржаной муки - в духовке Печенье из ржаной муки
Рецепт: Песочное печенье из ржаной муки - в духовке Печенье из ржаной муки Здание известие. Известия
Здание известие. Известия Космическая Лайка: собака, растрогавшая весь мир Число рождения для мужчины
Космическая Лайка: собака, растрогавшая весь мир Число рождения для мужчины Рецепт: Кекс на сливках - с белковой глазурью Простой рецепт кекса с обилием сухофруктов
Рецепт: Кекс на сливках - с белковой глазурью Простой рецепт кекса с обилием сухофруктов Мужские имена и их значение
Мужские имена и их значение