Pomer HDL a LDL je normálny. Dôsledky porúch lipidového spektra. Čo je cholesterol
Kardiovaskulárne ochorenia sú v súčasnosti hlavnou príčinou úmrtí vo svete. Preto boj proti nim vyžaduje komplexný a mnohostranný prístup, a to ako v liečbe, tak aj v diagnostike. Jedným z mechanizmov rozvoja srdcovej patológie je zmena stien krvných ciev a tvorba takzvaných aterosklerotických plátov na nich. Tieto formácie sú úsekom steny impregnovaným lipidovými látkami alebo tukmi - cholesterolom a triglyceridmi. Vedúcim faktorom vo vývoji tohto procesu je vysoká hladina tukom podobných látok v krvi, preto sa v rámci diagnostiky kardiovaskulárnych a metabolických ochorení často študuje lipidový profil. Táto výskumná metóda vám umožňuje určiť množstvo lipidov v krvi a množstvo ďalších kritérií pre metabolizmus tukov.
V rámci sa stanovujú niektoré ukazovatele lipidového profilu (hladiny cholesterolu, množstvo určitých frakcií lipoproteínových komplexov). Táto štúdia však neposkytuje úplný obraz o zložení tuku v krvi. Okrem toho, ak existujú príznaky aterosklerózy a iných porúch metabolizmu lipidov, je logickejšie vykonať vysoko špecializovanú štúdiu, ako určiť oveľa viac nie tak dôležitých ukazovateľov biochemického zloženia krvi.
V krvi zdravého človeka je cholesterol a iné lipidy normálnou zložkou - najmä bunkové membrány úplne všetkých buniek sú postavené z látok podobných tuku. Navyše, práve krvou sa tuky transportujú z čriev do tkanív a z telesných „zásob“ na miesto ich spotreby – ako je známe, lipidy sú veľmi produktívnym zdrojom energie. Preto nie je diagnostickou hodnotou samotná detekcia lipidov v krvi, ale ich prebytok nad úrovňou prípustných noriem. Zároveň tento ukazovateľ môže pod vplyvom rôznych typov vonkajších a vnútorné faktory. Z tohto dôvodu, aby sa dosiahol čo najsprávnejší obraz o hladinách lipidov, je potrebné pred vykonaním testu dodržiavať určité pravidlá:
- V predvečer testu by ste sa mali vyhnúť konzumácii jedla, najmä tučných jedál. Najlepšie je držať sa normálnej stravy a večeru pred odberom krvi na druhý deň jednoducho vynechať.
- Silný fyzický a emocionálny stres deň pred štúdiom je nežiaduci – to spôsobuje mobilizáciu zdrojov tela, čo môže ovplyvniť výsledky štúdie.
- Fajčenie bezprostredne pred testom lipidového profilu tiež vedie k zvýšeniu hladiny tukov v krvi a skresleniu diagnostického obrazu.
- Ak neustále nejaké užívate lieky Túto skutočnosť je nevyhnutné oznámiť ošetrujúcemu lekárovi. riadok liečivých látok ako sú niektoré nesteroidné protizápalové lieky, betablokátory, hormonálne lieky(vrátane perorálnych kontraceptív) aktívne ovplyvňujú hladinu cholesterolu a lipidov.
Po analýze sa stanovia a interpretujú hlavné ukazovatele lipidového profilu.
Dekódovanie výsledkov analýzy
Hlavnými krvnými lipidmi sú cholesterol a triglyceridy - analógy bežných tukov. Ako je však známe, tukom podobné látky sa nerozpúšťajú vo vode, ktorá je základom krvnej plazmy. V tomto ohľade sú na transport takýchto zlúčenín potrebné proteíny. Spájajú sa s tukmi a vytvárajú špeciálne komplexy nazývané lipoproteíny, ktoré môžu byť transportované cez krvný obeh do tkanív. K absorpcii týchto komplexov bunkami dochádza pomocou špeciálnych receptorov vnútorný povrch plavidlá.
Ak vezmeme do úvahy skutočnosť, že hustota proteínu sa blíži hustote vody a špecifická hmotnosť lipidov je oveľa nižšia, pomer množstiev týchto dvoch zložiek lipoproteínového komplexu ovplyvňuje jeho priemernú hustotu. Na tomto základe bola vyvinutá metodika. V rámci stanovenia lipidového profilu sa zisťuje množstvo cholesterolu v každej frakcii (ktoré odráža celkové množstvo určitého typu lipoproteínu), ako aj celkové množstvo cholesterolu a triglyceridov. Na základe získaných údajov sa vypočíta ďalší dôležitý ukazovateľ lipidového profilu – koeficient aterogenity.
V niektorých laboratóriách sa stanovuje ďalšia frakcia proteín-tukových komplexov – lipoproteíny so strednou hustotou (IDL). Ich počet však nehrá významnú diagnostickú úlohu.
Charakteristika ukazovateľov lipidového profilu a interpretácia výsledkov
Jedným z hlavných ukazovateľov lipidového profilu je množstvo. V posledných rokoch bolo publikovaných veľa materiálov o jeho nebezpečenstve pre zdravie a stále sa objavujú výzvy na vylúčenie produktov s vysoký obsah cholesterol (napr. živočíšne tuky, vaječný žĺtok) z ľudskej stravy. V ľudskom tele však existujú dva zdroje tejto tukovej látky. Jeden, exogénny, je spôsobený konzumáciou tučných jedál, druhý, endogénny, čo je tvorba cholesterolu v samotnom tele. Pri niektorých metabolických poruchách dochádza k tvorbe tejto zlúčeniny rýchlejšie ako zvyčajne, čo prispieva k jej zvýšeniu v krvi. Odhaduje sa, že úloha endogénneho cholesterolu pri vzniku aterosklerózy a iných metabolických porúch je mnohonásobne vyššia ako jeho príjem z potravy.
Hodnoty tohto ukazovateľa môžu zvýšiť nielen metabolické zmeny, ale aj niektoré choroby. Pri diabetes mellitus sa teda vytvára určitý metabolický blok, ktorý vedie k vzniku veľkého počtu ketolátok a cholesterolu. Z tohto dôvodu sa u pacientov s cukrovkou často vyvinie hypercholesterolémia. Ďalšou chorobou, ktorá spôsobuje zvýšenie tohto kritéria lipidového profilu, je zlyhanie obličiek a glomerulonefritída. S touto patológiou dochádza k veľkej strate bielkovín krvnej plazmy v moči v dôsledku zhoršeného fungovania obličkového filtra. To vedie k narušeniu reologické vlastnosti krv (viskozita, tekutosť, onkotický tlak). V takejto situácii telo uvoľňuje kompenzačné veľké množstvo lipoproteíny, ktoré aspoň trochu pomáhajú udržiavať normálne parametre krvného systému.
Berúc do úvahy skutočnosť, že zvýšené hladiny lipidov sú akútnym problémom globálneho významu, podľa odporúčaní WHO bola pre každý ukazovateľ lipidového profilu vypracovaná medzinárodná stupnica, ktorá odráža nebezpečenstvo každej úrovne. Pre celkový cholesterol to vyzerá takto:
- optimálna hodnota nie je väčšia ako 5,15 mmol / l;
- hranične zvýšené – 5,15-6,18 mmol/l;
- vysoká hodnota – viac ako 6,2 mmol/l.
Zvyčajne v rovnováhe s množstvom cholesterolu. To znamená, že ich rast je odlišný patologické stavy prebieha takmer súčasne. Tento vzťah nastáva, pretože tieto dve tukom podobné zlúčeniny transportujú takmer rovnaké typy lipoproteínov. V tomto ohľade sa tento indikátor zvyčajne považuje v spojení s celým lipidovým profilom a tiež ako indikátor správnosti analýzy. Ide o to, že v prípade individuálneho zvýšenia triglyceridov na pozadí normálneho alebo nie vysoký stupeň test celkového cholesterolu sa považuje za nespoľahlivý. Znamená to jednoducho, že osoba nedávno skonzumovala veľké množstvo tuku v jedle, čo skresľuje výsledky testu.
Pre hladiny triglyceridov však boli vyvinuté aj medzinárodné ukazovatele výsledkov:
- normálna hodnota – nie viac ako 1,7 mmol/l;
- hranične zvýšené – 1,7-2,2 mmol/l;
- vysoká hodnota – 2,3-5,6 mmol/l;
- extrémne vysoká hodnota – viac ako 5,6 mmol/l.
Absolútne hodnoty cholesterolu aj triglyceridov však priamo závisia od počtu lipoproteínov obsahujúcich tieto látky. A medzi nimi sú užitočné a škodlivejšie frakcie. V skutočnosti existencia týchto komplexov a zvláštnosti ich metabolizmu vďačí za svoje právo na existenciu argumentu o rozdelení cholesterolu na „dobrý“ a „zlý“. Niektorí z nich vystupujú užitočná funkcia a poskytujú orgánom a tkanivám látky podobné tuku, zatiaľ čo iné (obsahujúce „zlý“ cholesterol) vyvolávajú rozvoj aterosklerózy.
Lipoproteíny s nízkou hustotou (LDL) tak pomenované, pretože množstvo tuku v nich prevyšuje množstvo bielkovín, čo vedie k nižšej špecifickej hmotnosti alebo hustote. Práve tieto komplexy sú spolu s VLDL považované za hlavných vinníkov aterosklerotických premien v cievnej stene. Deje sa tak z toho dôvodu, že existuje pomerne veľa receptorov, ktoré slúžia ako pristávacia platforma pre lipoproteíny pre túto frakciu v bunkách, navyše väčšina z nich je funkčne závislá od práce receptorov pre HDL. To vedie k tomu, že pri nadmernej tvorbe týchto komplexov (s nevyváženou stravou, endokrinnými ochoreniami, obličkovými patológiami) nemajú čas preniknúť a spracovať sa v tkanivách a hromadiť sa v krvi. Pri určitej kritickej koncentrácii sú schopné preniknúť do slabých miest cievnej steny a spôsobiť vznik aterosklerotického plátu.
Práve hladina tejto frakcie lipoproteínov sa najviac podieľa na množstve celkového cholesterolu. Keďže ide o najbežnejšiu triedu týchto komplexov, v tele zdravého človeka plní dôležitú a užitočnú funkciu transportu značného množstva látok podobných tuku. To je však možné len vtedy, ak sú adekvátne kombinované s lipoproteínmi iných tried - akákoľvek nerovnováha v systéme vedie k hromadeniu týchto proteínovo-tukových zlúčenín. Medzinárodná stupnica na hodnotenie výsledkov štúdia množstva LDL vyzerá takto:
- optimálna hodnota nie je väčšia ako 2,6 mmol / l;
- nad optimálnou hodnotou – 2,6-3,35 mmol/l;
- hranične zvýšené – 3,36-4,12 mmol/l;
- vysoká hodnota – 4,15-4,9 mmol/l;
- veľmi vysoká hodnota – viac ako 4,9 mmol/l.
Lipoproteíny s veľmi nízkou hustotou (VLDL) majú nejednoznačné hodnotenie vo vedeckej lekárskej komunite. Takmer všetci odborníci ich jednomyseľne považujú za hlavných vinníkov rozvoja aterosklerózy spolu s LDL, ak sa však preukáže, že normálne množstvá Keďže sú stálou a dôležitou zložkou krvnej plazmy, o VLDL to zatiaľ nie je spoľahlivo známe. Existujú názory, že tento typ komplexov je sám o sebe patologickou formou lipoproteínov - nepriamo to dokazuje aj skutočnosť, že receptory preň ešte neboli objavené. Vo všeobecnosti to môžeme povedať vysoké hodnoty tohto ukazovateľa lipidové profily v každom prípade naznačujú metabolické poruchy. Vzhľadom na neistotu týkajúcu sa „stavu“ VLDL ešte neboli vyvinuté medzinárodné kritériá pre bezpečnosť ich množstiev.
Lipoproteíny s vysokou hustotou (HDL) sú fyziologickou a dôležitou zložkou krvi. Práve táto frakcia proteín-tukových komplexov má výrazný antiaterosklerotický účinok - to znamená, že nielenže nevyvoláva tukovú infiltráciu stien krvných ciev, ale aj aktívne odoláva. Tento účinok sa dosahuje hlavne vďaka interakcii receptorov s rôzne druhy lipoproteíny. Existuje veľa takýchto miest pristátia pre HDL a sú schopné „odtrhnúť“ receptory pre iné frakcie, čím sa uľahčí ich absorpcia tkanivami a zníži sa koncentrácia škodlivých lipidov v krvi. Navyše vďaka vysokému obsahu polynenasýtených mastných kyselín hrá táto frakcia významnú úlohu pri stabilizácii práce nervový systém. Obsahuje tiež cholesterol, „dobrú“ časť. Preto sa pri určovaní lipidového profilu zníženie hladín HDL považuje za negatívnejšie znamenie ako zvýšenie.
Vzhľadom na dôležitú úlohu lipoproteínov s vysokou hustotou v metabolizme krvných tukov boli pre tento ukazovateľ vypracované aj medzinárodné odhady úrovne:
- Nízka hodnota (vysoké riziko rozvoja aterosklerózy) – menej ako 1 mmol/l u mužov a 1,3 mmol/l u žien;
- Priemerná hodnota – (zvýšené riziko vzniku patológie) – 1-1,3 mmol/l u mužov a 1,3-1,5 mmol/l u žien;
- Vysoká hodnota (nízke riziko rozvoja aterosklerózy) – viac ako 1,6 mmol/l u oboch pohlaví.
Ide o akýsi výsledok lipidového profilu, ktorý sa vypočíta po určení všetkých jeho ukazovateľov. Hoci na zistenie tejto hodnoty stačia len dve kritériá – hladina celkového cholesterolu a množstvo lipoproteínov s vysokou hustotou. Tento koeficient odráža pomer medzi množstvom LDL, VLDL a HDL - niekedy sa verí, že určuje pomer medzi zlým cholesterolom, čo je v skutočnosti tiež správne. Veď štrukturálne a chemicky cholesterol v odlišné typy lipoproteíny sú rovnaké a iba štruktúra týchto frakcií určuje, kam bude táto látka podobná tuku smerovať - do tkanív alebo na steny cievy. Vzorec na určenie aterogénneho koeficientu vyzerá takto:
Normálna hodnota tohto ukazovateľa je približne 2,2-3,5. Zvýšenie koeficientu naznačuje prevalenciu škodlivých typov lipoproteínových komplexov, čo zvyšuje riziko vzniku aterosklerózy. Výskum vedcov preukázal vysokú účinnosť a spoľahlivosť tohto kritéria lipidového profilu na diagnostiku mnohých typov metabolických porúch.
Veľký počet lekárov odporúča stanoviť lipidový profil všetkým osobám nad 20 rokov aspoň raz ročne. Koniec koncov, vývoj aterosklerotického plaku na pozadí veľkého množstva lipidov v krvi trvá mnoho rokov, ale keď už existujú výrazné zmeny v krvných cievach, väčšina liečebných metód už nie je účinná. A len včasné zistenie zvýšenej hladiny cholesterolu a iných tukom podobných látok umožní vyhnúť sa tomu celkom jednoduchými opatreniami – úpravou stravy, zmenou životného štýlu. Normálny lipidový profil je podľa odborníkov kľúčom k dlhému a zdravému životu.
Ochorenia srdca a ciev sú rozšírené medzi ľuďmi všetkých vekových kategórií. V tejto súvislosti neustále prebiehajú výskumy o možnostiach ich prevencie a liečby. POZOR srdcovo-cievne ochoreniaúzko súvisí s vyhľadávaním a eradikáciou rizikových faktorov, z ktorých najdôležitejšie je udržiavanie normálnej hladiny lipidov v krvi, medzi ktoré patria triglyceridy, cholesterol, lipoproteíny s nízkou a vysokou hustotou, ako aj množstvo apolipoproteínov. Krvný lipidogram zahŕňa všetky tieto testy, čo uľahčuje výber a interpretáciu štúdie.
Cholesterol je lipoproteín a v ľudskom tele je prítomný v krvi a bunkových membránach
Dekódovanie lipidového profilu získaného v dôsledku krvného testu je úlohou iba ošetrujúceho lekára. Údaje by ste nemali interpretovať sami.
Čo určuje lipidový profil?
Táto laboratórna štúdia je zameraná na identifikáciu niekoľkých parametrov metabolizmu lipidov, ktoré budú podrobnejšie opísané nižšie:
- Cholesterol je najdôležitejšou zložkou bunkové membrány, ktoré telo získava z potravy a ako výsledok vnútornej syntézy v pečeňovom tkanive.
- Lipoproteín s vysokou hustotou (HDL alebo „dobrá“ forma cholesterolu) je komplexná zmes bielkovín a tukov používaná na transport lipidov z periférne cievy a tkanív do pečene. HDL zabraňuje tvorbe aterosklerotických plátov v cievnom riečisku.
- Lipoproteíny s nízkou a veľmi nízkou hustotou (LDL a VLDL alebo „zlý“ cholesterol) sú komplexy bielkovín a tukov, ktoré transportujú lipidy do orgánov a tkanív nášho tela. Spravidla sú zodpovedné za tvorbu aterosklerózy v krvných cievach v dôsledku dodávania veľkého množstva cholesterolu a iných lipidov. Vyskytujú sa však aj u zdravých ľudí s normálnymi cievami.
- Triglyceridy sú hlavným zdrojom energie v našom tele. Nachádza sa hlavne v tukovom tkanive.
- Aterogénny koeficient (AC) je vypočítaný ukazovateľ ukazujúci charakteristiky metabolizmu lipidov v krvi. Odráža pomer faktorov, ktoré zabraňujú ateroskleróze, k faktorom, ktoré prispievajú k poškodeniu ciev.
- Apolipoproteíny A1 a B sú zložkami HDL a LDL. Ich množstvo v krvi na lipidovom profile môže odhaliť porušenie hladín lipidov v čase, keď sú ostatné ukazovatele v normálnych medziach.
Mnoho ľudí sa zaujíma o otázku, ako dešifrovať lipidový profil? Na tento účel sú špeciálne definované normové ukazovatele pre rôzneho veku. Interpretovať výsledky a vyvodiť závery o potrebnej liečbe by však mal iba ošetrujúci lekár.
Indikácie na použitie
Existujú špeciálne indikácie na testovanie hladín lipidov v krvi u dospelých. Tie obsahujú:
- Nadváha, obezita.
- Vek nad päťdesiat rokov.
- Prítomnosť chorôb kardiovaskulárneho systému(infarkt myokardu, mŕtvica, ischémia dolných končatín) od blízkych príbuzných.
- Predchádzajúce ochorenia srdca a ciev ischemického pôvodu.
- Prítomnosť rizikových faktorov týchto ochorení: fajčenie, sedavý životný štýl, zneužívanie alkoholu atď.
- Preventívne lekárske prehliadky.
- Kontrola liekovej terapie zameranej na zníženie hladín lipidov.
Čo je lipidový profil? Toto dobrá metóda kontrola a hodnotenie množstva tuku v krvi pacienta, čo umožňuje posúdiť dynamiku ochorenia, účinnosť liečby a identifikovať rizikové faktory kardiovaskulárna patológia.
Príprava a vedenie štúdie
Aby sa získali presné výsledky lipidového profilu, pacient musí dodržiavať sériu jednoduché odporúčania pri príprave na štúdium:
- Darovanie krvi sa uskutočňuje ráno, na prázdny žalúdok;
- Počas predchádzajúceho dňa by ste sa nemali venovať športu ani akejkoľvek nadmernej fyzickej aktivite;
- Dva dni pred testom by ste nemali piť. alkoholické nápoje a jesť korenené, ťažké, mastné jedlá;
- Jedlo by nemalo byť skôr ako 8 hodín pred darovaním krvi;
- Treba sa vyhnúť fajčeniu a stresové situácie počas predchádzajúceho dňa.

Na stanovenie lipidového profilu sa používa krv zo žily, ktorá sa odoberá ráno nalačno.
Dodržiavanie týchto požiadaviek vám umožňuje získať správny a podrobný obraz o metabolizme lipidov pacienta. V moderných laboratóriách sa štúdie zvyčajne vykonávajú na špeciálnych hematologických analyzátoroch, ktoré minimalizujú počet chýb a urýchľujú celý postup.
Dekódovanie získaných výsledkov
Hlavnými lipidmi v krvnej plazme sú cholesterol a triglyceridy, ktoré hrajú veľký význam v metabolických procesoch a normálne obsiahnuté v tele. Všetky lipidy sú však nerozpustné vo vode, preto sa na ich transport krvným obehom používajú proteínové komplexy – lipoproteíny s rôznou hustotou. Sú to tí, ktorí sa podieľajú na procese transportu lipidov.
Interpretácia údajov získaných ako výsledok stanovenia lipidového profilu závisí od veku a pohlavia pacienta. Preto treba každú jeho zložku posudzovať samostatne v závislosti od týchto parametrov.
Cholesterol, LDL a HDL
Kľúčová zložka bunkových membrán, určujúca ich stabilitu a schopnosť buniek vykonávať svoje funkcie. Za posledné desaťročia sa nahromadilo veľké množstvo vedeckého materiálu potvrdzujúceho účasť cholesterolu na výskyte ochorení kardiovaskulárneho systému (ateroskleróza akejkoľvek lokalizácie, ischemickej choroby srdcia atď.). Najdôležitejším zdrojom nadbytočného cholesterolu je zároveň nezdravá strava s množstvom tukov. Navyše samotné ochorenia môžu zvýšiť jeho množstvo, ako sa to pozoruje pri diabetes mellitus resp chronické zlyhanie funkcie obličiek.
Lipoproteíny s nízkou a vysokou hustotou sú najdôležitejšími „regulátormi“ metabolizmu lipidov. Práve ich obsah v krvi ovplyvňuje riziko vzniku srdcových a cievnych ochorení. LDL transportuje cholesterol, mastné kyseliny a iné lipidy z pečene, kde sa syntetizujú, do periférnych tkanív. Práve tam sa môžu ukladať v stenách krvných ciev, čím spôsobujú a udržiavajú aterosklerotický proces a spôsobujú výskyt chorôb, ako je ischemická choroba srdca, mŕtvica, Lerichov syndróm atď.
HDL pôsobí opačne – transportujú tuky z ciev a orgánov do pečene, čím čistia steny ciev od nahromadených lipidov. Predpokladá sa, že HDL je hlavným faktorom v boji proti ateroskleróze.
V závislosti od veku pacientov sa rozlišujú tieto ukazovatele normy cholesterolu a lipoproteínov rôznych hustôt:
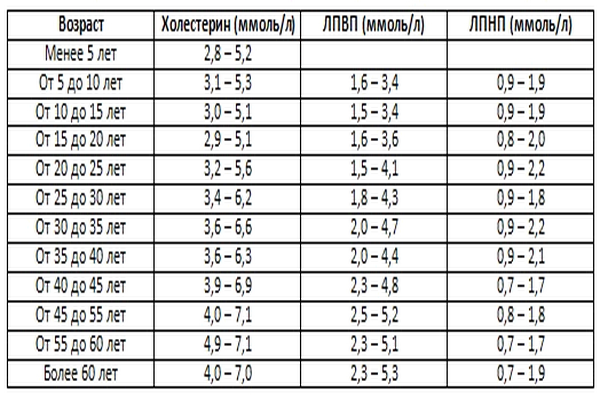
Zároveň sú ukazovatele metabolizmu cholesterolu u žien vždy na spodných hraniciach stanovených noriem, čo súvisí s „ochranným“ účinkom ženských pohlavných hormónov na metabolizmus lipidov. V tabuľke vidíme, že pribúdajúci vek vedie aj k zvýšeniu hladiny cholesterolu a LDL v krvi.
Pri interpretácii výsledkov je veľmi dôležité správne vybrať normálne hodnoty v závislosti od veku a pohlavia pacienta.
triglyceridy
Hladiny triglyceridov úzko súvisia s hladinami cholesterolu. Táto trieda tukov je zásobárňou energie nášho tela a hromadí sa v tukovom tkanive. Uvoľnené mastné kyseliny sa však môžu podieľať aj na patologických procesoch, preto je do lipidového profilu zahrnuté aj stanovenie triglyceridov.
Triglyceridy, podobne ako cholesterol, sú transportované v krvnom obehu ako súčasť lipoproteínov rôznych hustôt. Kolísanie tohto lipidu veľmi závisí od príjmu potravy pacienta, a preto je dôležité pri príprave na darovanie krvi dodržiavať vyššie uvedené odporúčania. V opačnom prípade získané údaje nebudú zodpovedať skutočnosti a nebudú mať žiadny klinický význam pre prevenciu, diagnostiku alebo liečbu ochorenia.
| Vek v rokoch | Muž | Žena |
| 0 až 10 | 0,4 – 1,1 | 0,4 – 1,2 |
| 11– 15 | 0,4 – 1,4 | 0,4 – 1,5 |
| 16– 20 | 0,45 – 1,8 | 0,4 – 1,5 |
| 21– 25 | 0,5 – 2,3 | 0,4 – 1,5 |
| 26– 30 | 0,5 – 2,8 | 0,4 – 1,65 |
| 31– 35 | 0,55 — 3,0 | 0,4 – 1,65 |
| 36– 40 | 0,6 — 3,6 | 0,45 – 1,7 |
| 41– 45 | 0,6 — 3,6 | 0,45 – 2,0 |
| 46– 50 | 0,65 — 3,7 | 0,5 – 2,2 |
| 51– 55 | 0,68 — 3,6 | 0,5 – 2,4 |
| 56– 60 | 0,7 — 3,2 | 0,55 – 2,6 |
| 61– 65 | 0,7 — 3,3 | 0,6 – 2,7 |
| 66– 70 | 0,6 – 3,0 | 0,7 – 2,7 |
Normálne hladiny triglyceridov závisia aj od obsahu pohlavných hormónov, najmä estrogénov. Preto je ich počet u žien nižší.
Aterogénny koeficient
Tento indikátor nie je určený priamo počas biochemického krvného testu. Jeho výpočet je založený na použití špeciálneho vzorca:
Aterogénny koeficient = (Celkový cholesterol - HDL)/HDL
Hodnoty tohto koeficientu slúžia na hodnotenie rizika vzniku ochorení kardiovaskulárneho systému a na interpretáciu obsahu ukazovateľov metabolizmu tukov v lipidovom profile.

Dôležitým diagnostickým kritériom pre riziko rozvoja aterosklerózy je zvýšenie frakcie LDL, ktorá sa nazýva aterogénna, čo znamená, že prispieva k rozvoju aterosklerózy.
Normálne by hodnota tohto parametra mala byť od 2,5 do 3,5. Ak je koeficient prekročený, znamená to, že telo obsahuje veľké množstvo „zlých“ lipidov – cholesterolu a LDL. Toto je jeden z kľúčových parametrov lipidového profilu.
Apolipoproteíny
Apolipoproteín A1 je súčasťou HDL a je spojovacím komponentom medzi jednotlivými molekulami lipidov. Práve tento proteín určuje antiaterogénny účinok HDL na krvné cievy.
Apolipoproteín A1 viaže „zlý“ periférny cholesterol a prenáša ho do pečene.
Apolipoproteín B, naopak, je konštrukčný komponent LDL a VLDL, čo spôsobuje ich aterogénny účinok.
Za normálnych okolností by medzi týmito dvoma proteínmi, ako aj medzi HDL a LDL, mala existovať rovnováha, ktorá umožňuje udržiavať metabolizmus lipidov na normálna úroveň.
Takže, čo je lipidový profil? Toto komplexná metóda biochemické hodnotenie obsahu lipidov v krvi pacienta, čo uľahčuje včasné rozpoznanie rizikových faktorov, ako aj umožňuje diagnostikovať a monitorovať liečbu mnohých patológií. V schopných rukách medicínskych špecialistov je lipidový profil veľmi silným a účinným nástrojom.
Lipidogram je lekársky krvný test, ktorý ukazuje stav metabolizmu tukov v tele a možné riziko poškodenia srdca a ciev.
Tento krvný test je zložitý a odráža množstvo hodnôt:
Recenzia od našej čitateľky Victorie Mirnovej
Nie som zvyknutý dôverovať žiadnym informáciám, ale rozhodol som sa skontrolovať a objednať tašku. Za týždeň som si všimol zmeny: neustála bolesť a brnenie v srdci, ktoré ma predtým trápilo, ustúpili a po 2 týždňoch úplne zmizli. Skúste to tiež a ak by to niekoho zaujímalo, nižšie je odkaz na článok.
- celkový cholesterol;
- triglyceridy;
- aterogénny koeficient;
- lipoproteíny s vysokou, nízkou a veľmi nízkou hustotou (HDL, LDL, VLDL).
Cholesterol
V našej spoločnosti panuje predstava, že cholesterol je mimoriadne hrozná vec. Ale to je mylná predstava, pretože je neoddeliteľnou súčasťou membrán absolútne všetkých buniek nášho tela, čo zvyšuje ich ochranné vlastnosti.
 Syntetizujú sa z neho aj steroidné hormóny – kortizol, testosterón, estrogény a iné. Z cholesterolu vznikajú aj žlčové kyseliny, bez ktorých nie je možné dostatočné trávenie.
Syntetizujú sa z neho aj steroidné hormóny – kortizol, testosterón, estrogény a iné. Z cholesterolu vznikajú aj žlčové kyseliny, bez ktorých nie je možné dostatočné trávenie.
A slabé znalosti o cholesterole sú spojené so zvýšením jeho hladiny a rozvojom vaskulárnej aterosklerózy, čo vedie k zhoršenému prietoku krvi a v dôsledku toho k „nedostatku prietoku krvi“ vnútorné orgány. Tento „hlad“ postihuje najmä srdce a mozog, ktorý sa môže prejaviť v podobe infarktu či mŕtvice.
Dekódovanie hodnôt krvného testu na cholesterol
Cieľ pre ľudí, ktorí už trpia poruchami metabolizmu lipidov (tukov), je 1,8 mmol/l.
To sa dosiahne zmenou stravovacích návykov, zavedením do vášho života fyzická aktivita, zbavovať sa zlé návyky, ako aj povinné medikamentózna terapia. Liečbu môže predpísať miestny lekár alebo kardiológ.
Ak je hladina cholesterolu 5,2–6,2, riziko aterosklerózy je mierne nad 6,2, riziko je vysoké.
LDL
Komplex, ktorý prenáša cholesterol do tkanív. Tento indikátor lipidového profilu najspoľahlivejšie ukazuje aterogenitu. Názov „zlý“ cholesterol môžete počuť v každodennom živote. Veľmi dobre drží na stenách, ktoré boli akokoľvek upravené chronická patológia plavidlá.
VLDL
Vzťahuje sa na „zlý“ cholesterol. Ale ich úloha pri rozvoji aterosklerózy je malá. Urobia viac dopravnú úlohu a sú syntetizované v pečeni.
HDL
Toto je „dobrý“ cholesterol. Vysoké koncentrácie HDL výrazne znižujú riziko aterosklerózy a kardiovaskulárnych ochorení.

Obsahuje 8 užitočných liečivé rastliny, ktoré majú mimoriadne vysoká účinnosť pri liečbe a prevencii arytmie, srdcového zlyhania, aterosklerózy, ischemickej choroby srdca, infarktu myokardu a mnohých ďalších chorôb. Používajú sa iba prírodné zložky, žiadne chemikálie ani hormóny!
triglyceridy
Trieda lipidov, ktoré vykonávajú energetické a štrukturálne funkcie. Normálne sa tento ukazovateľ nachádza aj u zdravých ľudí.
Aterogénny koeficient (AC)
Ukazuje pomer „zlého“ cholesterolu k „dobrému“ cholesterolu. Tento ukazovateľ obzvlášť jasne ukazuje riziko vzniku aterosklerózy. Pomer sa vypočíta tak, že sa vypočíta rozdiel medzi cholesterolom a HDL a vydelí sa HDL.
Vysvetlenie tejto zložky lipidového profilu:

Príprava a výsledky
Ako sa správne pripraviť na výskum? V predvečer odberu krvi na lipidový profil je potrebné na tri dni vylúčiť zo stravy potraviny bohaté na živočíšne tuky a alkohol a vyhnúť sa fyzickému a emocionálnemu stresu. Deň pred testom sa odporúča ľahká večera.
Ráno na druhý deň nič nejedzte, nepite (môžete len vodu), nefajčite, nepoužívajte zubnú pastu a žuvačka. Dôležité je zachovať pokoj.
Kto potrebuje tento krvný test a prečo?
Táto štúdia je indikovaná pre ľudí bez ohľadu na vek, ak:

Ak nie je prítomné nič z vyššie uvedeného, potom by sa mal cholesterol kontrolovať raz za šesť mesiacov, aby sa zabránilo ateroskleróze:
- muži nad 40 rokov;
- ženy vo veku 50 rokov a staršie.
Analýza sa vykonáva aj na posúdenie účinnosti liečby anticholesterolovými liekmi.
Miestny lekár spravidla interpretuje výsledky lipidového profilu a predpisuje liečbu.
Vyhodnotenie výsledkov
Ukazovatele závisia od pohlavia a veku.
Normálny lipidový profil u dospelých.
Normálna hladina cholesterolu u detí.
Normálna hladina LDL u detí a dospievajúcich.
Norm HDL cholesterol u detí a dospievajúcich.
Ak sú výsledky testov vyššie ako normálne, potom to má lekársky názov - hypercholesterolémia.
Hypercholesterolémia je patologická porucha metabolizmu lipidov, ktorá nie je chorobou. Je to druh „matrice“ pre rozvoj cievnej aterosklerózy a poškodenia srdca. Existujú dve formy:
- Primárne (vrodené). Dedičná patológia spojená s defektom génu zodpovedného za normálnu syntézu cholesterolu.
- Sekundárne.
Sekundárna forma je spojená s chorobami, ako sú:
- Diabetes mellitus, pri ktorom sa krv zahusťuje v dôsledku zvýšenia koncentrácie glukózy v krvi, čo prispieva k tvorbe aterosklerotických plátov. Procesy syntézy a rozkladu tukov sú narušené. V krvi cirkuluje veľké množstvo voľných mastných kyselín.
- Hypotyreóza – znižuje sa bazálny metabolizmus.
- Choroby žlčových ciest a pečene a tvorba cholesterolových kameňov v žlčníku.
- Liečivé účinky niektorých diuretík, betablokátorov, imunosupresív.
Významný vplyv majú stravovacie návyky - zneužívanie mastných a vyprážaných jedál, prebytok sacharidov.
Ako môžete zlepšiť svoj lipidový profil?
Je to veľmi jednoduché, netreba hľadať čarovný nápoj a kúzla. Je potrebné bojovať proti faktorom a príčinám porúch metabolizmu lipidov. Hlavné typy „zbraní“ v boji proti „zlému“ cholesterolu:
Ešte stále si myslíte, že CHOROBY SRDCE sa nedá zbaviť!?
- Máte často nepohodlie v oblasti srdca (bolesť, brnenie, stláčanie)?
V dôsledku zlej výživy, dedičnej predispozície a sedavého spôsobu života sa zvyšuje obsah „zlého“ cholesterolu, derivátu lipidových zlúčenín.
Zvýšená hladina tejto zlúčeniny vedie k progresii aterosklerózy, ktorá následne môže spôsobiť srdcový infarkt alebo mŕtvicu. Ak existuje podozrenie na aterosklerózu alebo iné patológie, pacientovi je predpísaný krvný test na lipidy.
Čo ukazuje krvný test lipidov? Obsahuje niekoľko významov:
- celkový cholesterol;
- cholesterol lipoproteínov s vysokou hustotou, inými slovami, HDL cholesterol;
- lipoproteínový cholesterol s nízkou hustotou alebo na jazyku lekárske termíny LDL cholesterol;
- triglyceridy (chylomikróny).
Za normálne sa považuje, ak sa hladina celkového cholesterolu pohybuje od 5 do 5,1 mmol/l.Človek je zdravý, ak je hladina HDL cholesterolu vyššia ako 1 mmol/l. Cieľová hodnota LDL cholesterolu je 3,36-4,14 mmol/l. Normálne hladiny triglycidov by mali byť nižšie ako 2 mmol/l.
Na základe údajov z analýzy lipidového spektra krvi lekár vypočíta indikátor aterogenity, to znamená, že identifikuje stupeň náchylnosti pacienta na rozvoj aterosklerózy. Na jej výpočet sa výsledok testu HDL cholesterolu odpočíta od celkovej hladiny cholesterolu a získaný výsledok sa vydelí hodnotou HDL cholesterolu.

Ak je koeficient aterogenity od 3 do 4, potom má pacient vysokú pravdepodobnosť vzniku aterosklerózy, čo znamená, že by mal prehodnotiť svoj životný štýl a stravu.
U zdravých ľudí je tento koeficient pod 3. To, že daný pacient má aterosklerózu, sa dozvieme, ak hladina aterogénneho koeficientu stúpne nad 5.
Ak v predvečer odberu krvi pacient zjedol tučné jedlá, fajčil hodinu pred testom, je prechladnutý, má ochorenie obličiek alebo je v strese, potom môže byť výsledok testu nespoľahlivý.
Príprava pred vykonaním testu
Pred testovaním lipidového spektra krvi je potrebná vhodná príprava. Najmenej dva týždne pred testom by ste nemali náhle meniť stravu.
Ak potrebujete darovať krv na analýzu ráno, potom večer pred týmto dňom by ste nemali piť alkoholické nápoje. Faktom je, že alkohol vypitý deň predtým zvyšuje hladinu triglyceridov.
Musíte mať večeru najneskôr 12-14 hodín pred vykonaním testov na stanovenie lipidového spektra.
Ak sa toto pravidlo nedodrží, štúdia môže ukázať zvýšená hladina lipidy. Je to spôsobené tým, že do 8-12 hodín po jedle tuky prijaté z potravy aktívne cirkulujú v krvi.

Krv stačí darovať na klinike ráno nalačno. Ak pacient užíva určité skupiny liekov, ako sú sulfónamidy, steroidy, adrenalín a niektoré ďalšie, potom výsledky testov s najväčšou pravdepodobnosťou ukážu zvýšenú hladinu cholesterolu.
Užívanie heparínu a erytromycínu vedie k nedostatočnému vylučovaniu cholesterolu.
Hlavné typy cholesterolu
 Existujúce typy cholesterolu cirkulujúceho v krvi možno rozdeliť do dvoch skupín: aterogénna látka, teda látka vyvolávajúca rozvoj aterosklerózy, a antiaterogénna látka, ktorá pôsobí presne opačne.
Existujúce typy cholesterolu cirkulujúceho v krvi možno rozdeliť do dvoch skupín: aterogénna látka, teda látka vyvolávajúca rozvoj aterosklerózy, a antiaterogénna látka, ktorá pôsobí presne opačne.
Skupina aterogénnych lipoproteínov zahŕňa triglyceridy a lipoproteíny s nízkou hustotou. LDL je „zlý cholesterol“, ktorý vedie k progresii upchávania krvných ciev plakmi.
Táto skupina lipidov sa najaktívnejšie podieľa na tvorbe krvných zrazenín a vedie k zúženiu lúmenov krvných ciev. Triglyceridy sú hlavným zdrojom energie pre bunkovú aktivitu, ale zvýšenie ich hladiny vedie aj k ateroskleróze.
Pred časom sa naopak verilo, že práve HDL viedla k vzniku aterosklerózy, no vedecký výskum túto skutočnosť vyvrátil.
Antiaterogénny alebo „dobrý“ cholesterol je lipoproteín s vysokou hustotou, naopak, znižuje riziko vzniku aterosklerotických usadenín na cievach. HDL znižuje pravdepodobnosť kardiovaskulárnych ochorení transportom voľných lipidových zlúčenín späť do pečene, kde sú spracované.
Existuje ďalšia skupina zlúčenín - lipoproteíny s veľmi nízkou hustotou (VLDL). Sú to chemické molekuly, ktoré premieňajú cholesterol na proteíny s nízkou hustotou. V skutočnosti je to tiež aterogénna zlúčenina.
Škody na tele na videu
Čo by ste si ešte určite mali prečítať:
Indikácie na testovanie
 Všetci ľudia darujú krvné lipidové spektrum počas rutiny lekárske prehliadky. Ktokoľvek zdravý človek Lekári odporúčajú na zistenie hodnoty celkového cholesterolu darovať krv aspoň raz za päť rokov.
Všetci ľudia darujú krvné lipidové spektrum počas rutiny lekárske prehliadky. Ktokoľvek zdravý človek Lekári odporúčajú na zistenie hodnoty celkového cholesterolu darovať krv aspoň raz za päť rokov.
Ak krvný test odhalí zvýšenú hladinu celkového cholesterolu, pacient je poslaný na ďalšie štúdie, konkrétne na krvný test na stanovenie lipidového spektra.
Ak má pacient alebo jeho príbuzní kardiovaskulárne ochorenia, obezitu, cukrovka Ošetrujúci lekár ho určite pošle na zistenie hladiny lipoproteínov v krvi.
Príčiny abnormalít lipidového profilu
 Vysoké hladiny cholesterolu sú bežné u ľudí nad 50 rokov. Pred menopauzou majú ženy nízku hladinu tejto zlúčeniny v krvi v porovnaní s mužmi.
Vysoké hladiny cholesterolu sú bežné u ľudí nad 50 rokov. Pred menopauzou majú ženy nízku hladinu tejto zlúčeniny v krvi v porovnaní s mužmi.
To vysvetľuje skutočnosť, že ženy v premenopauzálnom období sú menej náchylné na rozvoj hypertenzie a infarktu ako predstavitelia silnejšieho pohlavia.
Zvýšenie hladiny cholesterolu v krvi súvisí s konzumáciou mastných jedál, fyzickou nečinnosťou, dedičnými faktormi, fajčením, nadváhou a stresom.
Diabetes mellitus, znížená sekrécia hormónov štítna žľaza, syndróm polycystických ovárií, ochorenie obličiek – všetky tieto ochorenia spôsobujú zvýšenú hladinu lipidov. Tehotenstvo tiež vedie k zvýšeniu „zlého“ lipoproteínu a zníženiu množstva „dobrého“ cholesterolu v krvi.
Zníženie množstva tejto látky v krvi môže byť spojené s ochorením pečene, nesprávnou stravou, hypertyreózou, neustálym stresom, niektorými typmi anémie, sepsou a tuberkulózou.
Dôsledky porúch lipidov
 Aktívna sekrécia cholesterolu môže vyvolať rozvoj hypertenzie, aterosklerózy, srdcovo-cievnych ochorení, tromboflebitídy, spôsobiť poruchu pamäti, srdcový infarkt alebo dokonca mŕtvicu.
Aktívna sekrécia cholesterolu môže vyvolať rozvoj hypertenzie, aterosklerózy, srdcovo-cievnych ochorení, tromboflebitídy, spôsobiť poruchu pamäti, srdcový infarkt alebo dokonca mŕtvicu.
V prvom rade trpí pečeň, pretože zvýšené hladiny lipidov vedú k tukovej hepatóze a cholesteróze.
Nízka hladina cholesterolu tiež nie je normálna a môže spôsobiť L
- depresie;
- osteoporóza;
- neplodnosť;
- problémy s gastrointestinálnym traktom;
- hemoragická mŕtvica;
- cukrovka;
- nedostatok vitamínov A, D, E, K.
Takíto ľudia majú zvýšené riziko vzniku rakoviny pečene, alkoholizmu a depresie. Vedci dokázali, že riziko samovraždy je 6-krát vyššie u pacientov, ktorí ju majú nízky cholesterol. Nadbytok chylomikrónov môže byť východiskovým bodom pre rozvoj pankreatitídy.
Dôležitou zložkou je cholesterol ľudská krv. Prebytok aj nedostatok tejto látky sú pre telo rovnako nebezpečné. Lekár určuje príčinu odchýlky hladiny cholesterolu od normy. Tiež predpisuje liečbu a dáva odporúčania, ktoré je potrebné dodržiavať, aby sa hladina cholesterolu vrátila do normálu.
Poruchy metabolizmu lipidov liečime tradičnou medicínou
Poruchy metabolizmu lipidov sa liečia medikamentózne. A aby bol účinok lepší, je dodatočne indikované použitie ľudových prostriedkov.
Niekedy ich predpisujú aj samotní lekári. Medzi tradičné metódy Na liečbu sa často používajú bylinné odvarky a infúzie.
Ľahko sa pripravujú doma. V každom prípade sa pred liečbou jedným alebo druhým liekom musíte poradiť so svojím lekárom na klinike alebo v súkromnom lekárskom stredisku.
Samoliečba neprispieva k dosiahnutiu terapeutický účinok a často je opak pravdou.
- Med je chutný a výživný prostriedok na liečbu (a tiež prevenciu) chorôb spojených s poruchami metabolizmu lipidov. Dôležité však je, aby to bolo prirodzené. Je to silný antioxidant. Za úspech lepší účinok pridávaný do medu jablkový džús(najlepšie vylisované doma pomocou odšťavovača). Pite jeden pohár tejto zmesi raz denne na lačný žalúdok.
- Vynikajúce na liečbu a zeleninové šťavy. Môže to byť napríklad čerstvá šťava vytlačená zo zemiakov (pite ½ šálky trikrát denne). Môžete si vyrobiť aj repnú šťavu. Pite 1/3 pohára aj 3-krát počas dňa. Šťavy sa pred použitím zriedia prevarenou vodou.
- Výborným liekom na choroby metabolizmu tukov je ostropestrec mariánsky. Lekáreň predáva rôzne bylinné prípravky na jej základe. Ktorýkoľvek z nich je vhodný na liečbu.
- Niekedy stačí piť častejšie zelený čaj, a stav sa už môže výrazne zlepšiť.
- Súkvetia ruže, slamienky a nechtíka prispievajú k odbúravaniu a odstraňovaniu tukov z tela. Znižujú tiež ukladanie tuku v cievach.
- Ak je metabolizmus cholesterolu narušený, je indikované použitie produktov obsahujúcich korene elecampanu, ako aj púpava a lopúch. Rovnaký účinok možno dosiahnuť užívaním produktov na báze stoniek a listov ovsa a žihľavy. Pri ich pravidelnom užívaní sa zníži hladina „zlého“ cholesterolu v krvi.
- Je skvelé, ak v lekárni nájdete nálevy zo šípky, jarabiny a hlohu. Odvar si môžete pripraviť sami tak, že odoberiete rovnaké množstvo koreňov púpavy, šípky, kvetenstvo ruže a slamienky. Pridávajú sa sem aj listy a stonky ovsa, rebríka a žihľavy. Odvar sa pripravuje takto: vezmite polievkovú lyžicu (polievkovú lyžicu) vopred pripravených bylín (sú predsušené), zalejte horúca voda v množstve 400 ml. Všetko sa zahrieva asi 10 minút vo vodnom kúpeli a vylúhuje sa asi hodinu pod tesne uzavretým vekom. Odvar sa má užívať po troškách (asi 100 ml) po jedle 3x denne.
Hladinu cholesterolu v krvi môžete znížiť konzumáciou rôznych liečivé byliny(šalvia, plantain, Černobyľ, listy brezy, jelša jelša). Mala by sa užívať v kurze (jeden mesiac) trikrát denne. Odvar sa robí s malým množstvom vriacej vody a nechá sa hodinu.
Zrýchlite si metabolizmus jednoducho pomocou bylinnej zmesi s mätou, kapsičkou pastierskou, šalviou, senom, černicami, zlatobyľom, kukuričným hodvábom a ďalšími prísadami. Táto bylinná zmes sa užíva 3 mesiace po sebe aj 3x denne po jedle.
Iné druhy vždy nájdete v lekárni. bylinné infúzie, pomáha zlepšovať metabolizmus tukov.
Srdcové a cievne ochorenia sú dnes najčastejšie. Dôvodom je zmena metabolizmu tukov a ateroskleróza, ktorá postihuje steny ciev. Hodnotenie rizika aterosklerózy sa určuje podľa laboratórny výskum vrátane lipidového profilu. Aká je norma pre ženy? možné odchýlky táto analýza ukáže.
Prítomnosť cholesterolu a iných lipidov v obehový systém zdravé telo sa považuje za normálne. Vďaka látkam podobným tuku dochádza k štruktúre bunkových membrán všetkých buniek. Okrem toho s krváca to transport tukov do tkanív z čriev, ako aj z telesných zásob na miesto ich použitia.
Ako viete, lipidy sú účinným zdrojom energie. Preto je v diagnostike dôležité neidentifikovať lipidy, ale určiť, či sú príliš vysoké v porovnaní s prípustnou normou. Táto úroveň však môže podliehať značným výkyvom vplyvom rôznych vnútorných a vonkajších príčin.
Vzhľadom na tieto faktory, aby ste získali presnejší obraz lipidového indikátora, pred vykonaním testu musíte dodržiavať odporúčania:
- Pred analýzou sa vyhnite konzumácii potravín, najmä tučných jedál. Jedzte podľa svojej bežnej stravy, ale vyhnite sa večerným jedlám.
- Pred štúdiom nie je potrebné byť fyzicky a emocionálne preťažený, pretože tieto javy môžu spôsobiť mobilizáciu úspor tela a ovplyvniť výsledok analýzy.
- Pred vyšetrením by ste nemali fajčiť: vedie to k zvýšeniu hladiny tuku v krvi, čo skresľuje diagnostickú situáciu.
- Ak pacient neustále užíva nejaké lieky, treba o tom informovať lekára. Niektoré protizápalové lieky, betablokátory a hormonálne lieky účinne ovplyvňujú lipidový a cholesterolový index.
Index celkového cholesterolu sa počas liečby betablokátormi zvyšuje. Často sa predpisujú na patologické stavy srdca a krvných ciev, čo vedie k lipidovému profilu.
Pokles hladiny cholesterolu sa pozoruje u ľudí, ktorí užívajú lieky na zníženie lipidov, estrogény a androgény. Užívanie kortikosteroidov a pohlavných hormónov zvyšuje nielen cholesterol, ale aj LDL a HDL. Antikoncepčné prostriedky vedú k zvýšeniu cholesterolu, LDL a zníženiu HDL.
Príležitosť rôzne drogy ovplyvňovanie ukazovateľov vyšetrenia si vyžaduje zohľadnenie tejto skutočnosti pri interpretácii analýzy a starostlivého sledovania pacientov užívajúcich tieto lieky. Takíto ľudia môžu čeliť riziku zvýšeného rozvoja patológie srdca a ciev.
Krvný test na identifikáciu lipidového spektra sa odporúča užívať ráno nalačno. Posledný príjem potravy by mal byť najmenej 12 hodín predtým. 30 minút pred vyšetrením sa fyzicky ani emocionálne nepreťažujte.

Výsledok štúdie môže byť ovplyvnený:
- zranenie;
- fyzická práca;
- konzumácia potravín, alkoholických nápojov, fajčenie krátko pred odberom;
- hladová diéta, impotencia;
- sprievodné ochorenia s poškodením obličiek a pečene;
- obdobie tehotenstva.
Po dokončení analýzy sa identifikujú a vysvetlia dôležité štandardy lipidového profilu.
Indikácie pre lipidový profil
Analýza lipidov v krvi nie je len o odhalení hrozby srdcových a cievnych patológií, ale aj o zhodnotení účinnosti terapie pri už diagnostikovanej diagnóze (diabetes, hypertenzia, ischémia). Štúdia je dôležitá pre dynamické sledovanie pacientov, ktorí sú na diéte na zníženie lipidov a užívajú lieky na zníženie cholesterolu.
Lipidogram sa vykonáva v niekoľkých prípadoch:
- ako preventívne opatrenie raz za 5 rokov pre osoby staršie ako 20 rokov;
- zvýšiť všeobecná norma cholesterol v biochemickom krvnom teste;
- prítomnosť porúch saturácie cholesterolu v minulosti;
- dedičná predispozícia k nepriaznivému priebehu - prítomnosť ťažkých foriem aterosklerózy u príbuzných, metabolické poruchy;
- rizikové faktory sú: cukrovka, nadváha, fajčenie, hypertenzia, veková kategória 45 – 55 rokov;
- obdobie tehotenstva;
- prítomnosť bolestivých záchvatov za hrudníkom, mŕtvice, infarkty;
- prebiehajúca terapia hypolipidemikami, predpisovanie špec diétna výživa(monitorovanie výkonu).
Často výsledky vyšetrenia interpretuje terapeut, ktorý tiež predpisuje liečbu.

Zložky lipidového spektra
Hlavným indexom v lipidovom profile je celkový cholesterol, ktorý môže byť:
- endogénne – telom zovšeobecnené najčastejšie v pečeňových bunkách;
- exogénne - prichádzajúce zvonku, často s jedlom.
Podieľa sa aj na vývoji všetkých tkanív bunkových membrán, podporuje vstrebávanie živiny, pôsobí ako prekurzor rastového hormónu, ktorý je zodpovedný za sexuálny a celkový vývoj tela.
Stanovená norma pre ľudí trpiacich zmenami metabolizmu lipidov je 1,8 mmol/l. To sa realizuje zmenou stravovacích návykov, zavedením stresu do života na fyzickej úrovni, odstránením zlých návykov a užívaním liekov.
Pri hladine cholesterolu 5,2 - 6,2 je riziko vzniku aterosklerózy mierne, ak je viac ako 6,2, riziko sa preceňuje.
Spektrum krvných lipidov zahŕňa 5 indikátorov.
Lipoproteíny s vysokou hustotou - HDL
Sú antiaterogénnym faktorom. hlavným cieľom- transport voľného cholesterolu z buniek.
HDL uvoľňuje cholesterol do pečeňových buniek. Potom, ak je metabolizmus tukov v norme, odchádza z tela pomocou mastných kyselín.
Tento ukazovateľ sa vzťahuje na dobrý cholesterol. Pri jeho vysokej koncentrácii sa výrazne znižuje hrozba vzniku aterosklerózy a srdcových a cievnych ochorení.
Lipoproteíny s nízkou hustotou - LDL
Tento indikátor sa považuje za zlý cholesterol. Aj keď je celkový cholesterol na normálnych hladinách, vysoký LDL indikuje zmenu metabolizmu tukov a hrozbu aterosklerózy. K tomuto procesu dochádza v dôsledku schopnosti lipoproteínov tohto typu zostať na stenách krvných ciev, čo vedie k tvorbe plakov.
LDL v krvnej plazme tvorí asi 65 % štruktúry cholesterolu.

Lipoproteíny so závažne zníženou hustotou - VLDL
Patrí do série zlý cholesterol. Ich vplyv na výskyt aterosklerózy je však nevýznamný. Plnia skôr transportnú funkciu a sú zovšeobecnené v pečeni.
Tento indikátor je dôležitý pre zriedkavý typ dyslipidémie alebo pre nahradenie LDL, ak sa štúdia vykonáva bez zdržania sa jedenia.
Triglyceridy – TG
Prítomný v malom množstve v plazme. Najčastejšie sa hromadia v tukovom tkanive a sú považované za kombináciu glycerolu a esteru mastných kyselín.
Hlavným princípom je energia. V obehovom systéme sú triglyceridy prítomné v štruktúre VLDL a potom sa premieňajú na LDL. Preto by sa mal tento index sledovať.
Aterogénny koeficient - KA
Poskytuje kombináciu dobrého a zlého cholesterolu. Tento koeficient presnejšie naznačuje riziko aterosklerózy. Vypočíta sa odpočítaním rozdielu medzi HDL a cholesterolom a vydelením HDL.
Výsledky výskumu
Pri dešifrovaní lipidového profilu lekár najprv posúdi prítomnosť odchýlok v číslach jednotlivých koeficientov. Propagácia normálne ukazovatele Cholesterol, LDL, VLDL, TG naznačujú zvýšené riziko aterosklerózy. Patológia sa vyskytuje, keď je aterogénny index väčší ako 3 a prítomnosť lipoproteínov s vysokou hustotou je znížená.
Pre lipoproteíny, ktoré majú vysokú hustotu, boli vypočítané rôzne typické indexy. V prípade nadhodnoteného rizika aterosklerózy a patológie srdca a ciev u žien je indikovaná hladina HDL aspoň 1,3. Nízka hrozba, ak je HDL nad 1,55 mmol/l.
Koeficient aterogenity sa dešifruje nasledovne.
CA<3, тогда высокое содержание антиатерогенных групп – угроза возникновения атеросклероза минимальная.
KA 3 – 4 – je tu možnosť vzniku aterosklerózy a srdcových chorôb.
KA>5 – vysoká pravdepodobnosť ochorenia, ktorá prispieva k nárastu ochorení ciev, srdca, mozgu, obličiek a končatín.

Lipidový profil sa považuje za pozitívny, ak dôjde k zvýšeniu jeho aterogénnych indexov. Vyskytuje sa pri rôznych chorobách.
- Genetické typy dys- a hyperlipidémie.
- Srdcová ischémia pri aterosklerotických poruchách koronárnych artérií.
- Rôzne typy hepatitídy, cirhóza pečene.
- Choroby močových orgánov.
- Znížená produkcia hormónov štítnej žľazy.
- Choroby pankreasu.
- Nadmerná telesná hmotnosť.
Zvýšenie cholesterolu možno pozorovať počas tehotenstva na fyziologickej úrovni.
K poklesu cholesterolu a jeho skupín dochádza v dôsledku:
- neštandardné formácie;
- pľúcne ochorenia;
- tyreotoxikóza;
- vírusové ochorenia, sepsa;
- patológie popálenín;
- pôst.
Krvné lipidy s vysokou hustotou sa najčastejšie znižujú pri ochoreniach, ako sú:
- ischémia;
- infarkt;
- cukrovka;
- ateroskleróza;
- žalúdočný vred.
Koeficient metabolizmu tukov je výrazne ovplyvnený konzumovanými potravinami. Aj pri absencii aterosklerózy už poruchy v lipidovom spektre vedú k hrozbe chorôb srdca a ciev. Zneužívanie rýchlo stráviteľných sacharidov, živočíšnych tukov, mastných a vyprážaných jedál a alkoholu vedie k zbytočnému pridávaniu cholesterolu, ktorý telo nie je schopné metabolizovať. Postupom času sa zvyšujúca sa saturácia jeho derivátov usadzuje vo vrstvách krvných ciev.
Keď si lekár v biochemickej štúdii všimne zvýšený cholesterol, potom pošle pacienta na vyšetrenie lipidového profilu, aby sa vylúčili metabolické zmeny. Ak je index cholesterolu v norme, pacienti by sa mali tiež podrobiť vyšetreniu. Je to potrebné, ak sú náchylné na vystavenie rizikovým faktorom.


 Zázraky prostredníctvom modlitieb ctihodného opáta Metoda z Pešnoša Divotvorcu
Zázraky prostredníctvom modlitieb ctihodného opáta Metoda z Pešnoša Divotvorcu Ako pripraviť čerstvý cuketový šalát: recepty s fotografiami Cuketový šalát so škrabkou na zeleninu
Ako pripraviť čerstvý cuketový šalát: recepty s fotografiami Cuketový šalát so škrabkou na zeleninu Recept: Krehké sušienky z ražnej múky - v rúre Sušienky z ražnej múky
Recept: Krehké sušienky z ražnej múky - v rúre Sušienky z ražnej múky Stavebné novinky. Správy
Stavebné novinky. Správy Kozmická Laika: pes, ktorý sa dotkol celého sveta Rodné číslo človeka
Kozmická Laika: pes, ktorý sa dotkol celého sveta Rodné číslo človeka Recept: Krémový cupcake - s proteínovou polevou Jednoduchý recept na cupcake s množstvom sušeného ovocia
Recept: Krémový cupcake - s proteínovou polevou Jednoduchý recept na cupcake s množstvom sušeného ovocia Mužské mená a ich význam
Mužské mená a ich význam