Príčiny chorôb kardiovaskulárneho systému. Najčastejšie ochorenia kardiovaskulárneho systému
Ľudský kardiovaskulárny systém je systém orgánov, ktoré cirkulujú krv. Vďaka nepretržitému prietoku krvi sa živiny a kyslík dostávajú do všetkých orgánov a tkanív tela, pričom sa odstraňujú odpadové látky a oxid uhličitý.
Kardiovaskulárny systém zahŕňa srdce (orgán, ktorý spúšťa pohyb krvi) a cievy (dutiny rôznej hrúbky, cez ktoré cirkuluje krv). Regulácia činnosti kardiovaskulárneho systému Vykonáva sa dvoma spôsobmi: nervová regulácia a humorálne účinky na srdce.
Choroby kardiovaskulárneho systému
- 1. Ischemická choroba srdca (CHD). Skupina srdcových chorôb s rôznymi klinickými formami. IHD sa spravidla pripisujú tieto patológie:
- náhla srdcová smrť;
- angínu;
- infarkt myokardu;
- postinfarktovej kardiosklerózy.
Tieto ochorenia sú charakterizované tvorbou ischemického zamerania v srdcovom svale - oblasti, ktorá je slabo zásobená krvou. Najčastejšie je takéto porušenie spojené s tvorbou aterosklerotického plaku v cievach.
- 2. Arytmie. Funkčné poruchy kardiovaskulárneho systému, ktoré sú sprevádzané porušením srdcového rytmu alebo srdcovej frekvencie. Ochorenie sa vyskytuje v dôsledku funkčného alebo organického poškodenia srdcového svalu a prevodového systému.
Typy arytmie:
- porušenie rytmu srdcovej činnosti - úplná alebo čiastočná blokáda srdca v dôsledku porúch priechodnosti impulzu;
- respiračná alebo sínusová arytmia - patológia, ktorá sa prejavuje zvýšením srdcovej frekvencie počas inšpirácie a spomalením počas výdychu; je považovaný za fyziologický jav detstva a dospievania;
- fibrilácia predsiení- nepravidelný rytmus, ktorý je založený na flutteri predsiení (zvýšený počet kontrakcií za minútu);
- extrasystolická arytmia sa prejavuje vo forme striedania rýchleho srdcového tepu s poklesom srdca.
- 3. Ateroskleróza. Chronické ochorenie tepien, prejavujúcich sa postupným zužovaním ich medzier. V dôsledku toho je prietok krvi narušený a mozog dostáva menej živiny a kyslík.
- 4. Nedostatočnosť krvného obehu. Znižuje sa kontrakčná sila myokardu a svalovej membrány ciev. Podľa toho sa rozlišuje medzi srdcovými a cievna forma nedostatočnosť.
- 5. Srdcové chyby. Patológie v štruktúre srdca a krvných ciev, ktoré narúšajú fungovanie kardiovaskulárneho systému. Sú vrodené a získané (následkom rôznych ochorení sú postihnuté chlopne alebo priečky srdcových komôr).
- 6. Mŕtvica. Akútna exacerbácia sprevádzané porušením cerebrálny obeh poškodenie mozgového tkaniva. Je dôsledkom hypertenzia alebo cerebrálna ateroskleróza.
- 7. Neurózy srdca. Porušenie nervovej regulácie funkcií kardiovaskulárneho systému. Spravidla vznikajú v dôsledku duševnej traumy, intoxikácie, infekcií, prepracovania.
Choroby kardiovaskulárneho systému spojené s poškodením srdca:
- fokálna alebo difúzna myokarditída;
- perikarditída;
- endokarditída;
- pankarditídu.
Položiť presná diagnóza a začať správna liečba, potrebné úplné vyšetrenie kardiovaskulárneho systému.
Rizikové faktory kardiovaskulárnych chorôb
Mnohé choroby sú založené na komplexe rôznych faktorov. Týka sa to najmä ochorenia koronárnych artérií, pre vznik ktorých existuje veľa dôvodov. navyše rôznych ľudí rôzne kombinácie faktorov. Všetky príčiny kardiovaskulárnych ochorení však možno kombinovať do dvoch skupín:
- 1 - faktory, ktoré sa nedajú zmeniť (dedičnosť, vek, pohlavie)
- 2 - faktory, ktoré možno ovplyvniť.
S vekom sa teda zvyšuje riziko kardiovaskulárnych komplikácií. U mužov je väčšia pravdepodobnosť vzniku ochorenia koronárnych artérií ako u žien. Ak najbližšieho príbuzného „bolí srdce“, potom sa zvyšuje riziko kardiovaskulárnych ochorení.
Do druhej skupiny patrí fajčenie a nadmerná konzumácia alkoholu, nadváhu, sedavý spôsob života.
Posilnenie kardiovaskulárneho systému
Pre pohodlné a ľahká práca srdce musí dodržiavať niekoľko pravidiel:
- jesť správne;
- posilniť chrbticu (práca orgánov je regulovaná centrálnym nervovým systémom);
- športujte alebo cvičte pre kardiovaskulárny systém (akákoľvek mierna fyzická aktivita posilňuje a trénuje srdce);
- zbaviť sa zlé návyky(nadmerná konzumácia kávy vedie k arytmii, fajčenie je jednou z príčin ischemickej choroby srdca);
- nenechajte sa uniesť soľou, silným čajom, horúcim korením atď.;
- Obmedzte príjem živočíšnych tukov.
Prevencia chorôb kardiovaskulárneho systému
Starostlivosť o srdce musí začať detstva. V tomto období sa začínajú klásť základy životného štýlu. Deťom treba vštepovať zdravé návyky, ktoré ich zachránia nielen pred srdcovo-cievnymi ochoreniami, ale aj pred množstvom iných ochorení.
Základom je režim práce a odpočinku, správnej výživy, fyzická aktivita.
Kardiovaskulárny systém- najčastejšie spomínaná časť ľudského tela v literatúre, každodennom živote, vede, medicíne. Je to pocta úlohe, ktorá je v živote priradená centrálnemu orgánu tohto systému - srdcu a s ním spojeným krvným cievam.
V posledných rokoch došlo k výraznému nárastu takých ochorení, ako je koronárna choroba srdca, arteriálna hypertenzia a ateroskleróza. Väčšina ľudí trpiacich týmito chorobami je odsúdená na neustály príjem chemoterapeutických liekov. Je však dobre známe, že dlhodobé užívanie liekov na chemoterapiu môže spôsobiť množstvo nežiaducich účinkov, ako je alergia na lieky, rezistencia na množstvo liekov, porucha motility tráviaceho traktu, venózna demencia mozgu.
Existuje mnoho rizikových faktorov pre vznik a rozvoj kardiovaskulárnych ochorení, ale možno tým hlavným je ateroskleróza. Problému aterosklerózy sa venuje množstvo výskumných tímov po celom svete a vyvíjajú nástroje, ktoré dokážu odolať rozšíreniu aterosklerózy, z ktorých niektoré sa už reálne využívajú v klinickej praxi. Zároveň hovoríme nielen o syntetizovaných farmaceutických prípravkoch, z ktorých väčšina je nebezpečná vedľajšie účinky, ale o prípravky zo surovín rastlinného a živočíšneho pôvodu, biologicky aktívne prísady.
Biologicky aktívne zlúčeniny (polyfenoly, polysacharidy, polynenasýtené mastné kyseliny, fytosteroly, antioxidanty atď.) obsiahnuté v rastlinách sa stále viac využívajú v prevencii a liečbe kardiovaskulárnych ochorení. Tieto látky človek prijíma najmä z potravy, nazývajú sa základnými zložkami výživy (ECP). Lekári rôznych špecializácií a odborníci na výživu im venujú čoraz väčšiu pozornosť: vďaka výskumu v oblasti biochémie, fyziológie a imunológie sa mechanizmy účinku ECP stali známymi, čo umožňuje vytvárať a vedecky zdôvodňovať používanie liekov na báze na nich ako lieky a ako biologicky aktívne doplnky stravy (BAA) v preventívnych a liečebné účely.
Niektoré EPC nie sú v tele syntetizované - nazývajú sa nepostrádateľné, zatiaľ čo syntéza iných môže byť obmedzená alebo narušená prebiehajúcim patologickým procesom. Na rozdiel od iných biologicky aktívnych látok sa ECP podieľajú na metabolických procesoch v bunkách mnohých tkanív, čo je dôvodom výraznej rozmanitosti fyziologických účinkov pri deficite ECP. Preto dodatočné použitie EPC počas liečby znižuje riziko komplikácií a recidívy ochorenia, zlepšuje kvalitu života.
Sú tam praktické postrehy a informácie o využití liečivých rastlín a prípravkov z nich v prevencii a liečbe kardiovaskulárnych ochorení. Tento smer v medicíne si získava čoraz viac priaznivcov najmä medzi kardiológmi, tamojšími lekármi a odborníkmi z centier liečebnej a sociálnej rehabilitácie. Faktom je, že účinok liečivých rastlín na ľudský organizmus je priaznivejší, je možný ich výber a rôzne kombinácie v závislosti od stavu pacienta, jeho veku a prítomnosti sprievodných ochorení. Efektívna kombinácia racionálneho používania chemoterapie a rastlinných liekov, najmä v štádiu rehabilitácie pacienta.
Pri liečbe kardiovaskulárnych ochorení používa sa niekoľko dôležitých skupín rastlinných liečiv.
Kardiotonické prostriedky obnovuje tonus oslabeného srdcového svalu, zvyšuje jeho kontrakciu, spomaľuje srdcovú frekvenciu a priaznivo pôsobí na energetický metabolizmus v myokarde. Srdcové glykozidy obsahujú rastliny ako náprstník, purpur, hrdzavý a vlnitý, čemerica, žltačka, obiter, adonis, konvalinka májová, strofantus, morská cibuľa, oleander. Medzi kardiotonické látky patrí aj krvavočervený hloh, kozinec, citrónová tráva, ktoré pôsobia negatívne nootropne (znižujú krvný tlak, krvný tlak, znížením frekvencie a sily srdcových kontrakcií).
Vazodilatačný účinok liekmi je zníženie systémového krvného tlaku (hypotenzný účinok) pri arteriálnej hypertenzii. Hypotenzívny účinok je vlastný materinej dúške, močiaru, ďateline liečivej, pelargónii lúčnej, hlohu, cyanóze modrej, hlaváčikovi bajkalskému, arónii a astragalusovi. Spazmolytický účinok majú flavonoidy, kumaríny, alkaloidy, ktoré sa nachádzajú v mäte piepornej, aníze, chmeli, hlohu, paštrnáku, medovky, feniklu, brčálku a oregane.
Antisklerotické pôsobenie obsahujú látky, ktoré môžu znížiť hladinu cholesterolu v krvi a zvýšiť vylučovanie prekurzorov jeho syntézy v pečeni so žlčou. Dôležitý bod antisklerotický účinok - posilnenie pevnosti cievnej steny vďaka flavonoidom, vitamínu P a tokoferolu (vitamín E). Tieto vlastnosti majú cesnak, cibuľa, medvedí cesnak, imelo biele, púpava, lopúch veľký, slamienka, rebríček, ruta voňavá, hloh, morské riasy, Nippon diskorea, ďatelina, žihľava, nechtík, plazivé prítoky, ľanové semienko.
Diuretiká potrebné, keď arteriálnej hypertenzie, zástava srdca. Fytopreparáty majú nižšiu intenzitu ako syntetické látky, ale pacienti pri dlhodobom používaní lepšie tolerujú rastlinné látky, môžu sa kombinovať so syntetickými látkami, čím sa znižujú dávky syntetických látok. Diuretikum liečivé rastliny(častejšie sa používajú ako súčasť antihypertenzívnych kolekcií): praslička roľná, hluchavka, ľadvinový čaj, brusnice, breza, medvedica, čučoriedky, borievka, kôpor, fenikel.
Upokojujúce prostriedky nevyhnutný pri kardioneuróze, na zastavenie kŕčových nervových účinkov na srdcové cievy, zastavenie kŕčov regionálnych tepien srdca, mozgu a končatín, ako aj na normalizáciu spánku (psychosedatívny účinok). Upokojujúco pôsobí krvavočervený hloh, valeriána lekárska, oregano, lipa, medovka, mäta pieporná, imelo biele, patrinia prostredná, pivónia oblúkovitá, materina dúška srdcová, harmanček, medovka lekárska, cyanóza, tymian. Najsilnejší sedatívny účinok má cyanóza, patrinia a pivonka.
Liečba kardiovaskulárnych ochorení ľudovými prostriedkami
1. Hloh krvavočervený.
Znižuje excitabilitu centrály nervový systém, tonizuje srdcový sval, zlepšuje koronárny obeh, odstraňuje arytmiu a tachykardiu, znižuje krvný tlak.
Lieky z hlohu doma sa pripravujú rôznymi spôsobmi:
a) 0,5 kg zrelých plodov sa rozdrví dreveným tĺčikom, pridá sa 100 ml vody, zahreje sa na 40 stupňov a šťava sa vytlačí. Pite 1 polievkovú lyžicu 3 krát denne pred jedlom. Zvlášť indikované na použitie u starších ľudí.
b) uvarte lyžicu suchého ovocia s pohárom vriacej vody, nechajte 2 hodiny na teplom mieste (možno variť v termoske), sceďte. Užívajte 1-2 polievkové lyžice 3-4 krát denne pred jedlom.
c) 10 g suchého ovocia trvá 10 dní v 100 g vodky alebo 40-stupňového alkoholu, prefiltruje sa. Tinktúru užívajte 3x denne pred jedlom 30 kvapiek s vodou.
V poplatkoch sú zahrnuté aj kvety hlohu:
d) kvety hlohu - 5 dielov, horská tráva - 3 diely, praslička roľná - 2 diely.
Uvarte 2 čajové lyžičky rozdrvenej zmesi s pohárom vriacej vody, nechajte 1-2 hodiny, sceďte. Nálev na pitie počas dňa po dúškoch pri srdcovej slabosti.
2. Sibírsky starec.
Odvar z kôry a koreňov sa pije pri skleróze a bolestiach v oblasti srdca, búšení srdca, dýchavičnosti, srdcovej neuróze, nespavosti. Uvarte lyžicu nasekaného koreňa s pohárom vriacej vody, varte 15 minút, nechajte 30 minút, napätie. Vezmite polievkovú lyžicu 3 krát denne.
3. Modrá nevädza.
Pri infarkte sa používa nálev z kvetov. Uvarte 1-2 čajové lyžičky kvetov pohárom vriacej vody, nechajte hodinu, sceďte. Pite 1/4 šálky 3x denne 10-15 minút pred jedlom.
4. Močiarna čučoriedka.
Pri srdcových chorobách sa pije odvar z mladých výhonkov a listov (polievková lyžica rozdrvených konárov a listov sa zaleje pohárom vriacej vody, povarí sa 10 minút na miernom ohni, ochladí sa, precedí. Odvar sa užíva 3x za polievkovú lyžicu deň).
5. Calendula officinalis.
Infúzia sa používa na porušenie srdcového rytmu: uvarte 2 čajové lyžičky kvetov s 2 šálkami vriacej vody, nechajte 1 hodinu, sceďte. Pite 1/2 šálky nálevu 4 krát denne.
6. Mäta pieporná.
Aplikujte nálev z listov: 2 čajové lyžičky rozdrvených listov zalejte pohárom vriacej vody, nechajte 30 minút pôsobiť, popíjajte po dúškoch počas dňa.
7. Rebríček bylina.
a) tráva rebríček - 2 diely, chmeľové šišky - 2 diely, koreň valeriány lekárskej - 3 diely, medovka listová - 3 diely. Uvarte polievkovú lyžicu kolekcie s pohárom vriacej vody, nechajte 30 minút, napätie. Vezmite 1/4 šálky 4 krát denne. Upokojujúca kolekcia pri srdcovej neuróze.
b) tráva rebríček - 5 dielov, ľubovník bodkovaný - 4 diely, kvety arniky - 1 diel. Polievkovú lyžicu kolekcie nalejte pohárom studenej vody, nechajte 3 hodiny, varte 5 minút, stojte 15 minút, napnite. Pite po dúškoch počas dňa.
8. Vezmite si tinktúru valeriány lekárskej s vysokou koncentráciou alkoholu bez nečistôt a šnupnite večer pred spaním 1,5 minúty do každej nosovej dierky. Niektorých na druhý deň bolí hlava. To znamená, že valeriána lekárska funguje, ale dávka bola príliš vysoká, preto by ste sa mali v prvých dňoch liečby plytko nadýchnuť a potom ju postupne zvyšovať. V žiadnom prípade by ste nemali šnupať valeriánu, keď potrebujete byť hore. V tomto prípade vedie boj so spánkom po vdýchnutí valeriány k nervovému zrúteniu.
Prax ukázala, že už prvý mesiac inhalovania valeriány posilňuje organizmus. V priebehu 2-4 mesiacov je človek doslova znovuzrodený a jeho zdravotný stav sa výrazne zlepšuje.
9. Vezmite 50 g harmančeka, uvarte v pohári vody, povarte, odstráňte z tepla, ochlaďte, preceďte, pridajte 30 kvapiek alkoholová tinktúra hlohu (najlepšie kvety), všetko dobre premiešame a pijeme 2x denne (1 porcia).
Vlastnosti starostlivosti o pacientov s chorobami kardiovaskulárneho systému
Takíto pacienti sú veľmi citliví na rôzne správy, ktoré ich znepokojujú a znervózňujú, čo vedie k exacerbácii základného ochorenia. Preto je potrebné, aby pacient zabezpečil úplný pokoj, chránil ho pred nepríjemnými správami a nepúšťal k nemu známosti, ktoré môžu negatívne ovplyvniť jeho psychiku. Takíto pacienti by nemali pozerať televíziu. Vždy by sa malo pamätať na to, že pacienti so srdcovým ochorením by mali byť v úplnom neuropsychickom pokoji.
Pacienti tiež vždy potrebujú čerstvý vzduch, ktorého nedostatok neustále pociťujú. Preto by mala byť miestnosť pacienta dobre vetraná.
Ak je pacientovi predpísaný prísny odpočinok na lôžku, potom musí starostlivý príbuzný zabezpečiť, aby ho neporušil.
Mnohým pacientom vyhovuje poloha na lôžku v polosede, čo by sa malo zabezpečiť umiestnením ďalších vankúšov pod chrbát pacienta. Silnejší pacienti uprednostňujú sedenie v kresle, pod nohy im potom treba umiestniť lavičku a pohodlie pri držaní tela zabezpečiť aj umiestnením ďalších vankúšov.
Pacientom s poruchou periférnej cirkulácie sa odporúča ležať so zdvihnutými nohami, čo zabezpečuje valček umiestnený pod nohami.
Náchylnejší na tvorbu preležanín sú pacienti s poruchami prekrvenia. Preto by mala byť posteľ pacienta rovná a pohodlná a plachta bez záhybov. Do postele by sa nemali dostať omrvinky jedla a iné drobné predmety. Mali by ste sa venovať prevencii tvorby preležanín, starostlivosti o pokožku.
U pacientov s ochorením srdca a cievy možné akútne záchvaty choroby, ktoré sa vyskytujú v noci. Preto musí byť ošetrovateľ relatívne blízko pacienta, aby počul začiatok záchvatu a pomohol mu. Takíto pacienti majú často silnú dýchavičnosť, ktorá sa mení na záchvaty udusenia s častým a plytkým dýchaním. V tomto prípade by mal ošetrovateľ poskytnúť pacientovi polosed a poskytnúť mu vankúše. Je potrebné zabezpečiť prúdenie čerstvého čistého vzduchu do miestnosti. Pacientovi sa musí poskytnúť úplný odpočinok.
Ak sa v dôsledku oslabenia srdcovej činnosti objaví opuch nôh u chodiacich pacientov alebo edém v driekovej oblasti a nôh u pacientov pripútaných na lôžko, treba privolať lekára. Edém môže prispieť k tvorbe preležanín.
Často títo pacienti pociťujú bolesť srdca inej povahy. Ošetrovateľ musí poznať povahu týchto bolestí, aby v prípade potreby mohol poskytnúť správnu pomoc odporúčanú lekárom.
Keď sa u pacienta objavia nové bolestivé pocity, je potrebné zavolať lekára, ktorý mu spolu s pacientom povie o vlastnostiach nového stavu.
Pri bolestiach srdca sa často používajú horčičné náplasti na oblasť srdca a teplá vyhrievacia podložka na nohy v kombinácii s vazodilatanciami.
Zvlášť nebezpečné je to vtedy, keď sú bolesti srdca spojené s poklesom krvného tlaku, slabým pulzom, bledou pokožkou, modrými perami a objavením sa studeného potu. Nebezpečné sú aj prerušenia činnosti srdca a rýchly nerytmický srdcový tep. Tu musíte okamžite zavolať sanitku.
Lieky pri akútnom záchvate ochorenia sa podávajú presne tie, ktoré predpísal lekár, v dávke nevyhnutnej na zmiernenie záchvatu, ktorú určí aj lekár.
Pacient je kŕmený podľa odporúčaní lekára. Malo by sa však pamätať na to, že takýmto pacientom by sa nemalo podávať veľa tekutín, pikantných, slaných a údených, silných mäsových a rybích vývarov, vyprážaného mäsa, živočíšnych tukov a soli. Je lepšie, keď je pacient kŕmený frakčne, t.j. kúsok po kúsku, ale častejšie. Takíto pacienti by nemali konzumovať jedlo vo večerných hodinách (po 19. hodine, v nemocnici sa večera zvyčajne podáva o 18. hodine).
Pacienti so srdcovým ochorením by mali tiež sledovať pravidelnosť stoličky, ak je to potrebné, poskytnúť jej špeciálne prostriedky.
Nie všetci ľudia vedia, ako boli liečení na konkrétnu chorobu. Na otázku, aké tabletky kedysi brali na gastritídu, pyelonefritídu či bolesť zubov, mnohí odpovedajú asi takto: „No, to sú okrúhle, zelené“... Možno si ani nepamätajú názvy!
Kardiológovia sú skupinou pacientov, ktorí si spravidla jasne pamätajú, akými liekmi sú liečení. Navyše zvyčajne poznajú nielen mená, ale aj dávky liekov. Ide o to, že u týchto pacientov je neustále potrebná liečba drogami. Väčšina chorôb spojených s poškodením srdca sa nevylieči úplne, sú len kontrolované liekmi a životným štýlom, dosiahnutím čo najlepšej pohody a priaznivej prognózy.
Liečba srdcovo-cievnych ochorení (KVO) je pomerne zložitý podnik, za úspech ktorého je zodpovedný lekár aj pacient. O tom, ako sa tieto choroby liečia, si povieme nižšie.
Máte problémy so srdcom? Prejdite kontrolou na prítomnosť kardiovaskulárnych ochorení v sanatóriu "Barvikha"! Prieskum zaberie minimum času. Pozývame aj pacientov s existujúcimi ochoreniami srdca programy srdcovej rehabilitácie. V prípade otázok a dohodnutia si stretnutia volajte na číslo 8 925 642 52 86.
Štruktúra kardiovaskulárneho systému
Kardiovaskulárny systém pozostáva z dvoch hlavných štrukturálnych „jednotiek“: samotného srdca, ktorého hlavnou funkciou je zabezpečiť pohyb krvi cievami, a ciev, ktoré prenášajú krv cez telo a dodávajú kyslík a živiny každej bunke. telo.
Ľudské srdce pozostáva zo štyroch komôr (dve predsiene, dve komory), ktoré sa vďaka prevodovému systému rytmicky a v určitom poradí sťahujú. Ventily sú umiestnené medzi komorami, srdcia prúdia do alebo preč z každej komory veľké nádoby. Poradie kontrakcie srdcových komôr a vymedzujúca funkcia chlopní poskytuje účinný intrakardiálny prietok krvi a schopnosť srdca pracovať ako výkonná pumpa destilujúca krv v celom tele.
Cievy sú rozdelené do troch hlavných typov: tepny (prenášajú krv zo srdca), žily (prenášajú krv do srdca) a kapiláry (poskytujú mikrocirkuláciu v tkanivách). Plavidlá sa líšia veľkosťou. Najväčšia z nich - aorta - má pri ústí priemer 3,0-3,5 cm a lúmen najmenších kapilár má priemer len niekoľko mikrometrov. (Mimochodom, zaujímavý fakt: ak by bolo možné vytiahnuť všetky kapiláry z tela jednej osoby a natiahnuť ich do jedného „vlákna“, toto vlákno by mohlo omotať zemeguľu 2,5-krát).
 Krv sa pohybuje v tele presne definovaným smerom. Dutá žila ústi do pravej predsiene a nesie žilovej krvi z väčšiny orgánov tela. Táto krv neobsahuje takmer žiadny kyslík, ale je presýtená oxidom uhličitým a inými metabolickými produktmi.
Krv sa pohybuje v tele presne definovaným smerom. Dutá žila ústi do pravej predsiene a nesie žilovej krvi z väčšiny orgánov tela. Táto krv neobsahuje takmer žiadny kyslík, ale je presýtená oxidom uhličitým a inými metabolickými produktmi.
Pohybuje sa do pravej komory a potom je z nej vypudený do pľúcnej tepny. Rozvetvuje sa a prechádza do pľúcnych kapilár. V pľúcach sa táto krv zbavuje oxidu uhličitého a prchavých metabolitov, je nasýtená kyslíkom a stáva sa arteriálnou.
Potom sa zhromažďuje v rozšírených pľúcnych žilách (najväčší z nich - štyri) a vyleje sa do ľavej predsiene. Potom sa dostane do ľavej komory a je vyvrhnutý do aorty, odkiaľ sa prenáša kyslíkom takmer do všetkých orgánov. Z nej odbočujúce tepny sa rozpadajú na kapiláry, zhromažďujú sa do žíl a nakoniec tvoria hornú a dolnú dutú žilu, ktoré, ako už bolo spomenuté, smerujú do pravej predsiene.
Existuje teda nepretržitý proces krvného obehu, ktorý prúdi v dvoch kruhoch. veľký kruh začína od ľavej komory a končí pravou predsieňou, jej „poslaním“ je saturovať orgány a tkanivá kyslíkom a zbierať z nich produkty metabolizmu. Malý začína pravou komorou a končí ľavou predsieňou, je určený na čistenie krvi od metabolických produktov vrátane oxidu uhličitého a nasýtenie kyslíkom, to znamená, že jeho význam je pripraviť krv na ďalšiu recirkuláciu.
Choroby kardiovaskulárneho systému
V ktorejkoľvek časti srdcovo-cievneho systému sa môžu vyskytnúť poruchy, ktoré vedú k jeho ochoreniam, dokonca aj defekty z iných orgánov môžu mať nepriaznivý vplyv na srdce a cievy.
Najbežnejšie sú tieto choroby:
- angina pectoris
- infarkt myokardu
- Zástava srdca
- Myokarditída
- Arytmie
- arteriálnej hypertenzie
- Endokarditída
- Srdcové chyby atď.
Sú založené na rôznych patologických mechanizmoch:
- Porušenie koronárnej cirkulácie - zníženie prietoku krvi do myokardu, čo spôsobuje jeho hladovanie kyslíkom a nezvratné zmeny v srdcovom svale;
- Poruchy "priepustnosti" chlopní, v dôsledku ktorých je buď sťažený prietok krvi cez ne, alebo prestávajú plniť svoju ohraničujúcu funkciu;
- Poruchy srdcového rytmu;
- Neschopnosť srdca plne pumpovať krv cez telo atď.
Rôzne kombinácie príčin, rizikových faktorov a patologických mechanizmov, hojnosť rôzne formy srdcové choroby, znaky sprievodných ochorení - to všetko určuje potrebu individuálneho prístupu k liečbe srdca. Na terapiu možno použiť veľké množstvo liekov, ktoré sa pacientom predpisujú v určitých kombináciách.
Ako liečiť kardiovaskulárne ochorenia? Základné lieky
 Na liekovú terapiu sa používajú tieto skupiny liekov:
Na liekovú terapiu sa používajú tieto skupiny liekov:
Dusičnany. Lieky z tejto skupiny sú predpísané na rozšírenie koronárnych ciev a zníženie ischémie myokardu. Používajú sa predovšetkým pri angíne pectoris. Okrem toho sú dusičnany rýchlo pôsobiace (vo forme tabliet, sprejov, napr. nitroglycerín, nitrosprej, nitrominta) a dlhodobo pôsobiace (rôzne dávkové formy na báze izosorbidmono- a dinitrátu). Častým vedľajším účinkom užívania dusičnanov je bolesť hlavy, navyše na pozadí ich užívania sa môže znížiť arteriálny tlak.
Protidoštičkové látky. Táto dôležitá skupina liekov sa používa na koronárne ochorenie srdiečka. Predpisujú sa na všetky formy ischemickej choroby srdca, na defekty, po operácii srdca, ak bola operácia vykonaná z dôvodu ischemickej choroby srdca. Zabraňujú agregácii krvných doštičiek, to znamená, že zabraňujú tvorbe krvných zrazenín. V kardiológii sa najčastejšie používajú lieky na báze aspirínu v nízkych dávkach, niekedy sa používa aj tiklopidín.
Najčastejším vedľajším účinkom užívania aspirínu je gastropatia vyvolaná liekmi. Na ochranu žalúdka sa pacientom ponúkajú enterosolventné protidoštičkové látky.
Antikoagulanciá. Znižujú zrážanlivosť krvi, to znamená, že majú antikoagulačnú schopnosť. Antikoagulanciá sú buď priame (heparín, fraxiparín, enoxaparín) alebo nepriame (warfarín). Používajú sa ako pri akútnych ochoreniach (infarkt myokardu, nestabilná angina pectoris, všetky formy fibrilácie predsiení), tak aj v iných situáciách (napríklad po implantácii umelej srdcovej chlopne). V súčasnosti sa rozlišuje skupina takzvaných nových perorálnych antikoagulancií, ktoré zahŕňajú dabigatran, rivaroxaban, apixaban.
Beta blokátory. Lieky tejto skupiny blokujú beta-adrenergné receptory srdca a krvných ciev, vďaka čomu dochádza k niektorým priaznivým klinickým účinkom. Srdcová frekvencia klesá, potreba kyslíka myokardom klesá a krvný tlak klesá. Betablokátory sú krátkodobo pôsobiace (atenolol, metoprolol tartarát) a dlhodobo pôsobiace (metoprolol sukcinát, bisoprolol, nebivolol, betaxolol), neselektívne (propranolol) a selektívne (bisoprolol). Tieto lieky sa používajú pri angíne pectoris, srdcovom infarkte, arteriálnej hypertenzii a pod. Betablokátory sú kontraindikované pri niektorých ochoreniach dýchacích ciest ( bronchiálna astma, CHOCHP), pretože zvyšujú bronchiálnu obštrukciu.
Blokátory vápnikových kanálov. Patria sem skupina pomerne heterogénnych liekov (verapamil, nifedipín, amlodipín). Niektoré z nich sa používajú pri arytmiách (napríklad verapamil sa používa pri supraventrikulárnej tachykardii), niektoré sa používajú predovšetkým v boji proti vysokému krvnému tlaku (vrátane pľúcnej hypertenzie).
Diuretiká. Diuretiká, čiže diuretiká, sa podľa mechanizmu účinku delia do niekoľkých podskupín. Patria sem furosemid, torasemid, hypotiazid, indapamid, veroshpiron a ďalšie látky. Používajú sa na pľúcny edém, kongestívne zlyhanie srdca, arteriálnu hypertenziu a iné stavy, sú predpísané na odstránenie tekutiny z tela. Pri užívaní mnohých diuretík hrozí, že spôsobí poruchy elektrolytov, preto sa tieto lieky predpisujú opatrne.
ACE inhibítory. Používajú sa pri liečbe ischemickej choroby srdca, chronického srdcového zlyhania, arteriálnej hypertenzie. Ich použitie je tiež indikované pri infarkte myokardu a srdcovom zlyhaní, odporúčajú sa na zníženie remodelácie srdca (teda na zabránenie vzniku nezvratných štrukturálnych zmien v ňom). Lieky sú kontraindikované pri stenóze renálnej artérie.
Blokátory angiotenzínových receptorovII(valsartan, telmisartan) - Ide o lieky súvisiace s predchádzajúcou skupinou. Pomáhajú tiež znižovať krvný tlak. Niekedy sa používajú u pacientov s vedľajšie účinky na ACE inhibítory.
lieky na zníženie lipidov. Hlavnými liekmi znižujúcimi lipidy, ktoré sa dnes používajú, sú statíny (atorvastatín, rosuvastatín, simvastatín) a fibráty (fenofibrát). Pomáhajú znižovať hladinu cholesterolu a jeho frakcií v krvi – hlavných „vinníkov“ aterosklerózy, vedúcej k srdcovým ochoreniam. Užívanie týchto liekov nedáva hmatateľný klinický účinok (to znamená, že pacient necíti jasné zlepšenie svojho stavu), ale zlepšuje prognózu ochorenia a pomáha predĺžiť život pacientov.
Antiarytmické lieky. Táto veľká skupina zahŕňa mnoho rôznych prostriedkov, združených v piatich triedach. Používajú sa pri rôznych srdcových arytmiách buď samostatne alebo vo vzájomnej kombinácii. Lieky z vyššie uvedených skupín, napríklad beta-blokátory a antagonisty vápnika, majú určitú antiarytmickú aktivitu.
srdcové glykozidy. Sú predpísané na zlyhanie obehu, niekedy - na akútne kardiovaskulárne ochorenia, sprevádzané malým uvoľnením krvi srdcom. Glykozidy zvyšujú silu a účinnosť srdcových kontrakcií.
Iná liečba kardiovaskulárnych chorôb
Okrem liekov pri liečbe kardiovaskulárnych ochorení zaujímajú obrovské miesto aj iné prostriedky a spôsoby liečby. Veľmi dôležitá je strava, fyzioterapia, fyzioterapia.
Kedy komplexná liečba s použitím všetkých vyššie uvedených opatrení nemôže zlepšiť stav pacienta, uchýli sa k chirurgickým zákrokom. Operačný spôsob môže liečiť poruchy koronárnej cirkulácie (chirurgia stentovanie, bypassová operácia), chlopňové chyby ( implantácia umelej chlopne, valvuloplastika atď.), srdcové arytmie ( rádiofrekvenčná ablácia) atď.
 Po operácii, liečbe akútne ochorenia srdcia ( infarkt myokardu, nestabilná angína), ako aj chronické choroby srdcovo-cievneho systému ( ischemická choroba srdca, chronické srdcové zlyhanie) Pacientom sa odporúča absolvovať srdcovú rehabilitáciu. Rehabilitácia pri srdcových ochoreniach je dvoj- až trojtýždňový program špeciálnej rehabilitačnej liečby v šetrných, šetrných tréningových alebo tréningových režimoch.
Po operácii, liečbe akútne ochorenia srdcia ( infarkt myokardu, nestabilná angína), ako aj chronické choroby srdcovo-cievneho systému ( ischemická choroba srdca, chronické srdcové zlyhanie) Pacientom sa odporúča absolvovať srdcovú rehabilitáciu. Rehabilitácia pri srdcových ochoreniach je dvoj- až trojtýždňový program špeciálnej rehabilitačnej liečby v šetrných, šetrných tréningových alebo tréningových režimoch.
S jeho pomocou je možné dosiahnuť čo najlepšiu pohodu človeka, zvýšiť jeho fyzické možnosti, objektívne pozitívne zmeny jeho stavu. Kompetentná rehabilitácia predlžuje život človeka a zlepšuje jeho kvalitu.
Ľudové prostriedky pri liečbe kardiovaskulárnych ochorení
Existuje rozsiahla vrstva pacientov, ktorí sa pri akomkoľvek ochorení snažia uchýliť k metódam alternatívnej medicíny. Niektorí praktizujú homeopatickú liečbu chorôb kardiovaskulárneho systému, iní hlásajú meditačné praktiky. Iní veria, že med, hloh alebo púčiky borovice pri ochoreniach srdca a ciev sú najviac najlepšie prostriedky. Stúpenci alternatívnych praktík sa často odvolávajú na fakt, že ich metódy sa používajú už tisíce rokov a že ich „vek“ je do istej miery meradlom neprekonateľnej kvality.
Treba si však uvedomiť, že v prvom rade skorších ľudí boli liečené bylinkami, včelími produktmi a inými „prírodnými zdrojmi“, predovšetkým preto, že nemali prístup k využívaniu účinných a moderných prostriedkov, ktoré dnes oficiálna medicína používa. Po druhé, výsledky používania starých metód zjavne nie sú najlepšie. Účinok mnohých "prírodných" prostriedkov je veľmi slabý, niektoré sú vo všeobecnosti zbytočné a niektoré sú úplne škodlivé.
Samozrejme, medzi rôznymi netradičnými metódami nie sú tie beznádejné. Niektoré z nich sa dajú aplikovať v praxi (viac sa o tom dočítate v článkoch " Alternatívna liečba anginy pectoris», « Alternatívna liečba IHD», « Alternatívna liečba srdcového infarktu"). Ale nikdy nebudú náhradou liekov, operácií, stravy, telesnej výchovy a správnej životosprávy.
Chcete si vyšetriť kardiovaskulárny systém? Kompletný a rýchly diagnostický program sanatória Barvikha vám pomôže zistiť vaše zdravotné problémy. Skúsení kardiológovia, najlepšie diagnostické vybavenie, dobre vybavené laboratórium vám umožní v čo najkratšom čase určiť prítomnosť a závažnosť srdcových ochorení.
Alebo možno ste už boli diagnostikovaní a chcete zlepšiť svoju pohodu? V tomto prípade vás sanatórium pozýva na kardiorehabilitáciu. Regeneračný program šitý na mieru vám pomôže cítiť sa oveľa lepšie, stať sa aktívnejšími, zbaviť sa zlých návykov, normalizovať hmotnosť a získať neoceniteľné poznatky o tom, ako si správne naplánovať svoj životný štýl.
Pýtajte sa a prihláste sa na diagnostiku resp kardio rehabilitácia v sanatóriu "Barvikha" môžete zavolať na číslo 8 925 642 52 86.
Kapitola I. VNÚTORNÉ CHOROBY
Sekcia 2
CHOROBY KARDIOVASKULÁRNEHO SYSTÉMU
OBSAH STRÁNKY:
Srdcové arytmie:
Sínusová tachykardia
Sínusová bradykardia
Extrasystoly
Paroxyzmálna tachykardia
Fibrilácia predsiení
ventrikulárnej fibrilácie
Bloky srdca
Ateroskleróza
Raynaudova choroba
Neočakávaná smrť. Prvá pomoc
(metódy umelého dýchania a masáže srdca)
Vrodené srdcové chyby:
Defekty komorového septa
Neoklúzia interatriálnej priehradky
ductus arteriosus
Koarktácia (zúženie isthmu) aorty
Fallotova tetralógia
hypertopické ochorenie
Hypotonické ochorenie
infarkt myokardu
Srdcová ischémia:
angina pectoris
Kardiomyopatia
Myokarditída
Kardiopsychoneuróza
Prerušovaná klaudikácia
Perikarditída
Získané srdcové chyby:
mitrálna stenóza
Neúspech mitrálnej chlopne
aortálna stenóza
Nedostatočnosť aortálnej chlopne
Kombinované ochorenie srdca
Prolaps mitrálnej chlopne
Reumatizmus, reumatické ochorenie srdca
Zástava srdca
Endokarditída
Porušenie frekvencie, rytmu a postupnosti kontrakcií srdca. Jeho dôvody sú vrodené anomálie alebo štrukturálne zmeny vo vodivom systéme srdca pri rôznych ochoreniach, ako aj autonómne, hormonálne alebo elektrolytové poruchy pri intoxikácii a vystavení určitým liekom.
Normálne elektrický impulz, ktorý sa rodí v sínusovom uzle umiestnenom v pravej predsieni, prechádza svalom do atrioventrikulárneho uzla a odtiaľ pozdĺž zväzku His priamo do srdcových komôr, čo spôsobuje ich kontrakciu. Zmeny môžu nastať v ktorejkoľvek časti prevodového systému, čo spôsobuje rôzne poruchy rytmu a prevodu. Vyskytujú sa s neurocirkulačnou dystóniou, myokarditídou, kardiomyopatiami, endokarditídou, srdcovými chybami, koronárnou chorobou srdca.
Arytmie sú často bezprostrednou príčinou smrti. Hlavná metóda rozpoznávanie - elektrokardiografia, niekedy v kombinácii s dávkovanou záťažou (veloergometria, bežiaci pás), s transezofageálnou predsieňovou stimuláciou; elektrofyziologická štúdia.
Normálny rytmus sínusového uzla u väčšiny zdravých dospelých v pokoji je 60-75 bpm. za 1 minútu.
Sínusová tachykardia- sínusový rytmus s frekvenciou viac ako 90-100 úderov. za minútu. U zdravých ľudí sa vyskytuje pri fyzickej námahe a emočnom vzrušení. Často je prejavom vegetatívno-cievnej dystónie, vtedy so zadržaním dychu citeľne klesá. Trvalejšia sínusová tachykardia sa vyskytuje s horúčkou, tyreotoxikózou, myokarditídou, srdcovým zlyhaním, anémiou, pľúcnou embóliou. Pacienti môžu cítiť tlkot srdca.
Liečba. Po prvé - choroba, ktorá spôsobila tachykardiu. Priama terapia - sedatíva, betablokátory (anaprilín, obzidan), verapamil.
Sínusová bradykardia - sínusový rytmus s frekvenciou nižšou ako 55 úderov za minútu. Často sa vyskytuje u zdravých ľudí, najmä u fyzicky trénovaných jedincov (v pokoji, v spánku), môže byť prejavom neurocirkulačnej dystónie a vyskytuje sa aj pri infarkte myokardu, syndróme slabosti sínusového uzla so zvýšeným intrakraniálny tlak, znížená funkcia štítnej žľazy (hypotyreóza), s niekt vírusové ochorenia, pod vplyvom množstva liekov (srdcové glykozidy, betablokátory, verapamil, rezerpín). Niekedy sa bradykardia prejavuje ako nepohodlie v oblasti srdca.
Liečba zamerané na základné ochorenie. Belloid, alupent, eufillin sú niekedy účinné. AT ťažké prípady(najmä pri syndróme chorého sínusu) je indikovaná dočasná alebo trvalá stimulácia (umelý kardiostimulátor).
Extrasystoly- predčasné sťahy srdca, pri ktorých elektrický impulz neprichádza zo sínusového uzla. Môžu sprevádzať akékoľvek ochorenie srdca a v polovici prípadov s ním vôbec nesúvisia, čo odráža vplyv vegetatívnych a psycho-emocionálnych porúch na srdce, ako aj rovnováhu elektrolytov v tele, liečbu drogami, alkohol. a stimulanty a fajčenie.
Symptómy a priebeh. Pacienti extrasystoly buď nepociťujú, alebo ich pociťujú ako zvýšený tlak v oblasti srdca alebo jeho vyblednutie. To zodpovedá oslabeniu alebo strate nasledujúcej pulzovej vlny pri vyšetrovaní pulzu a predčasným srdcovým ozvám pri počúvaní srdca. Hodnota extrasystolov je iná.
Príležitostne sa vyskytujúce u zdravého srdca zvyčajne nie sú významné, ale ich nárast niekedy naznačuje exacerbáciu existujúceho ochorenia (koronárna choroba srdca, myokarditída) alebo predávkovanie srdcovými glykozidmi. Časté predsieňové extrasystoly (impulz pochádza z predsiene, ale nie zo sínusového uzla) často predznamenávajú fibriláciu predsiení. Nepriaznivé sú najmä časté rôzne komorové extrasystoly (impulz prichádza z pravej alebo ľavej komory), ktoré môžu byť prekurzormi fibrilácie komôr – pozri nižšie.
Liečba predovšetkým základné ochorenie. Zriedkavé extrasystoly nevyžadujú špeciálnu liečbu. Ako antiarytmiká sa používa belloid (na bradykardiu), na supraventrikulárne extrasystoly - obzidan, verapamil, hipidip, na ventrikulárne extrasystoly - lidokaín, novokaínamid, difenín, etmosín, etatsizín. Pre všetky typy možno použiť cordaron (amiodaron), disopyramid (ritmilen, norpase).
Ak sa pri užívaní srdcových glykozidov vyskytnú extrasystoly, potom sú dočasne zrušené, predpisujú sa prípravky draslíka.
Paroxyzmálna tachykardia- záchvaty palpitácií správneho rytmu 140-240 úderov za minútu s náhlym zreteľným začiatkom a rovnakým náhlym koncom. Príčiny a mechanizmy vývoja sú podobné ako pri extrasystole. Môže byť supraventrikulárny (zdroj impulzov sa nachádza nad atrioventrikulárnym prechodom) a komorový (zdroj impulzov je v komorovej svalovine).
Symptómy a priebeh. Záchvat tachykardie sa prejavuje ako zrýchlený tep srdca s trvaním od niekoľkých sekúnd do niekoľkých dní. Supraventrikulárna tachykardia je často sprevádzaná potením, hojným močením na konci záchvatu, "hrčaním" v bruchu, riedkou stolicou a miernym zvýšením telesnej teploty. Dlhotrvajúce záchvaty môžu sprevádzať slabosť, mdloby, nepohodlie v oblasti srdca v prípade jeho ochorení - angina pectoris, objavenie sa alebo zvýšenie srdcového zlyhania. Komorová tachykardia je menej častá a je vždy spojená s ochorením srdca, môže byť prekurzorom fibrilácie komôr.
Liečba. Pokoj, odriekanie fyzická aktivita; paroxyzmus supraventrikulárnej tachykardie je možné zastaviť reflexnými metódami: napnúť, stlačiť brušný lis, zadržať dych, zatlačiť očné buľvy vyvolať zvracanie. Pri neefektívnosti sa používajú lieky: propranolol (obzidan, anaprilín), verapamil, novokaínamid, rytmilén, niekedy digoxín. V závažných prípadoch sa vykonáva intraatriálna alebo transezofageálna ultračastá predsieňová stimulácia, terapia elektrickým impulzom. Pri komorovej tachykardii sa podáva lidokaín, etacizín, etmozín a tiež sa vykonáva terapia elektrickým impulzom.
Fibrilácia a flutter predsiení(fibrilácia predsiení) - chaotická kontrakcia jednotlivých skupín svalových vlákien, pri ktorej sa predsiene ako celok nesťahujú a komory pracujú nepravidelne, zvyčajne s frekvenciou 100 až 150 úderov za minútu. Fibrilácia predsiení môže byť trvalá alebo paroxysmálna. Pozorované s mitrálnou chorobou srdca, koronárnou chorobou srdca, tyreotoxikózou, alkoholizmom.
Symptómy a priebeh. Fibriláciu predsiení nemusí pacient pociťovať alebo ju pociťovať ako tlkot srdca. Pulz je nepravidelný, zvuk srdca je premenlivý. Častý rytmus kontrakcie komôr prispieva k vzniku alebo zvýšeniu srdcového zlyhania. Existuje tendencia k tvorbe krvných zrazenín.
Liečba. Vo väčšine prípadov nie je cieľom obnoviť správny rytmus, ale spomaliť ho. Na tento účel sa používa digoxín (intravenózne a perorálne). Liečba základného ochorenia - tyreotoxikóza, myokarditída, chirurgické odstránenie srdcových chýb, zastavenie príjmu alkoholu. Na obnovenie správneho rytmu sa používa chinidín, novokaínamid, verapamil, disopyramid (ritmilen, norpasa). Vykonajte častú intraatriálnu alebo transezofageálnu) predsieňovú stimuláciu, terapiu elektrickým impulzom.
Fibrilácia a flutter komôr (fibrilácia komôr) sa môže vyskytnúť pri akomkoľvek ťažkom ochorení srdca (často v akútnej fáze infarktu myokardu), s tromboembóliou pľúcna tepna, predávkovanie srdcovými glykozidmi a antiarytmickými liekmi, s elektrickou traumou, anestéziou, intrakardiálnymi manipuláciami.
Symptómy a priebeh. Náhle zastavenie krvného obehu, obraz klinickej smrti: nedostatok pulzu, ozvy srdca, vedomie, chrapľavé agonické dýchanie, niekedy kŕče, rozšírené zreničky.
Liečba prichádza k okamžitému stláčaniu hrudníka, umelému dýchaniu (pozri „náhla smrť“). Lidokaín, draselné prípravky, adrenalín, glukonát vápenatý sa podávajú intrakardiálne, uskutočňuje sa kyslíková liečba.
Bloky srdca- porušenie srdcovej aktivity spojené so spomalením alebo zastavením vedenia impulzov cez prevodový systém srdca. Existujú sinoatriálne blokády (na úrovni svalové tkanivoátria), atrioventrikulárne (na úrovni atrioventrikulárneho spojenia) a intraventrikulárne. Podľa závažnosti sú - 1) blokáda 1. stupňa: každý impulz je pomaly vedený do spodných častí prevodového systému, 2) blokáda II. stupňa, neúplná: vykonáva sa iba časť impulzov, 3) blokáda stupňa III, úplné: impulzy sa nevykonávajú. Všetky blokády môžu byť trvalé a prechodné. Vyskytujú sa pri myokarditíde, kardioskleróze, infarkte myokardu, pod vplyvom niektorých liekov (srdcové glykozidy, betablokátory, verapamil). Vrodená úplná priečna blokáda je veľmi zriedkavá.
Symptómy a priebeh. Pri neúplnej priečnej blokáde dochádza k strate pulzu a srdcových zvukov. Pri úplnej priečnej blokáde je výrazná pretrvávajúca bradykardia (pulz menej ako 40 za minútu). Zníženie prekrvenia orgánov a tkanív sa prejavuje záchvatmi Morgagni-Edems-Stokes (mdloby, kŕče). Môže sa vyskytnúť angina pectoris, zlyhanie srdca, náhla smrť.
Liečba. Liečte základnú chorobu, eliminujte faktory, ktoré viedli k blokáde. Dočasne - atropín, isadrín, alupent, eufillin. Úplné priečne blokády sú indikáciou na použitie dočasnej alebo trvalej komorovej elektrickej stimulácie (umelý kardiostimulátor).
Bežné ochorenie, ktoré sa prejavuje rastom v stene veľkých a stredne veľkých tepien spojivové tkanivo(skleróza) v kombinácii s tukovou impregnáciou ich vnútorného obalu (atero-). V dôsledku zhrubnutia sa steny ciev stávajú hustejšími, ich lúmen sa zužuje a často sa tvoria krvné zrazeniny. V závislosti od oblasti, v ktorej sa postihnuté tepny nachádzajú, trpí prekrvenie určitého orgánu alebo časti tela s jeho možnou nekrózou (srdcový infarkt, gangréna).Ateroskleróza sa vyskytuje najčastejšie u mužov vo veku 50-60 rokov a u žien nad 60 rokov, ale v posledných rokoch aj oveľa mladších (30-40 rokov). Existuje rodinná tendencia k ateroskleróze. Má tiež predispozíciu na: artériovú hypertenziu, obezitu, fajčenie, diabetes mellitus, zvýšenú hladinu lipidov v krvi (zhoršený metabolizmus tukov a mastných kyselín).
Vývoj skleroticky zmenených ciev je uľahčený sedavým životným štýlom, nadmerným emočným prepätím a niekedy aj osobnými charakteristikami človeka ( psychologický typ"vodca").
Symptómy a priebeh. Obraz choroby úplne závisí od lokalizácie a prevalencie aterosklerotických lézií, ale vždy sa prejavuje dôsledkami nedostatočného prekrvenia tkaniva alebo orgánu.
Ateroskleróza aorty ovplyvňuje postupne sa zvyšujúcu artériovú hypertenziu, hluk počutý nad ascendentnou a brušnou aortou. Ateroskleróza aorty môže byť komplikovaná disekciou aneuryzmy aorty s možnou smrťou pacienta. Pri skleróze vetiev oblúka aorty sa prejavujú príznaky nedostatočného prekrvenia mozgu (mŕtvice, závraty, mdloby) alebo horných končatín.
Ateroskleróza mezenterické tepny, teda kŕmenie čriev, sa prejavuje dvoma hlavnými stavmi: po prvé, trombóza arteriálnych vetiev s infarktom (nekrózou) črevnej steny a mezentéria; po druhé, abdominálna ropucha - záchvat kolikovej bolesti v bruchu, ktorá sa vyskytuje krátko po jedle, často s vracaním a nadúvaním. Bolesť tlmí nitroglycerín, pôst zastavuje záchvaty brušnej ropuchy.
Ateroskleróza renálnych artérií narúša prívod krvi do obličiek, čo vedie k pretrvávajúcej, ťažko liečiteľnej arteriálnej hypertenzii. Výsledkom tohto procesu je nefroskleróza a chronické zlyhanie obličiek.
Ateroskleróza tepien dolných končatín- pozri „Prerušovaná klaudikácia“.
Ateroskleróza koronárnych (koronárnych) tepien srdca- pozri „Ischemická choroba srdca“.
Uznanie vykonávané na základe klinický obraz, štúdie spektra krvných lipidov. Röntgenové snímky niekedy ukazujú ukladanie vápenatých solí v stenách aorty a iných tepien.
Liečba primárne zamerané na faktory prispievajúce k rozvoju aterosklerózy: arteriálna hypertenzia, diabetes mellitus, strata hmotnosti pri obezite. Potrebné - fyzická aktivita, odvykanie od fajčenia, vyvážená strava(prevaha rastlinných tukov, konzumácia morských a oceánskych rýb, nízkokalorické potraviny bohaté na vitamíny). Pravidelné vyprázdňovanie sa má starostlivo sledovať.
Pri výraznom a neúmernom zvýšení hladiny krvných lipidov užívanie špeciálnych liekov, ktoré ju znižujú (v závislosti od typu metabolickej poruchy tuku a mastných kyselín). Zúženie (stenóza) hlavné tepny Možno chirurgický zákrok(odstránenie vnútorného obalu tepien - eidarterektómia, uloženie bypassových spôsobov krvného zásobovania - skraty, použitie umelých cievnych protéz).
Paroxysmálne poruchy arteriálneho prekrvenia rúk a (alebo) nôh, vznikajúce pod vplyvom chladu alebo vzrušenia. Ženy ochorejú častejšie ako muži. Raynaudov syndróm je spravidla sekundárnym javom, ktorý sa vyvíja s rôznymi difúznymi ochoreniami spojivového tkaniva (predovšetkým sklerodermiou), léziami cervikálny chrbtica, periférny nervový systém (ganglionitída), endokrinný systém (hypertyreóza, diencefalické poruchy), digitálna arteritída, arteriovenózne aneuryzmy, prídavné krčné rebrá s kryoglobulinémiou.Ak neexistujú žiadne konkrétne dôvody na rozvoj Raynaudovho syndrómu, potom sa hovorí aj o Raynaudovej chorobe, jej povinným príznakom je symetria lézie končatín.
Symptómy a priebeh. Pri záchvate sa znižuje citlivosť prstov, znecitlivia, objavuje sa brnenie v končekoch, koža smrteľne bledne a cyanotizuje, prsty ochladnú a po záchvate bolestivo horúce a opuchnú. Postihnuté sú hlavne 2-5 prstov rúk, chodidiel, menej často iné vyčnievajúce časti tela (nos, uši, brada). Postupne vznikajú kožné poruchy: sploštenie až retrakcia končekov prstov, koža tu stráca pružnosť, je suchá, šupinatá, neskôr sa tvoria pustuly pri nechtoch (paronychia), zle sa hojace vredy.
Uznanie na základe klinických údajov. Vykoná sa vyšetrenie na vylúčenie alebo potvrdenie chorôb sprevádzaných Raynaudov syndróm.
Liečba. Po prvé - hlavná choroba. Užívajú lieky, ktoré zlepšujú lokálny krvný obeh: spazmolytiká (no-shpa, papaverín), sympatolytiká (reserpín, metyldopa, guapetidip), lieky s obsahom kalikreínu (andekalín, kallikreín depot), protidoštičkové látky (aspirín, zvonkohra, dextrán), vápnikový kanál blokátory (nifedipín, korinfar, cordipín atď.).
Všetky stavy vyžadujúce kardiopulmonálnu resuscitáciu spája koncept „klinickej smrti“, ktorý je charakterizovaný zástavou dýchania a krvného obehu. To znamená nielen úplnú mechanickú zástavu srdca, ale aj taký typ srdcovej činnosti, ktorý nezabezpečuje minimálnu požadovanú úroveň krvného obehu. Tento stav sa môže vyvinúť s rôznymi život ohrozujúcimi srdcovými arytmiami: ventrikulárna fibrilácia, úplná priečna (atrioventrikulárna) blokáda sprevádzaná záchvatmi Morgagni-Edems-Stokes, paroxyzmálna komorová tachykardia atď.Najčastejšou kardiogénnou príčinou zlyhania obehu je infarkt myokardu.
Symptómy a priebeh. Nasledujúce príznaky sú charakteristické pre náhlu zástavu srdca: strata vedomia, nedostatok pulzu na veľkých tepnách (krčná, stehenná) a srdcových vrcholoch, zástava dýchania alebo náhly nástup agonálneho dýchania, rozšírenie zreníc, zmena farby kože (sivá s modrastý nádych). Na zistenie zástavy srdca postačuje prítomnosť prvých troch príznakov (nedostatok vedomia, pulz na veľkých tepnách, srdcová aktivita). Čas strávený hľadaním pulzu na veľkej tepne by sa mal obmedziť na minimum. Ak nie je pulz, potom nemôžete strácať čas počúvaním zvukov srdca, meraním krvného tlaku a elektrokardiogramom.
Je potrebné mať na pamäti, že vo väčšine prípadov môže dôjsť k náhlej smrti zdravých ľudí priemerné trvanie úplného zastavenia krvného obehu je asi 5 minút, po ktorých dochádza k nezvratným zmenám v centrálnom nervovom systéme. Tento čas sa výrazne skráti, ak zástave obehu predchádzali nejaké závažné ochorenia srdca, pľúc alebo iných orgánov či systémov.
Prvá pomoc pri zástave srdca treba začať ihneď, ešte pred príchodom sanitky zdravotná starostlivosť, keďže je dôležité nielen obnoviť krvný obeh a dýchanie pacienta, ale aj vrátiť ho do života ako plnohodnotného človeka. Pacient je umelo ventilovaný a uzavretá masáž srdca. Je položená na tvrdom povrchu vodorovne na chrbte, hlava je čo najviac odhodená dozadu, spodná čeľusť tlačte dopredu a nahor čo najviac. Za týmto účelom uchopte spodnú čeľusť oboma rukami za jej základňu; Zuby dolnej čeľuste by mali byť pred zubami hornej čeľuste.
Pri umelej ventilácii je lepšie použiť metódu „z úst do úst“, pričom nosné dierky pacienta treba zvierať prstami alebo tlačiť na líce oživovača. Ak sa hrudník pacienta roztiahne, dych bol vykonaný správne. Intervaly medzi jednotlivými dýchacími cyklami by mali byť 5 sekúnd (12 cyklov za 1 minútu).
Nepriamej masáži srdca predchádza silný úder päsťou na hrudnú kosť. Pacient je vo vodorovnej polohe na pevnom, ruky resuscitátora sú umiestnené v dolnej tretine hrudnej kosti, presne podľa stredná čiara. Jedna dlaň sa položí na druhú a vyvíja sa tlak na hrudnú kosť, paže sa neohýbajú v lakťoch, tlak vytvárajú iba zápästia. Rýchlosť masáže - 60 masážnych pohybov za minútu. Ak resuscitáciu vykonáva jedna osoba, potom je pomer ventilácie a masáže 2:12; ak resuscitujú dvaja ľudia, potom je tento pomer 1:5, to znamená, že na jeden nádych pripadá 5 stlačení hrudníka. Na pokračovanie intenzívnej starostlivosti je pacient hospitalizovaný na jednotke intenzívnej starostlivosti.
Choroby, ktoré sa vyskytujú v dôsledku rôznych porúch normálnej tvorby srdca a krvných ciev, ktoré z neho vychádzajú v prenatálnom období alebo zastavenie jeho vývoja po narodení. Je to o nejde o geneticky dedičnú chorobu, ale o anomálie, ktorých príčinou môžu byť úrazy utrpené počas tehotenstva, infekcie, nedostatok vitamínov v potrave, radiačná záťaž, hormonálne poruchy. Žiadny z vonkajších ani vnútorných vplyvov nespôsobuje žiadnu špecifickú neresť.Všetko závisí od fázy vývoja srdca, počas ktorej bol plod poškodený. Všetky vrodené srdcové chyby sú rozdelené do 2 skupín: defekty s primárnou cyanózou ("modrá") a chyby bez primárnej cyanózy ("bledý" typ).
Izolovaný defekt komorového septa jedna z pomerne častých srdcových chýb typu „bledá“, pri ktorej je hlásenie medzi ľavou a pravou komorou. Dá sa pozorovať izolovane a v kombinácii s inými srdcovými chybami.
Malý defekt komorového septa (Tolochinov-Rogerova choroba) je relatívne benígne vrodené ochorenie srdca. Zvyčajne neexistujú žiadne sťažnosti. Vada nezasahuje do vývoja dieťaťa, dá sa zistiť pri náhodnom vyšetrení. Srdce normálnej veľkosti. Pozdĺž ľavého okraja hrudnej kosti (medzirebrový priestor III-IV) je počuť a cítiť hlasný, ostrý zvuk. Ako komplikácia sa môže vyvinúť bakteriálna (infekčná) endokarditída s poškodením okrajov defektu komorového septa alebo reumatická endokarditída.
Uznanie defekt pomáha fonokardiografia, echokardiografia, v zriedkavých prípadoch - katetrizácia srdcových dutín, angiokardiografia, kardiomanometria.
Vysoko umiestnený defekt komorového septa je sprevádzané tým, že časť krvi z ľavej komory nevstupuje do aorty, ale priamo do pľúcnice alebo z pravej komory do aorty. Len v niektorých prípadoch po dlhú dobu prebieha asymptomaticky. Dojčatá často pociťujú ťažkú dýchavičnosť, zle sajú a nepriberajú na váhe a zriedkavý nie je ani zápal pľúc. Ich stav sa rapídne zhoršuje a môže skončiť v najkratší čas smrteľný výsledok.
Mnoho detí s veľkým defektom komorového septa zomiera aj počas prvých 2 rokov života. Ak prejdú kritickým obdobím, ich stav sa môže výrazne zlepšiť: dýchavičnosť zmizne, chuť do jedla sa normalizuje, fyzický vývoj. Motorická aktivita však postupne klesá a do puberty sa môžu vyvinúť výrazné poruchy. Komplikácie vysokého defektu komorového septa - bakteriálna endokarditída, srdcové zlyhanie, zriedkavo - atrioventrikulárna blokáda.
Neuzavretie medzisrdcovej priehradky. Jeden z častých (10 %) vrodené chyby srdiečka zo skupiny typu „bledé“, v ktorých sa nachádza správa medzi pravou a ľavou predsieňou. Zisťuje sa nie skôr ako v dospelosti (20-40 rokov), náhodou sa pozoruje 4-krát častejšie u žien ako u mužov.
Symptómy a priebeh. Pacienti sa sťažujú na dýchavičnosť, najmä pri fyzickej námahe, môžu byť zaznamenané palpitácie (extrasystólia, paroxyzmálna fibrilácia predsiení). Má sklon k mdlobám. V zriedkavých prípadoch - zvonivý kašeľ s chrapotom. Niekedy dochádza k hemoptýze. Pacienti sú zvyčajne krehkí, s jemnou, priesvitnou a nezvyčajne bledou pokožkou. Cyanóza v pokoji sa z väčšej časti nevyskytuje. Pri plači, kriku, smiechu či kašli, namáhaní, námahe alebo v tehotenstve sa môže objaviť prechodná cyanóza kože a slizníc. Často sa vytvára "srdcový hrb" - vydutie predných segmentov rebier nad oblasťou srdca. Veľkosť srdca sa zväčšuje, v druhom medzirebrovom priestore vľavo je počuť šelest.
Defekt predsieňového septa je často komplikovaný reumatickým ochorením srdca, dochádza k rôznym porušeniam jeho rytmu a vedenia. Je možná recidivujúca bronchitída a pneumónia. Existuje tendencia k tvorbe krvných zrazenín v dutinách pravej predsiene a pravej komory, v samotnej pľúcnej tepne a jej vetvách. Priemerná dĺžka života týchto pacientov bez liečby je v priemere 36 rokov.
Uznanie. Hlavná vec je analýza údajov angiokardiografie, ozvučenie dutín srdca, echokardiografia, röntgenové vyšetrenie srdca.
Liečba. Obmedzte fyzickú aktivitu. Symptomatická liečba (srdcové glykozidy, diuretiká, antiarytmiká). Ak je defekt zle tolerovaný, je nutná chirurgická liečba (plastika defektu).
Neuzavretie arteriálneho (botallového) potrubia- vrodená choroba srdca zo skupiny „bledého typu“, pri ktorej po narodení neprerastie vývod spájajúci aortu s pľúcnicou a zostáva funkčný. Jedna z najčastejších porúch (10%). Vyskytuje sa častejšie u žien ako u mužov.
Symptómy a priebeh závisí od veľkosti potrubia a stupňa zaťaženia srdca. V nekomplikovaných prípadoch neexistujú žiadne sťažnosti alebo sú bezvýznamné. V takýchto prípadoch je chyba objavená náhodou. Pri výraznom rozšírení arteriálneho potrubia je možná celková inhibícia rastu a vývoja s výrazne zníženou fyzickou pracovnou schopnosťou. Pacienti sú zvyčajne chudí, ich hmotnosť je pod normálnou hodnotou.
Najčastejšími ťažkosťami sú búšenie srdca, pulzácia ciev na krku a hlave, pocit ťažoby na hrudníku, kašeľ, dýchavičnosť pri fyzickej námahe a rýchlo sa objavujúci pocit únavy. Existujú závraty, tendencia k mdlobám. Neexistuje žiadna modrosť. Naľavo od hrudnej kosti (II-III medzirebrový priestor) je počuť hlasný dlhý šelest. Neuzavretie arteriálneho vývodu môže byť komplikované reumatickou a septickou endokarditídou, srdcovým zlyhaním. Priemerná dĺžka života je nižšia ako u zdravých jedincov.
Uznanie- údaje o fonokardiografii, katetrizácii srdcových dutín, angiokardiografii.
Chirurgická liečba - umelé uzavretie tepnového vývodu (podviazanie, priesečník). Konzervatívna liečba vykonávať iba v prípade komplikácií.
Koarktácia aorty- vrodená stenóza (zúženie) isthmu aorty (zo skupiny defektov „bledého“ typu) až po úplné uzavretie lúmenu aorty, tvorí 6-7 % všetkých prípadov vrodených srdcových chýb. Je častejšia u mužov, v porovnaní so ženami, pomer je 2:1.
Symptómy a priebeh. Pri strednej koarktácii nie sú žiadne sťažnosti. Za vznikom príznakov stojí arteriálna hypertenzia a nedostatočné prekrvenie dolných končatín. Ochorenie sa prejavuje vo veku 10-20 rokov.
Najčastejšie sa pacienti sťažujú na zvonenie v ušiach, návaly horúčavy, pálenie a teplo tváre a rúk, pulzáciu ciev krku a hlavy, pocit ťažoby v nich, bolesti hlavy, závraty, búšenie srdca, dýchavičnosť. V ťažších prípadoch - záchvaty nevoľnosti, vracanie, sklon k mdlobám. Môže sa vyskytnúť krvácanie z nosa alebo hemoptýza. Súčasne dochádza k pocitu necitlivosti, chladu, slabosti v nohách, kŕčov pri fyzickej námahe, rany na nich sa hoja zle.
Intermitentná klaudikácia je zriedkavá. Pacienti môžu navonok vyzerať normálne. Niekedy majú dobre vyvinuté svaly ramenného pletenca a slabo svaly nôh. Na hrudník a brucho sú viditeľné pulzujúce tepny. Nad oblasťou srdca je počuť šelest, ktorý sa prenáša do ciev krku, do oblasti medzi lopatkami. Veľmi dôležitým znakom je pulz rôznej sily v horných a dolných končatinách, krvný tlak v rukách je zvýšený a v nohách znížený.
Možné sú rôzne komplikácie - cerebrálne krvácania, srdcové zlyhanie, skorá ateroskleróza ciev, aneuryzmy (rozšírenia) ciev, infekčná endokarditída, reumatický proces. Priemerná dĺžka života bez liečby nepresahuje 35 rokov.
Uznanie na základe klinických príznakov, pri röntgenovom vyšetrení - rozšírení vzostupnej časti aorty a jej oblúka má rozhodujúci význam aortografia.
Liečba. Jediný radikálny a efektívna metóda je chirurgická, ktorá je indikovaná vo všetkých prípadoch zistenej koarktácie aorty. Optimálny vek na operáciu je 8-14 rokov.
Fallotova tetralógia(najčastejší „modrý“ defekt) je kombináciou 4 znakov: stenóza (zúženie) pľúcnice až po úplné uzavretie priesvitu, dextropozícia aorty (aorta akosi sedí obkročmo vpravo a vľavo komôr, čiže komunikuje s oboma), medzikomorové defektné septá a hypertrofia (zväčšenie) pravej komory. Od raného detstva ju sprevádza pretrvávajúca cyanóza a je zlučiteľná s relatívne dlhým životom.
Symptómy a priebeh. Dýchavičnosť sa objavuje v detskom veku, zvyčajne spojená aj s miernou fyzickou námahou, niekedy má charakter dusenia. Deti často hľadajú úľavu v podrepe, zvyknú sedieť s prekríženými nohami pod sebou a spať s kolenami pritiahnutými k brušku. Sú slabé, zimomriavky, často mdloby a kŕče. Na zdravotný stav nepriaznivo vplývajú zmeny atmosférických podmienok, nadmerné teplo, chlad - zvyšuje sa dýchavičnosť, celková slabosť, cyanóza. Môžu sa objaviť nervové poruchy.
Deti majú zdravotné postihnutie zažívacie ústrojenstvo, u dospievajúcich - palpitácie, pocit ťažkosti v oblasti srdca pri svalovej námahe. Fyzický vývoj a rast dieťaťa je oneskorený, duševný a sexuálny vývoj je oneskorený.
Nevhodne dlhé a tenšie končatiny, najmä tie spodné, pútajú pozornosť. Dôležitými znakmi sú modrasté prsty, zhrubnuté vo forme paličiek. Nad srdcom je počuť hrubý šelest. Komplikácie defektu - kóma, spojená so znížením obsahu kyslíka v krvi, trombóza, časté zápaly pľúc, infekčná endokarditída, srdcové zlyhanie. Priemerná dĺžka života je 12 rokov.
Uznanie defekt sa vyrába sondovaním srdcových dutín, angiokardiografiou.
Chirurgická liečba.
Tvorí až 90 % všetkých prípadov chronického vysokého krvného tlaku. V ekonomicky vyspelých krajinách trpí 18 – 20 % dospelých hypertopickým ochorením, to znamená, že majú opakované zvýšenie krvného tlaku na 160/95 mm Hg. čl. a vyššie.Riadia sa hodnotami takzvaného „náhodného“ tlaku, meraného po päťminútovom odpočinku, v sede, trikrát za sebou (najnižšie hodnoty sú zaznamenané do úvahy), pri prvom vyšetrení pacientov - v prípade potreby vždy na oboch rukách - a na nohách. U zdravých ľudí vo veku 20-40 rokov je „náhodný“ krvný tlak zvyčajne pod 140/90 mm Hg. Art., vo veku 41-60 rokov - pod 145/90 mm Hg. Art., nad 60 rokov - nie vyššia ako 160/95 mm Hg. čl.
Symptómy a priebeh. Hypertenzia sa zvyčajne vyskytuje vo veku 30-60 rokov, prebieha chronicky s obdobiami zhoršenia a zlepšenia. Stupeň 1 (mierny) je charakterizovaný vzostupom krvného tlaku v rozmedzí 160-180 / 95-105 mm Hg. čl. Táto hladina je nestabilná, počas pokoja sa postupne normalizuje. Rozrušený bolesťou a hlukom v hlave, zlý sen, znížená duševná výkonnosť. Príležitostne - závraty, krvácanie z nosa. Stupeň II (stredný) - vyššia a stabilnejšia hladina krvného tlaku (180200 / 105-115 mm Hg v pokoji). Zvyšujúce sa bolesti hlavy v srdci, závraty. Možné sú hypertenzné krízy (náhle a výrazné zvýšenie krvného tlaku).
Prejavujú sa známky poškodenia srdca, centrálneho nervového systému (prechodné poruchy cerebrálnej cirkulácie, mozgové príhody), zmeny očného pozadia, znížený prietok krvi v obličkách. Stupeň III (ťažký) - viac časté výskyty cievne príhody (mŕtvica, srdcový infarkt). BP dosahuje 200-230/115-130 mm Hg. čl., neexistuje jeho nezávislá normalizácia. Takáto záťaž ciev spôsobuje nezvratné zmeny v činnosti srdca (angína pectoris, infarkt myokardu, srdcové zlyhanie, arytmie), mozgu (mŕtvice, encefalopatia), očného pozadia (poškodenie ciev sietnice - retinopatia) , obličky (zníženie prietoku krvi v obličkách, zníženie glomerulárnej filtrácie, chronické zlyhanie obličiek).
Uznanie sa vykonáva na základe údajov zo systematického stanovenia krvného tlaku, identifikácie charakteristických zmien na fundu, elektrokardiogramu. Hypertenziu treba odlíšiť od sekundárnej arteriálnej hypertenzie (symptomatickej) vznikajúcej pri ochoreniach obličiek, obličkových ciev, endokrinných orgánov(Isepko-Cushingova choroba, akromegália, primárny aldosteropizmus, tyreotoxikóza), poruchy prekrvenia (ateroskleróza aorty, insuficiencia aortálnej chlopne, úplná atrioventrikulárna blokáda, koarktácia aorty).
Liečba. Bez drog: chudnutie, obmedzenie príjmu soli, Kúpeľná liečba, fyzioterapeutické procedúry (kúpele, masáž zóny goliera). Lekárske ošetrenie zahŕňa betablokátory (obzidan, anaprilín, visken, atenolol, specicor, betalok, cordanum atď.), diuretiká (hypotiazid, brinaldix, triampur atď.), antagonisty vápnikových kanálov (verapamil, nifedipín), centrálne pôsobiace lieky (klofelín, dopegyt, rezerpín), prazosín (adverzuten), kaptopril (kapoten), apresín. Je možné užívať komplexné prípravky - Adelfan, Sinepres, Cristepin, Brinerdine, Trirezide. V tomto prípade by sa výber terapie mal vykonávať čisto individuálne.
Ochorenie spojené s dysfunkciou nervového systému a neurohormonálnou reguláciou cievneho tonusu, sprevádzané poklesom krvného tlaku. Počiatočným pozadím takéhoto stavu je asténia spojená s traumatickými situáciami, chronickými infekciami a intoxikáciami (priemyselné riziká, zneužívanie alkoholu), neurózami.Symptómy a priebeh. Pacienti sú letargickí, apatickí, ráno ich premáha extrémna slabosť a únava, ani po dlhom spánku sa necítia veselí; pamäť sa zhoršuje, človek sa rozptyľuje, jeho pozornosť je nestabilná, výkonnosť klesá, u mužov je neustály pocit nedostatku vzduchu, potencie a sexuálnej túžby a menštruačný cyklus medzi ženami. Prevláda emocionálna nestabilita, podráždenosť, zvýšená citlivosť na jasné svetlo, hlasná reč.
Obvyklá bolesť hlavy je často spojená s kolísaním atmosférického tlaku, ťažkým jedlom, dlhým pobytom vo vzpriamenej polohe. Typ migrény, s nevoľnosťou a vracaním, lepšie po prechádzke na čerstvom vzduchu alebo cvičení, potieraní spánkov octom, priložením ľadu alebo studeného uteráka na hlavu. Existujú závraty, potácanie sa pri chôdzi, mdloby. BP je zvyčajne mierne alebo stredne znížený na 90/60-50 mm Hg. čl.
Uznanie vykonávané na základe klinické príznaky a vylúčenie chorôb sprevádzaných sekundárnymi arteriálna hypotenzia(Addisonova choroba, hypofyzárna insuficiencia, Simmondsova choroba, akútne a chronické infekcie, tuberkulóza, peptický vred atď.).
Liečba. Správny režim práce a odpočinku. Aplikujte sedatíva a trankvilizéry, adrenomimetiká: mezatón, efedrín, fetanol; hormóny nadobličiek: corgin, DOXA; prostriedky, ktoré stimulujú centrálny nervový systém: tinktúra ženšenu, čínskej magnólie viniča, zamanihi, pantokrin, atď Možno fyzioterapia (kúpele, masáže), kúpeľná liečba, fyzioterapeutické cvičenia.
Ochorenie srdca spôsobené nedostatočným prívodom krvi s ohniskom nekrózy (nekrózy) v srdcovom svale (myokarde); hlavná forma koronárnej choroby srdca. Akútne zablokovanie lúmenu koronárnej artérie trombom, opuchnutým aterosklerotickým plátom, vedie k infarktu myokardu.Symptómy a priebeh. Za začiatok infarktu myokardu sa považuje výskyt intenzívnej a dlhotrvajúcej (viac ako 30 minút, často mnoho hodín) retrosternálnej bolesti (anginózny stav), ktorú nezastaví ani opakované podávanie nitroglycerínu; niekedy v obraze záchvatu prevláda dusenie alebo bolesť v epigastrickej oblasti.
Komplikácie akútneho záchvatu: kardiogénny šok, akútne zlyhanie ľavej komory až pľúcny edém, ťažké arytmie s poklesom krvného tlaku, náhla smrť. V akútnom období infarktu myokardu sa pozoruje arteriálna hypertenzia, ktorá po ústupe bolesti vymizne, zrýchlenie srdcovej frekvencie, zvýšenie telesnej teploty (2-3 dni) a počtu leukocytov v krvi s následným zvýšením pri ESR zvýšenie aktivity kreatínfosfokinázy, aspartátaminotransferázy, laktátdehydrogenázy atď.Môže sa vyskytnúť epistenokard.perikarditída (bolesť hrudnej kosti, najmä pri dýchaní, často počuť trecie trenie o perikardu).
Ku komplikáciám akútneho obdobia patria okrem vyššie uvedeného: akútne psychózy, recidivujúce infarkty, akútna aneuryzma ľavej komory (výstup jej stenčenej nekrotickej časti), ruptúry myokardu, medzikomorového septa a papilárnych svalov, srdcové zlyhávanie, rôzne poruchy rytmu a vedenia, krvácanie z akútnych vredov žalúdka atď.
Pri priaznivom priebehu prechádza proces v srdcovom svale do štádia zjazvenia. Plnohodnotná jazva v myokarde sa mu vytvorí do konca 6. mesiaca po jeho infarkte.
Uznanie sa vykonáva na základe analýzy klinického obrazu, charakteristických zmien na elektrokardiograme počas dynamického pozorovania, zvýšenia hladiny kardiošpecifických enzýmov. V pochybných prípadoch sa vykonáva echokardiografia (detekcia "pevných" zón myokardu) a rádioizotopová štúdia srdca (scintigrafia myokardu).
Liečba. Pacient potrebuje urgentnú hospitalizáciu. Pred príchodom ambulancie je potrebné podať pacientovi nitroglycerín (od jednej do niekoľkých tabliet s intervalom 5-6 minút). Validol je v týchto prípadoch neúčinný. V nemocnici sú možné pokusy o obnovenie priechodnosti koronárnych ciev (topenie krvných zrazenín pomocou streptokinázy, stretodekázy, alvesínu, fibrinolyzínu atď., Zavedenie heparínu, urgentné chirurgická intervencia- núdzový bypass koronárnej artérie).
Povinné lieky proti bolesti (narkotické analgetiká, analgín a jeho prípravky, možná anestézia oxidom dusným a pod., epidurálna anestézia - zavedenie liekov proti bolesti pod membrány miecha), používa sa nitroglycerín (intravenózne a perorálne), liečia sa antagonisty kalciových kanálov (veraiamil, nifedipín, senzit), betablokátory (obzidap, anaprilín), protidoštičkové látky (aspirín) a komplikácie.
Veľký význam má rehabilitácia (obnovenie stabilnej úrovne zdravia a schopnosti pacienta pracovať). Aktivita pacienta na lôžku - od prvého dňa, sedenie - od 2-4 dní, vstávanie a chôdza - po dobu 7-9-11 dní. Termíny a objem rehabilitácie sa vyberajú prísne individuálne, po prepustení pacienta z nemocnice končí na klinike alebo v sanatóriu.
Chronické ochorenie spôsobené nedostatočným prekrvením myokardu je vo veľkej väčšine prípadov (97-98%) dôsledkom aterosklerózy koronárnych artérií srdca. Hlavnými formami sú angina pectoris, infarkt myokardu (pozri), ateroskleróza kardioskleróza. Vyskytujú sa u pacientov izolovane aj v kombinácii, vrátane tých s rôznymi komplikáciami a následkami (srdcové zlyhanie, srdcové arytmie a poruchy vedenia vzruchu, tromboembólia).angina pectoris- záchvat náhlej bolesti na hrudníku, ktorý vždy reaguje na tieto príznaky: má jasne definovaný čas nástupu a ukončenia, objavuje sa za určitých okolností (pri normálnej chôdzi, po jedle alebo s veľkou záťažou, pri zrýchľovaní, lezení do kopca, prudký protivietor, iná fyzická námaha); bolesť začne ustupovať alebo úplne ustane pod vplyvom nitroglycerínu (1-3 minúty po užití tablety pod jazyk).
Bolesť je lokalizovaná za hrudnou kosťou (najtypickejšie), niekedy v krku, dolnej čeľusti, zuboch, rukách, ramennom pletenci, v oblasti srdca. Jeho charakter je lisovanie, zvieranie, menej často pálenie alebo bolestivo pociťované za hrudnou kosťou. Súčasne sa môže zvýšiť krvný tlak, koža bledne, potí sa, pulzová frekvencia kolíše, sú možné extrasystoly (pozri Arytmie).
Uznanie uskutočnené na základe výsluchu pacienta. Zmeny na elektrokardiograme sú nešpecifické, nie vždy sa vyskytujú. K objasneniu diagnózy môžu pomôcť testy s dávkovanou fyzickou aktivitou (veloergometria – „bicykel“, bežiaci pás – „bežiaci pás“), transezofageálna predsieňová stimulácia. Identifikovať stupeň a prevalenciu aterosklerotických lézií koronárnych artérií, ako aj možnosť chirurgickej liečby umožňuje koronárnu angiografiu.
Liečba.Úľava od záchvatu anginy pectoris: pod jazykom - tableta nitroglycerínu, corinfar (cordafen, cordipin, foridon), corvaton (sidnopharm). Ak je to potrebné, užívanie tabliet sa môže opakovať. V interiktálnom období - predĺžené nitropreparáty (nitrosorbid, izodinit, sustak, nitrong, sustonit atď.), beta-blokátory (obzidan, anaprilin, atenolol, specicor atď.), antagonisty vápnika (verapamil, nifedipín, senzit), korvaton ( sydnopharm). Ak je to možné, vykonáva sa chirurgická liečba - aorto-koronárny bypass (uloženie cesty zásobovania myokardu krvou obchádzajúcou zúžené úseky koronárnych artérií).
Kardiomyopatia- primárne nezápalové lézie myokardu neznámej príčiny, ktoré nie sú spojené s chlopňovými chybami alebo vrodenými srdcovými chybami, koronárnou chorobou srdca, artériovou alebo pľúcnou hypertenziou, systémovými ochoreniami. Mechanizmus rozvoja kardiomyopatií je nejasný. Možná účasť genetické faktory, porušenie hormonálnej regulácie tela. Nedá sa vylúčiť možný vplyv vírusovej infekcie a zmien v imunitnom systéme.
Symptómy a priebeh. Existujú hlavné formy kardiomyopatie: hypertrofická (obštrukčná a neobštrukčná), kongestívna (dilatovaná) a reštriktívna (zriedkavé).
Hypertrofická kardiomyopatia. Neobštrukčná (nespôsobujúca ťažkosti s pohybom krvi vo vnútri srdca) je charakterizovaná zväčšením veľkosti srdca v dôsledku zhrubnutia stien ľavej komory, menej často iba srdcového vrcholu. Môže byť počuť hluk. Pri hypertrofii medzikomorovej priehradky so zúžením odtokového traktu krvi z ľavej komory (obštrukčná forma) sa objavujú bolesti na hrudníku, záchvaty závratov s tendenciou k mdlobám, záchvatovitá nočná dýchavičnosť, hlasný systolický šelest. Arytmie a intrakardiálne poruchy vedenia (blokády) nie sú nezvyčajné. Progresia kardiomyopatií vedie k rozvoju srdcového zlyhania. Elektrokardiogram vykazuje známky hypertrofie ľavej komory, niekedy zmeny pripomínajú infarkt myokardu („infarkt-like“ EKG).
Kongestívna (dilatačná) kardiomyopatia sa prejavuje prudkým rozšírením všetkých srdcových komôr v kombinácii s ich miernou hypertrofiou a stále postupujúcim, neliečiteľným srdcovým zlyhaním, rozvojom trombózy a tromboembólie. Prognóza progresívneho srdcového zlyhania je zlá. Pri vyjadrených formách sú pozorované prípady náhlej smrti.
Uznanie. Echokardiografia, rádioizotopová ventrikulografia pomáha objasniť diagnózu. Je potrebné rozlišovať medzi kongestívnou kardiomyopatiou a myokarditídou, ťažkou kardiosklerózou.
Liečba. Pri hypertrofickej kardiopatii sa používajú beta-blokátory (anaprilín, obzidan, inderal), pri porušení ciest odtoku krvi zo srdca je možná chirurgická metóda. S rozvojom srdcového zlyhania sa obmedzuje fyzická aktivita, príjem soli a tekutín, používajú sa periférne vazodilatanciá (nitráty, kapoten, prazosín, depresia, molsidomín), diuretiká, antagonisty vápnika (izoptín, verapamil).
Srdcové glykozidy sú prakticky neúčinné. Pri kongestívnej kardiopatii je možná transplantácia srdca.
Zápalové poškodenie srdcového svalu. Existujú reumatické, infekčné (vírusové, bakteriálne, rickettsiové atď.), Alergické (liekové, sérové, postvakcinačné), s difúznymi ochoreniami spojivového tkaniva, úrazy, popáleniny, vystavenie ionizujúcemu žiareniu. Existujú aj idiopatické (to znamená neznámej povahy) Abramov-Fiedlerov myokarditída. Vedúca úloha vo vývoji zápalový proces patrí medzi alergie a oslabenú imunitu.Symptómy a priebeh. Myokarditída začína na pozadí infekcie alebo krátko po nej malátnosťou, niekedy pretrvávajúcou bolesťou v srdci, búšením srdca a prerušením jej práce a dýchavičnosťou, príležitostne bolesťou kĺbov. Telesná teplota je normálna alebo mierne zvýšená. Nástup choroby môže byť jemný alebo latentný. Veľkosť srdca sa zvyšuje skoro.
Dôležitými, ale nie konštantnými znakmi sú poruchy srdcového rytmu (tachykardia - jeho zvýšenie, bradykardia - jeho spomalenie, fibrilácia predsiení, extrasystol) a vedenie (rôzne blokády). Môžu sa objaviť akustické príznaky – hluchota tónov, cvalový rytmus, systolický šelest. Myokarditída môže byť komplikovaná rozvojom srdcového zlyhania, výskytom krvných zrazenín v dutinách srdca, ktoré zase oddelené prietokom krvi spôsobujú nekrózu (srdcový záchvat) iných orgánov (tromboembólia). Priebeh ochorenia môže byť akútny, subakútny, chronický (recidivujúci).
Uznanie. Neexistujú žiadne prísne špecifické príznaky myokarditídy. Diagnóza sa stanovuje na základe klinických príznakov, zmien na elektrokardiograme, echokardiografie a prítomnosti laboratórnych príznakov zápalu.
Liečba. Pokoj na lôžku. Včasné vymenovanie glukokortikoidných hormónov (prednizolón), nesteroidné protizápalové lieky (aspirín, butadión, ibuprofén, indometacín). Lieči sa srdcové zlyhanie, arytmia a poruchy vedenia vzruchu. Používajú prostriedky, ktoré zlepšujú procesy obnovy metabolizmu v srdcovom svale: retabolil, nerabol, riboxín, vitamíny skupiny B a C. Pri dlhotrvajúcom priebehu ochorenia - delagil, plaquenil.
Má funkčný charakter, vyznačuje sa poruchami neuroendokrinnej regulácie činnosti kardiovaskulárneho systému.U dospievajúcich a mladých mužov je NKS najčastejšie dôsledkom nesúladu fyzického vývoja a stupňa zrelosti neuroendokrinného aparátu. V inom veku môže byť rozvoj dystónie uľahčený neuropsychickým vyčerpaním v dôsledku akútnej a chronickej infekčné choroby a intoxikácia, nedostatok spánku, prepracovanie, nevhodná strava, sexuálna aktivita, fyzická aktivita (znížená alebo príliš intenzívna).
Symptómy a priebeh. Pacienti sa obávajú slabosti, únavy, porúch spánku, podráždenosti. V závislosti od reakcie kardiovaskulárneho systému existujú 3 typy NKS: srdcové, hypotenzívne a hypertenzné.
Srdcový typ - sťažnosti na palpitácie, prerušenia v oblasti srdca, niekedy pocit nedostatku vzduchu, môžu byť zaznamenané zmeny srdcového rytmu (sínusová tachykardia, ťažká respiračná arytmia, supraventrikulárny extrasystol). Na elektrokardiograme nie sú žiadne zmeny alebo niekedy sú zaznamenané zmeny vo vlne T.
Hypotenzívny typ - únava, svalová slabosť, bolesť hlavy (často vyvolaná hladom), zimomriavky rúk a nôh, sklon k mdlobám.
Koža býva bledá, ruky studené, dlane vlhké, systolický tlak klesá pod 100 mm Hg. čl. Hypertenzný typ je charakterizovaný prechodným zvýšením krvného tlaku, ktoré takmer u polovice pacientov nie je kombinované so zmenou pohody a prvýkrát sa zistí počas lekárska prehliadka. Vo funduse, na rozdiel od hypertenzie, nie sú žiadne zmeny. V niektorých prípadoch sťažnosti na bolesť hlavy, búšenie srdca, únava.
Liečba. Väčšinou nedrogové metódy: normalizácia životosprávy, otužovacie procedúry, telesná výchova a niektoré športy (plávanie, atletika). Používa sa fyzioterapia, balneoterapia, kúpeľná liečba. S podráždenosťou, poruchami spánku - prípravky z valeriány, motherwort, valocordin, niekedy trankvilizéry. Pri hypotenznom type - fyzioterapeutické cvičenia, belloid, kofeín, fetanol. V hypertenznom type - begaadrenergné blokátory, prípravky rauwolfie.
Vyskytuje sa pri obliterujúcej ateroskleróze, obliterujúcej endarteritíde. Hlavným príznakom je výskyt bolesti v lýtkové svaly pri chôdzi, ktoré po zastavení zmiznú alebo sa znížia. Výskyt intermitentnej klaudikácie podporuje diabetes mellitus, vysoká hladina lipidov v krvi, obezita, fajčenie, pokročilý a senilný vek. Obliterujúca ateroskleróza sa zvyčajne kombinuje s vazokonstrikciou mozgu, srdca, obličiek.Symptómy a priebeh závisí od závažnosti porúch prekrvenia končatín. 1. fáza - pokles a absencia pulzu v cievach nôh. 2. štádium - vlastná intermitentná klaudikácia (bolesť lýtkových svalov a gluteálnej oblasti pri chôdzi - pacient dokáže prejsť 30 až 100 m), 3. štádium - bolesť v pokoji a v noci so zvyšujúcou sa intenzitou, 4. štádium - výrazná bolesť v pokoji, fyzická aktivita prakticky nemožná: výrazná podvýživa mäkkých tkanív, tkanivová nekróza (nekróza) na prstoch a chodidlách, rozvoj gangrény.
uznanie: angiografia, dopplerografia ciev dolných končatín.
Liečba. Hlavná je chirurgická, ak to nie je možné - konzervatívne: antispazmodiká (no-shpa, papaverín, halidor), lieky proti bolesti, blokátory ganglií (diprofén, dikolín), protidoštičkové látky (trental, zvonkohra, aspirín), látky, ktoré zlepšujú procesy výživa v tkanivách (vitamíny, komplamin, solcoseryl). Vykonávajú sa fyzioterapeutické procedúry, hyperbarická oxygenácia (liečba kyslíkom v tlakovej komore), sanatórium-rezortná liečba.
Akútny alebo chronický zápal osrdcovníka (perikardový vak, vonkajšia výstelka srdca). Existuje suchá (adhezívna, vrátane konstrikčnej - stláčacej) a efúzna (exsudatívna) perikarditída. Príčinou perikarditídy môžu byť infekcie (vírusy, baktérie, Mycobacterium tuberculosis, huby, prvoky, rickettsia), reumatizmus, reumatoidná artritída, systémový lupus erythematosus, infarkt myokardu, urémia, trauma (vrátane operácie, ožarovania), nádory, beriberi C a B1 . Mechanizmus vývoja perikarditídy je často alergický alebo autoimunitný.Symptómy a priebeh sú určené základným ochorením a povahou tekutiny v osrdcovníku, jej množstvom (suchá alebo exsudatívna) a rýchlosťou akumulácie tekutiny. Spočiatku sa pacienti sťažujú na malátnosť, horúčku, bolesť za hrudnou kosťou alebo v oblasti srdca, často spojenú s fázami dýchania (zvýšená pri inhalácii), niekedy bolesť pripomína angínu pectoris a často je počuť trecie trenie o perikardu. Výskyt tekutiny v perikardiálnej dutine je sprevádzaný vymiznutím bolesti a trecieho hluku osrdcovníka, dýchavičnosť, cyanóza, opuch krčných žíl, rôzne poruchy rytmu (blikanie, flutter predsiení).
Pri rýchlom zvýšení exsudátu sa môže vyvinúť srdcová tamponáda s ťažkou cyanózou, zvýšenou srdcovou frekvenciou, bolestivými záchvatmi dýchavičnosti a niekedy aj stratou vedomia. Postupne pribúdajú poruchy prekrvenia – objavuje sa edém, ascites, zväčšuje sa pečeň. Pri dlhotrvajúcom priebehu perikarditídy možno pozorovať usadeniny vápenatých solí (srdce so šupkou).
Uznanie Pomáha röntgen srdca, echokardiografia.
Liečba. Aplikujte nesteroidné protizápalové lieky (aspirín, reopirín, ibuprofén, indometacín atď.), V závažných prípadoch - glukokortikoidné hormóny (prednizolón). S infekčnou perikarditídou - antibiotikami. S hrozbou tamponády sa vykonáva perikardiálna punkcia. Vykonajte liečbu srdcového zlyhania (diuretiká, periférne vazodilatanciá, veroshpirop, prekrvenie). Pri konstrikčnom a purulentnom procese je možná chirurgická intervencia.
Získané srdcové chyby. Poškodenie srdcovej chlopne (chlopne), ktorých cípy sa nedokážu úplne otvoriť (stenóza) chlopňového otvoru alebo zatvoriť (chlopňová nedostatočnosť) alebo oboje (kombinovaná chyba). Najčastejšou príčinou defektu je reumatizmus, menej často - sepsa, ateroskleróza, trauma, syfilis. Stenóza sa tvorí v dôsledku jazvovej fúzie, chlopňová nedostatočnosť sa vyskytuje v dôsledku zničenia alebo poškodenia jej chlopní. Prekážky v priechode krvi spôsobujú prekrvenie, hypertrofiu a expanziu štruktúr nad chlopňou. Ťažká práca srdca narúša výživu hypertrofovaného myokardu a vedie k zlyhaniu srdca.
Mitrálna vada- poškodenie mitrálnej chlopne sprevádzané prekážkou prechodu krvi z malého kruhu do veľkého na úrovni ľavého atrioventrikulárneho ústia. Pacienti majú dýchavičnosť, búšenie srdca, kašeľ, opuch a bolesť v pravom hypochondriu. Je možné cyanotické sčervenanie, sú zaznamenané arytmie (fibrilácia predsiení, extrasystol).
mitrálna stenóza- Zúženie ľavého atrioventrikulárneho ústia. Špecifické akustické znaky sú rytmus prepelice ("tlieskanie" 1 temenom srdca, II tón a kliknutie na otvorenie mitrálnej chlopne) a diastolický šelest. Pri miernom zúžení ľavého atrioventrikulárneho ústia sa dýchavičnosť objavuje len pri veľkej fyzickej námahe. Výraznejšie zúženie spôsobuje dýchavičnosť pri strednej, potom pri miernej námahe a následne v pokoji. Počas astmatického záchvatu pacienti zaujmú nútenú polohu v polosede, ktorá uľahčuje dýchanie.
Uznanie sa vykonáva na základe akustického obrazu, údajov z fonokardiografie, echokardiografie.
Liečba s ostrou a stredne závažnou stenózou - chirurgickou (mitrálna komisurotómia); v prípade zlyhania srdca - diuretiká, periférne vazodilatanciá, antiarytmiká, ak je to potrebné - terapia elektrickým impulzom; liečba a prevencia závažných ochorení vedúcich k rozvoju defektu.
Insuficiencia mitrálnej chlopne. S miernym - nie sú žiadne sťažnosti, s progresiou nedostatočnosti, palpitácií, zvýšenej únavy, strednej dýchavičnosti, zadržiavania tekutín. Objaví sa edém, pečeň a veľkosť srdca sa zväčšia v dôsledku jeho ľavej komory. Je počuť systolický šelest.
Kombinácia stenózy a insuficiencie sa nazýva kombinované ochorenie mitrálnej chlopne, ktoré je charakterizované prítomnosťou znakov oboch lézií mitrálnej chlopne.
Uznanie- na základe údajov z rozboru akustického obrazu, fonokardiografie, echokardiografie.
Liečba konzervatívny, s ťažkou insuficienciou mitrálnej chlopne - jej protetika.
Porucha aorty- Príznaky a priebeh závisia od formy defektu a závažnosti porúch prekrvenia.
aortálna stenóza môžu byť reumatické, aterosklerotické alebo vrodené. Zúženie počiatočného úseku aorty sťažuje vyprázdnenie ľavej komory a neúplné vytlačenie krvi do aorty spôsobuje nedostatočnosť cerebrálneho a koronárneho obehu. Pacienti sa sťažujú na závraty, tmavnutie očí, bolesť na hrudníku počas cvičenia. Progresia defektu vedie k "mitralizácii", to znamená objaveniu sa príznakov mitrálnej insuficiencie (dýchavičnosť, astmatické záchvaty, fibrilácia predsiení). Akustickým príznakom aortálnej stenózy je špecifický hrubý systolický šelest, ktorý sa ozýva nad aortou a prenáša sa do ciev krku.
Uznanie na základe údajov z echokardiografických, fonokardiografických štúdií.
Liečba. S výraznou stenózou - chirurgická (komisurotómia, umelá aortálna chlopňa). Liečebná terapia zahŕňa nitráty, antagonisty vápnika, blokátory beta-adrenergných štruktúr, diuretiká. Nedostatočnosť aortálnej chlopne. Príčina je často reumatická, ako aj poškodenie aorty so syfilisom, septickou endokarditídou, aterosklerózou. Pacienti sa obávajú dýchavičnosti, vyskytujú sa záchvaty dusenia a bolesti za hrudnou kosťou (angina pectoris), búšenie srdca, pocity pulzovania v hlave. Charakteristickým akustickým znakom je „jemný“ diastolický šelest. Veľkosť srdca sa zvyšuje v dôsledku rozšírenia dutiny ľavej komory. Typicky pokles diastolického krvného tlaku (pod 60 mm Hg. Art.). Rýchlo sa rozvíjajúci defekt "mitralizácie" (pozri aortálna stenóza).
Uznanie na základe akustických údajov, detekcia známok preťaženia ľavej komory, indikácie fonokardiografie, echokardiografie.
Liečba. Možná chirurgická korekcia defektu (implantácia umelej chlopne). Konzervatívna terapia zahŕňa použitie nitrátov, antagonistov vápnika, periférnych vazodilatancií, diuretík, srdcových glykozidov.
Pri kombinácii defektov na rôznych chlopniach hovoria o kombinovanom ochorení srdca (kombinované ochorenie mitrálnej aorty atď.). Príznaky a priebeh ochorenia závisia od závažnosti a stupňa poškodenia konkrétnej chlopne.
Vydutie, protrúzia alebo dokonca everzia jedného alebo oboch cípov mitrálnej chlopne do dutiny ľavej predsiene pri kontrakcii ľavej komory. Vyskytuje sa u mladých ľudí (15-30 rokov), u žien 9-10x častejšie ako u mužov. Výskyt prolapsu je zvyčajne spojený buď s predĺžením vlákien šľachy a porušením pohybu chlopňových cípov, alebo s poškodením takzvaných papilárnych svalov alebo so zmenšením veľkosti dutiny ľavej komory. .Symptómy a priebeh. Možné reklamácie o bolesť v oblasti srdca, zvyčajne vznikajúce na pozadí emocionálnych zážitkov, ktoré nesúvisia s fyzickou aktivitou a neodstraňujú sa nitroglycerínom. Bolesť je často konštantná, sprevádzaná silnou úzkosťou a palpitáciami. Môžu sa vyskytnúť pocity prerušenia činnosti srdca. Pri počúvaní srdca sa deteguje „kliknutie“ na vrchole uprostred systoly (srdcová kontrakcia), po ktorom nasleduje šelest. U 90 % pacientov prebieha prolaps mitrálnej chlopne benígne, bez poškodenia zdravia a schopnosti pracovať.
Uznanie vykonávané na základe údajov z fonokardiografie a echokardiografie.
Liečba s malým prolapsom mitrálnej chlopne a absenciou porúch rytmu nie je potrebná aktívna liečba. Pri ťažkom prolapse, sprevádzanom bolesťou, poruchami rytmu, sa používajú beta-blokátory (anaprilín, obzidan).
- pozri časť „Reumatické choroby“. Stav spôsobený nedostatočnosťou srdca ako pumpy, ktorá zabezpečuje potrebný krvný obeh. Je to dôsledok a prejav chorôb, ktoré postihujú myokard alebo bránia jeho činnosti: ischemická choroba srdca a jej defekty, arteriálna hypertenzia, difúzne pľúcne choroby, myokarditída, kardiomyopatie.Symptómy a priebeh. Existuje akútne a chronické srdcové zlyhanie, v závislosti od rýchlosti jeho vývoja. Klinické prejavy nie sú rovnaké s prevládajúcou léziou pravej alebo ľavej časti srdca.
Zlyhanie ľavej komory vzniká pri poškodení a preťažení ľavej strany srdca. Prekrvenie v pľúcach - dýchavičnosť, záchvaty srdcovej astmy a pľúcneho edému a ich príznaky na röntgenovom snímku, zvýšená srdcová frekvencia sa vyvíja s mitrálnou chorobou srdca, ťažkými formami koronárnej choroby srdca, myokarditídy, kardiomyopatie. Zlyhanie ejekcie ľavej komory sa prejavuje znížením cerebrálnej cirkulácie (závraty, stmavnutie v očiach, mdloby) a koronárnej cirkulácie (angina pectoris), je charakteristické pre malformácie aorty, ischemickú chorobu srdca, artériovú hypertenziu, obštrukčnú kardiopatiu. Oba typy zlyhania ľavej komory sa môžu navzájom kombinovať.
Zlyhanie pravej komory vzniká pri preťažení alebo poškodení pravej strany srdca. Kongestívne zlyhanie pravej komory (opuch krčných žíl, vysoký žilový tlak, cyanóza prstov, špičky nosa, uší, brady, zväčšenie pečene, výskyt miernej žltačky, edém rôznej závažnosti) sa zvyčajne spája s kongestívnym zlyhaním ľavej komory a je typický pre defekty mitrálnej a trikuspidálnej chlopne, konstrikčnú perikarditídu, myokarditídu, kongestívnu kardiomyopatiu, ťažkú koronárnu chorobu srdca. Nedostatočnosť ejekcie pravej komory (príznaky sa zisťujú najmä röntgenovým vyšetrením a elektrokardiogramom) je charakteristická pre stenózu pľúcnej artérie pľúcnej hypertenzie.
Dystrofická forma- konečné štádium zlyhania pravej komory, pri ktorom vzniká kachexia (vyčerpanie celého organizmu), degeneratívne zmeny kože (stenčenie, lesk, hladkosť kresby, ochabnutosť), edémy - časté až po anasarku (celkový edém kože koža a telesné dutiny), zníženie hladiny bielkovín v krvi (albumín), porušenie rovnováhy vody a soli v tele.
Uznávanie a hodnotenie závažnosť srdcového zlyhania sa vykonáva na základe klinických údajov špecifikovaných počas ďalších štúdií (rádiografia pľúc a srdca, elektrokardiografia a echokardiografia).
Liečba. Obmedzenie fyzickej aktivity, strava bohatá na bielkoviny a vitamíny, draslík s obmedzením sodných solí (kuchynská soľ). Medikamentózna liečba zahŕňa užívanie periférnych vazodilatancií (nitráty, apresín, korinfar, prazosín, kapoten), diuretiká (furosemid, hypotiazid, triampur, uregit), veroshpiron, srdcové glykozidy (strofantín, digoxín, digitoxín, celanid atď.).
Zápal vnútornej výstelky srdca (endokardu) s reumatizmom, menej často s infekciou (sepsa, plesňové infekcie), s difúznymi ochoreniami spojivového tkaniva, intoxikácie (urémia).Subakútna (protrahovaná) septická endokarditída (infekčná endokarditída) je septické ochorenie s lokalizáciou hlavného ohniska infekcie na srdcových chlopniach. Najčastejšie sú pôvodcami ochorenia streptokoky, stafylokoky, menej často Escherichia coli, Pseudomonas aeruginosa, Proteus atď.
Zmenené chlopne sú oveľa častejšie postihnuté pri získaných a vrodených srdcových chybách, chlopňových protézach.
Symptómy a priebeh. Charakterizované zvýšením teploty, často so zimnicou a potom, s bolesťou kĺbov, bledosťou kože a slizníc. Pri poškodení chlopní sa objavujú znaky charakteristické pre srdcové chyby. Samotný zápal srdcového svalu sa prejavuje arytmiou, poruchami vedenia, známkami srdcového zlyhania. Keď sú cievy zapojené do procesu, dochádza k vaskulitídam (zápalom cievnej steny), trombóze, aneuryzme (dilatácii ciev), hemoragickým kožným vyrážkam (modriny), infarktom obličiek a sleziny. Často sú zaznamenané príznaky difúznej glomerulonefritídy, pečeň a slezina sú zväčšené a objavuje sa mierna žltačka.
Možné sú komplikácie: tvorba srdcových ochorení, prasknutie chlopne, progresia srdcového zlyhania, zhoršená funkcia obličiek atď. V krvných testoch pokles hemoglobínu, mierny pokles leukocytov, významné zvýšenie ESR.
Akútna septická endokarditída je komplikácia celková sepsa, sa vo svojich prejavoch nelíši od subakútnej formy, vyznačuje sa len rýchlejším priebehom.
Uznanie pomáha echokardiografia (odhaliť poškodenie srdcových chlopní a rast bakteriálnych kolónií); hemokultúry môžu odhaliť pôvodcu endokarditídy a určiť jeho citlivosť na antibiotiká.
Liečba. Antibiotiká dlhodobo a vo vysokých dávkach, imunoterapia (antistafylokoková plazma, antistafylokokový gamaglobulín), imunomodulátory (T-aktivín, tymalín). V prípade potreby aplikujte krátke kurzy glukokortikoidných hormónov (prednizolop), heparín, protidoštičkové látky (aspirín, kuraltil, trental), ultrafialové ožarovanie krvi, plazmaferézu, hemosorpciu.
Pri neúčinnosti antibakteriálnej terapie endokarditídy, ťažkého, neriešiteľného srdcového zlyhania je možná chirurgická metóda - odstránenie postihnutej chlopne s jej následnou protetikou.
* * * * * * *
NOVÉ SPRÁVY:
* * * * * * *
Budúce generácie budú naše storočie určite nazývať érou chorôb kardiovaskulárneho systému. Z hľadiska prevalencie sú porovnateľné len s diabetom a onkológiou. Srdečne cievne ochorenia - pomerne veľká skupina chorôb, ktorá pozostáva z:
- vrodená alebo získaná srdcová choroba (defekty srdcového svalu a komôr);
- ateroskleróza, ktorá môže viesť k koronárnej chorobe;
- reumatické ochorenie srdca (poškodenie srdcového svalu);
- myokarditída, perikarditída, endokarditída;
- hypertenzia;
- choroby tých ciev, ktoré dodávajú krv do mozgu;
- ochorenia tých ciev, ktoré dodávajú krv do končatín (tromboflebitída, flebitída, kŕčové žily);
- trombóza žíl hlboko v nohách;
- pľúcna embólia.
Ak sa tieto ochorenia neliečia, vedú k mŕtviciam a infarktom.
Dôvody srdcovo-cievne ochorenie:
- sedavý životný štýl (nedostatočné zaťaženie srdcového svalu);
- podvýživa, ktorá vedie k zablokovaniu krvných ciev tukovými usadeninami;
- neuro-emocionálne preťaženie, ktoré má za následok zvýšenie hladiny adrenalínu a krvného tlaku.
rizikové faktory slúžiť:
- cukrovka;
- nadváha alebo obezita;
- nadmerná konzumácia alkoholu a fajčenie.
Ateroskleróza(poruchy metabolizmu lipidov) spôsobuje stav, kedy srdce nezvláda záťaž, keďže sú postihnuté koronárne tepny, čiže dochádza k ischémii. Príznaky tohto ochorenia sú: záchvaty angíny, dýchavičnosť, bolesť v srdci, opuch. Ak sa nelieči, niektoré časti srdcového svalu odumierajú, vzniká nekróza a kardioskleróza a hrozí infarkt.
Po infekcii streptokokovými baktériami začína angína alebo angína, ktorá môže spôsobiť reumatický záchvat. V dôsledku toho dochádza k poškodeniu srdcového svalu a chlopní a hrozí riziko vzniku reumatického ochorenia srdca. Toto ochorenie sa najčastejšie vyskytuje u detí a dospievajúcich žijúcich v znevýhodnených rodinách.
angína, chrípka, plesňové ochorenia viesť k riziku ochorenia myokarditída, perikarditída, myokardiálna dystrofia alebo endokarditída. Pacientovi sa mení kardiogram, na srdci vznikajú šelesty, sú postihnuté koronárne tepny. O hypertenzia sú postihnuté všetky cievy: tepny, žily, kapiláry (u všetkých okamžite stúpa tlak).
Odchýlky v časti kardiovaskulárneho systému, ktorá zásobuje mozog krvou, rizikovým faktorom je najčastejšie ateroskleróza (depozity cholesterolu). Lipoproteíny s nízkou hustotou sa ukladajú na stenách a tvoria plaky. Ak sú prítomné usadeniny vápnika, plaky sa postupne stávajú hustejšie a zužujú alebo uzatvárajú lúmen. Postupom času sa rozpadajú, menia sa na embólie, ktoré upchávajú cievy, vrátane tých, ktoré zásobujú mozog krvou.
Ďalším rizikovým faktorom môže byť osteochondróza, ktorá deformuje medzistavcové platničky a zároveň zviera tepny. Nedostatok živín vedie k smrti neurónov.
Príznaky poškodenia týchto ciev: podráždenosť, slabosť, zhoršenie spánku. Pri absencii liečby je podráždenosť nahradená apatiou. Najčastejšie sa ochorenia kardiovaskulárneho systému tohto typu vyskytujú u ľudí s vysokým krvným tlakom, nadváhou, cukrovka. Ďalšími faktormi sú fajčenie a nadmerná konzumácia alkoholu.
Nie menej nebezpečné ateroskleróza nôh. Jeho prvým príznakom je bolesť dolných končatín pri chôdzi. V priebehu času sa vyvíja prerušovaná klaudikácia, nepohodlie sa cíti aj v pokoji. Niekedy sa objavuje pocit napätia alebo kŕče. Na nohách vypadávajú vlasy, vytvárajú sa sčernené oblasti kože a vredy, čo svedčí o zablokovaní žíl. Ak sa nelieči, proces končí nekrózou.
Tromboflebitída(zápalová trombóza) je charakterizovaná tvorbou krvných zrazenín vo veľkých žilách nôh a panvy. Rizikovými faktormi sú metabolické poruchy, niektoré ochorenia pečene, úrazy, edémy a nečinnosť. Príznaky trombózy: ťažkosti v nohách, horúčka, opuch.
pľúcna embólia Upchatie tepien, ktoré dodávajú krv do pľúc, sa nazýva embólia (krvné zrazeniny). Ak embólia prenikne do pľúc, vzniká srdcové zlyhanie, ktoré môže viesť až k smrti. Ak je embólia malá, oddelené časti pľúc odumierajú a vzniká zápal pohrudnice.
Kardiovaskulárne ochorenia niekedy prebiehajú bez príznakov. V takýchto prípadoch môže byť ich prvým príznakom mŕtvica alebo srdcový infarkt.
Symptómy a diagnostika
O ateroskleróza povaha symptómov závisí od umiestnenia poškodených tepien:
- ak je postihnutá časť kardiovaskulárneho systému, ktorá dodáva krv do mozgu, potom horná a dolných končatín, svaly tváre klesajú, reč sa stáva nezrozumiteľnou, to znamená, že sa objavujú príznaky ischemického záchvatu, ktorý pri absencii kvalifikovanej pomoci môže viesť k mŕtvici;
- ak sú tepny tepnami v blízkosti srdca, potom príznaky môžu naznačovať angínu pectoris;
- ak sú tepny nohy poškodené, dochádza k bolesti a občasnej klaudikácii.
 Ak má človek hlbokú žilovú trombózu umiestnenú na nohách, potom nohy napučiavajú, je tu pocit tepla. Pri chôdzi dochádza k bolesti, koža sa stáva cyanotickou. Hlavné nebezpečenstvo toto ochorenie - krvná zrazenina sa môže odtrhnúť a dostať sa do srdca alebo pľúc. Tam sa najčastejšie zasekne, čo spôsobí pacientovi ostrá bolesť, dýchavičnosť a hemoptýza. Tento stav môže viesť k smrti. Na diagnostiku sa používajú turniketové testy (elastické obväzy) na určenie výplne žíl.
Ak má človek hlbokú žilovú trombózu umiestnenú na nohách, potom nohy napučiavajú, je tu pocit tepla. Pri chôdzi dochádza k bolesti, koža sa stáva cyanotickou. Hlavné nebezpečenstvo toto ochorenie - krvná zrazenina sa môže odtrhnúť a dostať sa do srdca alebo pľúc. Tam sa najčastejšie zasekne, čo spôsobí pacientovi ostrá bolesť, dýchavičnosť a hemoptýza. Tento stav môže viesť k smrti. Na diagnostiku sa používajú turniketové testy (elastické obväzy) na určenie výplne žíl.
Choroby kardiovaskulárneho systému, ktoré sa nazývajú tromboflebitída lokalizovaná na povrchu žíl, sa vyznačujú miernou bolesťou a začervenaním kože. Okrem toho sa pokožka stáva horúcou na dotyk a môže sa zvýšiť aj telesná teplota. Niekedy zranená noha opuchne, tvoria sa tesnenia. Na diagnostiku sa používa ultrazvuk, reovasografia alebo ultrazvukové skenovanie.
O prítomnosti reumatického ochorenia srdca svedčí dýchavičnosť, poruchy srdcového rytmu, celková únava a bolesť pri srdci. Lekár vykoná vyšetrenie s cieľom identifikovať opuchy nôh a zväčšené brucho. Pacienti sa najčastejšie sťažujú na dýchavičnosť a bolesť v srdci. Potom je predpísaný všeobecný a biochemický krvný test, EKG.
Ak má človek infarkt, potom sú bolesti na hrudníku, siahajúce do ľavého ramena a ruky, dolnej čeľuste alebo chrbta. Človek nemá dostatok vzduchu, točí sa mu hlava, oblieva ho studený pot, bledne tvár, často dochádza k mdlobám. Pri diagnostike je predpísané EKG alebo ultrazvuk, všeobecná analýza krvi.
Hlavná prednosť mŕtvica- slabosť jednej strany tváre, jednej ruky a nohy. Vedomie pacienta je zmätené, reč sa sťažuje, zrak sa zhoršuje, chôdza sa mení, koordinácia sa stráca, bolí ho hlava, môže omdlieť. Používa sa v diagnostike CT vyšetrenie a bedrovej funkcie.
Liečba kardiovaskulárnych ochorení
Ateroskleróza je pomaly sa rozvíjajúce ochorenie, ktorého začiatok sa takmer vôbec nepodchytí. Pri určovaní spôsobov liečby sa lekár zvyčajne snaží eliminovať dva hlavné rizikové faktory: metabolické poruchy a elimináciu nadmernej psychickej záťaže zo života pacienta. Na tento účel sú predpísané lieky, ktoré znižujú hladinu cholesterolu, zlepšujú zloženie krvi a posilňujú steny ciev.
Dôležité je prejsť na vyváženú stravu, pohybovú terapiu a zabezpečiť si dostatok času na odpočinok.
Ak sa na stenách ciev zistia plaky, ktoré narúšajú normálny krvný obeh, odstránia sa chirurgicky.
Kardiovaskulárne ochorenia, ktoré vznikajú v dôsledku tvorby embólií, sa liečia liekmi, ktoré znižujú zrážanlivosť krvi vo forme tabliet alebo injekcií. V pokročilých prípadoch sa do žily vstrekuje látka, ktorá dokáže embóliu rozpustiť. Niekedy sa používa aj cava filter (ktorý sa tiež vkladá do žily), ktorý bráni embólii dostať sa do pľúc a srdca. Okrem toho lekári niekedy predpisujú kompresné pančuchy, aby sa vyhli komplikáciám.
Tromboflebitída sa vo väčšine prípadov lieči ambulantne pomocou konzervatívnych metód. V prvom rade sú predpísané nesteroidné protizápalové lieky a lieky na riedenie krvi. Chirurgické metódy sa používajú, ak nie je možné zmierniť zápal pomocou liekov. Dĺžka liečby je individuálna. Kým sa zápal neodstráni, lekár môže predpísať nosenie obväzu, elastický obväz alebo zdravotné pančuchy (pančuchy). Po odstránení zápalu môže byť fyzioterapia predpísaná paralelne s liekmi.
Reumatické ochorenie srdca sa vždy lieči v nemocnici antibiotikami a inými prostriedkami, ktoré odstraňujú zápal. S aktívnou formou reumatizmu je predpísaný penicilín alebo erytromycín. Pri latentnej forme postačujú nesteroidné protizápalové lieky a aspirín alebo jeho analógy. Aspirín pokračuje aj po prepustení z nemocnice. Kardiovaskulárne ochorenia, ktoré sa vyvíjajú v dôsledku angíny pectoris alebo iných ochorení dýchacieho traktu liečia sa hlavne penicilínom.
 Na liečbu srdcového infarktu musí byť pacient umiestnený na jednotke intenzívnej starostlivosti. Terapia pozostáva z liekov proti bolesti, riedidiel krvi a liekov na zníženie krvného tlaku. Po prepustení začína rehabilitácia - je predpísaná špeciálna diéta, je potrebné prestať piť alkohol a fajčiť.
Na liečbu srdcového infarktu musí byť pacient umiestnený na jednotke intenzívnej starostlivosti. Terapia pozostáva z liekov proti bolesti, riedidiel krvi a liekov na zníženie krvného tlaku. Po prepustení začína rehabilitácia - je predpísaná špeciálna diéta, je potrebné prestať piť alkohol a fajčiť.
Liečba mŕtvice začína ešte pred príchodom lekárov. Pacient musí byť položený na lôžko, poskytnúť prístup čerstvý vzduch, merať tlak, pomáhať pri zvracaní. Toto ochorenie si vyžaduje okamžitú hospitalizáciu po dobu najmenej dvoch týždňov. V závislosti od závažnosti ochorenia sa používajú tablety, injekcie alebo trombolýza. Hlavným cieľom je rozpustiť zrazeninu, ktorá spôsobila mŕtvicu. Ak je príčinou mŕtvice vysoký krvný tlak, prvým krokom je jeho zníženie.
Po mozgovej príhode majú pacienti najčastejšie zníženú pamäť, narušenú reč, obmedzené pohyby rúk a nôh, preto je potrebná pomerne dlhá doba rehabilitácie. Príbuzní by mali pacienta prinútiť eliminovať rizikové faktory, ktoré prispievajú k rozvoju recidivujúcej mozgovej príhody: mal by sa viac hýbať, vzdať sa aktívneho a pasívneho fajčenia a konzumácie alkoholu. Na obnovenie reči sa najčastejšie zúčastňuje logopéd.
Takmer všetkým kardiovaskulárnym ochoreniam možno predchádzať dodržiavaním niekoľkých jednoduchých pravidiel:
- udržiavať normálnu telesnú hmotnosť;
- vytvoriť stravu bez živočíšnych tukov, soli a cukru;
- pravidelne vykonávať jednoduché fyzické cvičenia;
- zdržať sa fajčenia;
- liečiť angínu a chrípku včas.
Ďalšie informácie
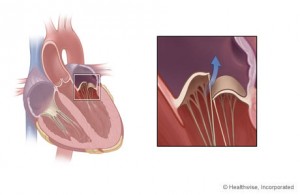
 Ak sa manžel stal podráždeným
Ak sa manžel stal podráždeným Tablety na diabetes
Tablety na diabetes Tiež - je potrebná čiarka?
Tiež - je potrebná čiarka? Ako sa vyrábajú počítačové hry?
Ako sa vyrábajú počítačové hry? Výklad snov zlato, prečo snívať o zlate, vo sne zlato
Výklad snov zlato, prečo snívať o zlate, vo sne zlato Cystitída uretrálna laváž Ako dať podkľúčový katéter
Cystitída uretrálna laváž Ako dať podkľúčový katéter Horoskop prasa a tiger. Tiger - Prasa. Kompatibilita
Horoskop prasa a tiger. Tiger - Prasa. Kompatibilita