Skratka tepovej frekvencie za 1 minútu. Bradykardia je zníženie srdcovej frekvencie. Čo robiť
Catad_tema IBS ( ischemickej choroby srdiečka) - články
Prečo je potrebné znižovať srdcovú frekvenciu u pacientov s chronickým srdcovým zlyhávaním?
Naozaj, prečo? Koniec koncov, zvýšenie srdcovej frekvencie (HR) je prirodzená adaptačná reakcia tela v reakcii na zníženie zdvihového objemu ľavej komory. V dôsledku zvýšenia srdcovej frekvencie u pacientov s nízkym jednorazovým srdcovým výdajom zostáva minútový objem krvného obehu (MCV) normálny. Na druhej strane zvýšenie srdcovej frekvencie vedie k zvýšeniu potreby kyslíka v myokarde a zrýchlenému vyčerpaniu jeho kontraktilnej rezervy. Najnepriaznivejšie zvýšenie srdcovej frekvencie je u pacientov s ischemickou chorobou srdca (ICHS), u ktorých je zvýšené riziko vzniku akútnych a zhoršených chronická ischémia myokardu s následnou zvýšenou systolickou dysfunkciou. Okrem toho, keď sa u každého pacienta dosiahne individuálna kritická hodnota, zvýšenie srdcovej frekvencie stráca funkciu kompenzačno-adapčného mechanizmu a stáva sa ďalším dôvodom na zníženie zdvihového objemu v dôsledku zníženia plnenia komôr v dôsledku skrátenia diastola.
Kľúčové slová: chronické srdcové zlyhanie, srdcová frekvencia, ischemická choroba srdca
Je zvýšenie srdcovej frekvencie jediným mechanizmom na zabezpečenie toho, aby objem kyslíka prenášaného v krvi zodpovedal metabolickým potrebám tkanív u pacientov s chronickým srdcovým zlyhaním (CHF)? Na zodpovedanie tejto otázky je potrebné poznamenať, že spotreba kyslíka v organizme zostáva nezmenená v pomerne širokom rozsahu kolísania hodnoty IOC. Okysličenie organizmu nie je priamo závislé od objemová rýchlosť prietok krvi z toho dôvodu, že transport kyslíka v tele okrem hemodynamickej zahŕňa respiračnú, hemickú a tkanivovú zložku. Inými slovami, dodávka kyslíka do orgánov a tkanív je určená nielen hodnotou IOC, ale aj funkciou vonkajšie dýchanie, počet červených krviniek a vlastnosti hemoglobínu, charakteristika mikrocirkulácie. Extrakcia kyslíka tkanivami s poklesom jeho dodávky sa môže zvýšiť 2-3 krát v porovnaní s normálom. Poruchy krvného obehu, ktoré sa vyvinú pri CHF, teda môžu byť úplne alebo čiastočne kompenzované v dôsledku funkčného napätia iných zložiek systému transportu kyslíka.
Na základe toho umelé zníženie srdcovej frekvencie u pacientov s CHF na jednej strane zabezpečuje zachovanie energetických zdrojov myokardu a na druhej strane stimuluje adaptačné zmeny v iných častiach okysličovacieho systému tela. S poklesom srdcovej frekvencie dochádza k predĺženiu doby diastolického plnenia komôr, a teda k zvýšeniu predpätia, ktoré v dôsledku aktivácie Frankovho-Starlingovho mechanizmu prispieva k zvýšeniu zdvihového objemu. Nakoniec zvýšenie trvania diastoly vedie k zlepšeniu koronárnej perfúzie. Uvedené pozitívne dôsledky zníženia srdcovej frekvencie súhrnne prevyšujú dočasný pozitívny hemodynamický efekt tachykardie.
Prirodzene, teoretické princípy sa môžu stať základom pre terapeutické odporúčania až po dôkladnom testovaní v podmienkach klinickej praxi. Myšlienka zníženia srdcovej frekvencie, považovaná za smer v liečbe srdcového zlyhania, úspešne prešla týmto testom.
V prvom rade stojí za zmienku hlavné práce, v ktorých sa ukázalo, že nadmerná srdcová frekvencia je vo všeobecnosti spojená so zlou prognózou.
Štúdia o chirurgii koronárnych artérií; 24 913 pacientov so stabilným ochorením koronárnych artérií; priemerná dĺžka sledovania 14,7 roka. Výsledok: zvýšenie srdcovej frekvencie v pokoji je spojené so zvýšením celkovej úmrtnosti, úmrtnosti z kardiovaskulárne príčinami, frekvenciou rehospitalizácií z kardiovaskulárnych príčin a zhoršením CHF. Maximálne hodnoty uvedených ukazovateľov boli zaznamenané v skupine pacientov so srdcovou frekvenciou vyššou ako 83 úderov / min, minimálne - v skupine pacientov so srdcovou frekvenciou nižšou ako 62 úderov / min. Údaje získané v tejto štúdii boli upravené podľa veku pacienta, rizikových faktorov, ejekčnej frakcie ľavej komory a terapie. Výsledky matematickej analýzy nám umožnili dospieť k záveru, že pacientov s ischemickou chorobou srdca zvýšená pokojová srdcová frekvencia je nezávislým rizikovým faktorom celkovej a kardiovaskulárnej mortality.
Riziko úmrtia u pacientov so stabilným ochorením koronárnych artérií v závislosti od srdcovej frekvencie (Štúdia koronárnych artérií)
Výsledky boli upravené podľa veku pacienta, rizikových faktorov, LVEF, terapie
A. Diaz a kol. Eur. Srdce J. 2005. Číslo 26 S. 967–974
X. Jouven a kol. sledovali 4 783 zdravých mužov počas 20 rokov. Autori nielenže stanovili vzťah medzi rizikom úmrtia a počiatočnou srdcovou frekvenciou, ale tiež ukázali, že zvýšenie srdcovej frekvencie počas sledovania je spojené so zlou prognózou. Maximálne riziko úmrtia je v skupine so srdcovou frekvenciou pri zaradení do štúdie >75 tepov/min a zvýšením počas prvých 5 rokov o viac ako 8 tepov/min. Pokles srdcovej frekvencie počas pozorovania neutralizoval negatívny vplyv jej počiatočného zvýšenia na prognózu.
Relatívne riziko úmrtnosti zo všetkých príčin
9 skupín v závislosti od počiatočnej srdcovej frekvencie a jej zmien počas prvých 5 rokov pozorovania

X. Jouven a kol., 2006
Pri príprave európskych odporúčaní na prevenciu tzv. srdcovo-cievne ochorenia 2007. V tomto dokumente sa zvýšenie srdcovej frekvencie považuje za nezávislý faktor kardiovaskulárne riziko.
Je možné zlepšiť prognózu chorôb? kardiovaskulárneho systému(CVS) užívaním liekov, ktoré znižujú srdcovú frekvenciu?
Niektoré štúdie špecificky zamerané na štúdium účinku liekov, ktoré spôsobujú bradykardiu na mortalitu u pacientov s kardiovaskulárnymi ochoreniami (CVD), ukázali, že farmakologická modulácia srdcovej frekvencie môže zlepšiť prognózu.
IN klasická práca J. Kjekshus a kol. Ukázalo sa, že zníženie srdcovej frekvencie pomocou beta-blokátorov u pacientov, ktorí prekonali infarkt myokardu (MI), je spojené so zlepšenou prognózou. Lieky, ktoré majú vnútornú sympatomimetickú aktivitu (a preto majú slabší účinok na srdcovú frekvenciu v porovnaní s liekmi bez vnútornej sympatomimetickej aktivity), nemajú významný vplyv o riziku smrti po IM.
Vzťah medzi zníženou srdcovou frekvenciou a mortalitou u pacientov, ktorí mali infarkt myokardu
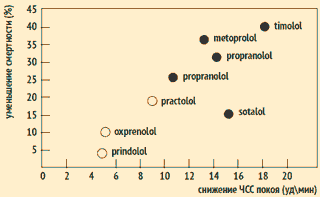
J. Kjekshus a kol. Eur Heart J 1985;6:A29; Am J Cardiol 1986;57:43F
M. Coucherat a kol. analyzovali výsledky 12 kontrolovaných randomizovaných štúdií, ktorá zahŕňala pacientov s ochorením koronárnych artérií, ktorí užívali β-blokátory alebo pomalé blokátory kalciových kanálov pred infarktom myokardu alebo po jeho rozvoji počas 9 mesiacov. - 2 roky. Metaregresná analýza odhalila významný vzťah medzi poklesom srdcovej frekvencie a znížením rizika úmrtia na kardiovaskulárne ochorenia. cievne príčiny, neočakávaná smrť a pravdepodobnosť reinfarktu. Výpočty vykonané autormi ukázali, že pokles srdcovej frekvencie o 10 úderov. za minútu poskytuje 26% zníženie rizika úmrtia z kardiovaskulárnych príčin.
Vzťah medzi zníženou srdcovou frekvenciou a úmrtnosťou z kardiovaskulárnych príčin

| Štatisticky zmysluplné spojenie zníženie srdcovej frekvencie so znížením rizika úmrtia z kardiovaskulárnych príčin (s |
M. Cuchcerat a kol., 2006
Viacrozmerná analýza údajov CIBIS II ukázali, že u pacientov s CHF so zachovaným sínusovým rytmom počiatočná srdcová frekvencia aj dynamika srdcovej frekvencie počas liečby bisoprololom úzko súvisia s rizikom úmrtia a hospitalizácie. Najlepšia prognóza je typická pre pacientov s relatívne nízkou počiatočnou srdcovou frekvenciou a jej najväčším poklesom počas prvých 2 mesiacov liečby.
Srdcová frekvencia ako rizikový faktor kardiovaskulárnych príhod u pacientov s CHF
P. Lechat a kol. CIBIS II // Obeh. 2001. Číslo 103. S. 1428–1433.
Princíp „menej je lepšie“ sa prirodzene nedá plne aplikovať na zníženie srdcovej frekvencie s cieľom zlepšiť prognózu pacientov s kardiovaskulárnymi ochoreniami. Výsledky štúdie INVEST ukazujú, že u pacientov trpiacich ischemickou chorobou srdca a arteriálnej hypertenzie, výskyt nežiaducich kardiovaskulárnych príhod dosahuje minimum pri poklese srdcovej frekvencie na 55–65 úderov/min. Mimo tohto rozsahu sa zvyšuje riziko úmrtia, nefatálneho IM a mŕtvice.
INVEST: Riziko kardiovaskulárnych príhod v závislosti od srdcovej frekvencie
22 576 pacientov s ischemickou chorobou srdca v kombinácii s hypertenziou
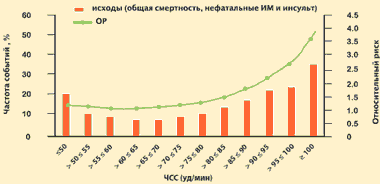
Kolloch a kol. Eur. Srdce J. 2008. Číslo 29. S. 1327–1334.
Dôkazy o pozitívnom vplyve zníženia srdcovej frekvencie na prognózu pacientov s ischemickou chorobou srdca a srdcovým zlyhaním sa získali najmä v štúdiách hodnotiacich klinická účinnosťβ-blokátory. Pozitívny vplyvβ-blokátory na prognózu pacientov s ischemickou chorobou srdca a srdcovým zlyhaním je spôsobený najmä ich účinkom na srdcovú frekvenciu. Lieky z tejto skupiny majú aj množstvo ďalších účinkov: negatívne inotropné, hypotenzívne, antifibrilačné, antiagregačné, ktoré znižujú riziko ischémie myokardu a život ohrozujúcich arytmií. Okrem toho majú β-blokátory inhibičný účinok na celkový metabolizmus a prispievajú k posunu disociačnej krivky oxyhemoglobínu doprava, čo je dôležité pre adaptáciu organizmu na zhoršenie funkcie srdca ako pumpy. teda pozitívny vplyv lieky tejto triedy na prognózu pacientov s ischemickou chorobou srdca a srdcovým zlyhaním môže byť spôsobené nielen znížením srdcovej frekvencie.
Príchod ivabradínu (Coraxan), lieku, ktorý selektívne ovplyvňuje srdcovú frekvenciu potlačením iónového prúdu cez f-kanály bunkových membrán sínusového uzla, poskytol príležitosť študovať klinické účinky selektívneho zníženia srdcovej frekvencie.
IN KRÁSNE štúdium Zaradených bolo 10 917 pacientov s identifikovaným ochorením koronárnych artérií, ejekčnou frakciou ľavej komory (LVEF) menej ako 40 % a sínusovým rytmom > 60 úderov/min. Analýza výsledkov pozorovania pacientov v kontrolnej skupine nám umožnila získať dodatočné potvrdenie negatívneho vplyvu vysokej srdcovej frekvencie na prognózu pacientov s ischemickou chorobou srdca. Riziko úmrtia z kardiovaskulárnych príčin počas dvoch rokov sledovania u pacientov s východiskovou srdcovou frekvenciou > 70 úderov/min bolo o 34 % vyššie ako u pacientov s východiskovou srdcovou frekvenciou KRÁSNA štúdia: Srdcová frekvencia ako prediktor kardiovaskulárnej smrti (placebo skupina)
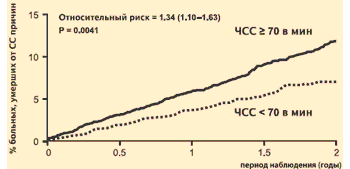
K. Fox a kol. Lancet, 2008
Pridanie ivabradínu k tradičnej farmakoterapii u pacientov s východiskovou srdcovou frekvenciou > 70 úderov/min (vrátane betablokátorov, ktoré dostávalo 87 % pacientov v štúdii a kontrolnej skupine) viedlo k jej zníženiu: rozdiel v srdcovej frekvencii medzi kontrolná skupina a intervenčná skupina na 30. deň pozorovania bolo 10 a na konci pozorovania – 7 úderov/min.
Štúdia BEAUTIFUL: účinok ivabradínu (Coraxan) na srdcovú frekvenciu u pacientov s východiskovou srdcovou frekvenciou > 70/min.
Priemerná dávka Coraxanu: 6,64 mg 2-krát denne
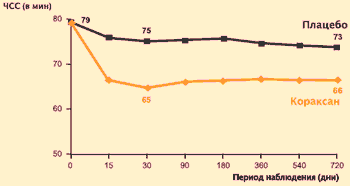
K. Fox a kol. Lancet, 2008
Pacienti užívajúci ivabradín mali signifikantné zníženie rizika hospitalizácie pre IM o 36 % a signifikantné zníženie potreby revaskularizácie myokardu o 30 %.
Štúdia BEAUTIFUL: zníženie rizika koronárnych príhod u pacientov so srdcovou frekvenciou > 70/min liečených ivabradínom (Coraxan)
| Typ udalosti | Týka sa. riziko | Zníženie rizika | R |
| Smrteľné riziko | 0.68 | 32% | 0.114 |
| Hospitalizácia pre IM | 0.64 | 36% | 0.001 |
| Hospitalizácia pre MI alebo UA | 0.78 | 22% | 0.023 |
| Hospitalizácia pre IM, UA alebo revaskularizáciu | 0.77 | 23% | 0.009 |
| Mocardiálna revaskularizácia | 0.70 | 30% | 0.016 |
K. Fox a kol. Lancet, 2008
Najlepšie výsledky sme dosiahli v skupine pacientov, u ktorých symptómy ischémie pretrvávali aj napriek predpísanej terapii. V tejto skupine bolo užívanie ivabradínu počas 2 rokov sprevádzané významným znížením rizika primárneho kombinovaného cieľového ukazovateľa (kardiovaskulárne úmrtie, hospitalizácia pre IM, hospitalizácia pre vznik alebo zhoršenie CHF) o 24 % a v r. podskupina pacientov s počiatočnou srdcovou frekvenciou > 70 úderov/min – o 31 %. Riziko vzniku IM počas liečby ivabradínom sa významne znížilo o 42 % au pacientov so srdcovou frekvenciou > 70 úderov/min – o 73 %.
Štúdia BEAUTIFUL angina: účinok ivabradínu (Coraxan) na primárny koncový ukazovateľ*
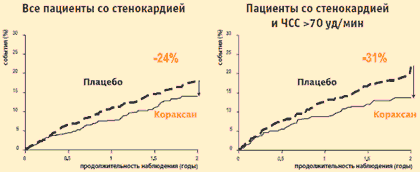
* Kardiovaskulárna mortalita + IM + SZ
K. Fox a kol. Lancet, 2008
Pred štúdiou BEAUTIFUL bol ivabradín považovaný za antianginózny liek, ktorý sa odporúčal pacientom s angínou, ktorí mali kontraindikácie alebo slabú toleranciu betablokátorov. Po ukončení tejto štúdie sa rozsah klinických problémov, ktoré je možné pomocou ivabradínu riešiť, výrazne rozšíril, keďže schopnosť lieku zlepšiť nielen kvalitu života, ale aj prognózu pacientov so stabilným ochorením koronárnych artérií skomplikovala bola preukázaná systolická dysfunkcia ľavej komory.
IHD nie je jedinou príčinou CHF. Schopnosť ivabradínu znížením srdcovej frekvencie zlepšiť prognózu pacientov s CHF akejkoľvek etiológie bola preukázaná v štúdii SHIFT. Zahŕňalo 6 558 pacientov s CHF ischemického a neischemického pôvodu, LVEF menej ako 35 % a srdcovú frekvenciu > 70 úderov/min so zachovaným sínusovým rytmom. Pacienti boli randomizovaní na podávanie ivabradínu alebo placeba, ktoré boli podávané proti tradičná terapia, ktorých zloženie sa medzi skupinami nelíšilo. Najmä betablokátory a ACE inhibítory (lieky, ktoré významne ovplyvňujú prežívanie pacientov s CHF) dostávalo asi 90 % pacientov v oboch skupinách. Primárny cieľový ukazovateľ zahŕňal kardiovaskulárnu smrť a hospitalizáciu v dôsledku progresie CHF.
Štúdia SHIFT: Účinok ivabradínu (Coraxan) na srdcovú frekvenciu
| Priemerná dávka Coraxanu: | 1 mesiac - 6,4 mg 2-krát denne |
| 12 mesiacov - 6,5 mg 2-krát denne |
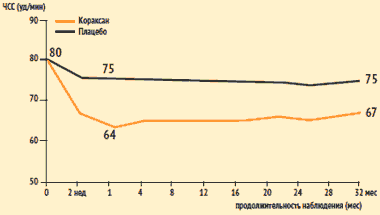
U pacientov užívajúcich ivabradín, bol zaznamenaný výraznejší pokles srdcovej frekvencie. Rozdiel medzi skupinami v srdcovej frekvencii bol 9 úderov/min po 1 mesiaci. terapie a 8 úderov/min po 32 mesiacoch.
Na konci obdobia pozorovania skupina s vysokou spoľahlivosťou (s Štúdia SHIFT: Kľúčové zistenia
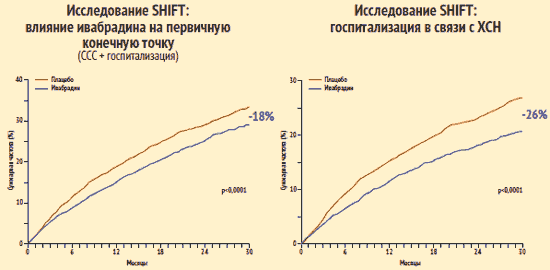
K. Swedberg a kol. Lancet. 2010. Číslo 376. S. 875–885.
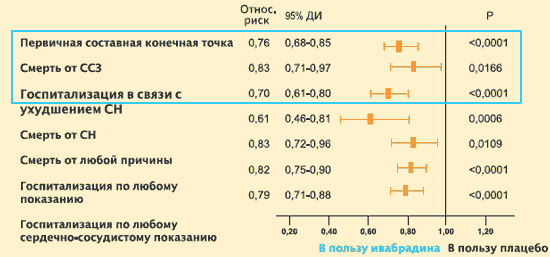
Zároveň ivabradín nemal významný vplyv na výskyt kardiovaskulárnej mortality. Hospitalizácia z akejkoľvek príčiny az kardiovaskulárnych dôvodov však bola signifikantne nižšia u pacientov užívajúcich ivabradín ako u pacientov užívajúcich placebo: rozdiel medzi skupinami vo frekvencii týchto ukazovateľov bol 11 % a 15 %, v uvedenom poradí. V skupine pacientov, ktorí dostávali ivabradín, bolo signifikantne menej prípadov hospitalizácie a úmrtí v dôsledku CHF.
Štúdia SHIFT: Účinok ivabradínu (Coraxan) na prognózu
| Rel. riziko | 95 % CI | R | |
| Primárny koncový bod | 0,82 | ||
| Úmrtnosť na CVD | 0,91 | 0,128 | |
| Hospitalizácia v dôsledku zlyhania srdca | 0,74 | ||
| Celková úmrtnosť | 0,90 | 0,092 | |
| Úmrtnosť v dôsledku VF | 0,74 | 0,014 | |
| Všeobecná potreba hospitalizácie | 0,89 | 0,003 | |
| Potreba hospitalizácie v dôsledku KVO | 0,85 | 0,0002 |
K. Swedberg a kol. Lancet. 2010. Číslo 376. S. 875–885.
Samostatná analýza výsledkov liečby pacientov s východiskovou srdcovou frekvenciou > 75 úderov/min ukázala, že v tejto podskupine pacientov bol účinok ivabradínu na incidenciu hospitalizácie a úmrtí v dôsledku CHF výraznejší ako u pacientov s východiskovou hodnotou srdcová frekvencia > 70 úderov/min a zníženie rizikovej kardiovaskulárnej mortality bolo štatisticky významné.
Štúdia SHIFT: Účinok ivabradínu (Coraxan) na primárne výsledky u pacientov so srdcovou frekvenciou ≥75 tepov/min
M. Bohm a kol. Clin Res Cardiol. Online 11. mája 2012
Analýza výsledkov štúdie SHIFT od M. Bohma a spol. ukázala, že účinok ivabradínu na primárny zložený cieľový ukazovateľ úzko súvisí so stupňom zníženia srdcovej frekvencie: čím viac je srdcová frekvencia znížená, tým menej nežiaducich kardiovaskulárnych príhod. sú zaznamenané.
Štúdia SHIFT: účinok ivabradínu (Coraxan) na výsledky v závislosti od veľkosti zníženia srdcovej frekvencie
Počet pacientov s primárnym zloženým koncovým ukazovateľom
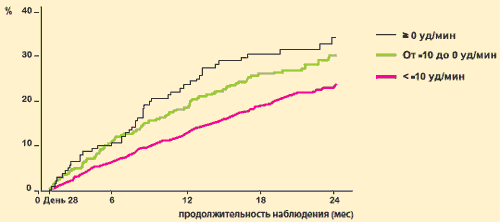
M. Bohm a kol. Clin. Res. Cardiol. Online 11. mája 2012
Väčšina pacientov zaradených do štúdie SHIFT (90 % v skupine s placebom a 89 % v skupine s ivabradínom) dostávala betablokátory. Dávka beta-blokátora bola zvolená individuálne a určená ošetrujúcim lekárom. Čo malo silnejší vplyv na zníženie srdcovej frekvencie počas prvého mesiaca liečby ivabradínom: dávka betablokátora alebo počiatočná srdcová frekvencia? Po vykonaní zodpovedajúcej analýzy K. Swedberg a kol. dospel k záveru, že stupeň zníženia srdcovej frekvencie u pacientov užívajúcich ivabradín nezávisí hlavne od dávky betablokátora, ale od počiatočnej srdcovej frekvencie: čím vyššia je srdcová frekvencia počiatočná fáza terapie, tým viac sa počas liečby znižuje.
Štúdia SHIFT: zníženie srdcovej frekvencie počas liečby ivabradínom (Coraxan) v závislosti od stavu liečby betablokátorom a základnej kategórie srdcovej frekvencie
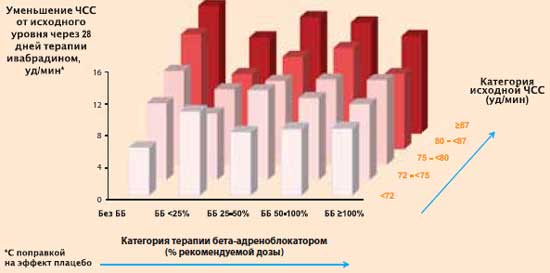
K. Swedberg a kol. J.Am. Zb. Cardiol., 2012.
J.S. Borer a kol. vykonali štúdiu rizika opätovnej hospitalizácie pre CHF s analýzou celkového času. Získané výsledky ukázali, že podávanie ivabradínu na pozadí základnej terapie používanej na liečbu pacientov so systolickou dysfunkciou ĽK je sprevádzané výrazným znížením rizika rehospitalizácie v dôsledku progresie CHF. Pozitívny výsledok liečby ivabradínom sa prejavuje poklesom počtu hospitalizácií v dôsledku zhoršenia CHF a frekvencie opakovaných hospitalizácií pre CHF, ako aj predĺžením doby pred prvou a následnými hospitalizáciami. Tieto údaje majú veľký medicínsky a spoločenský význam, pretože po prvé, asi 70% nákladov na materiál zdravotná starostlivosť pacienti s CHF sú spájaní s ich pobytom v nemocnici a po druhé, readmisia pre CHF je silným prediktorom nepriaznivého výsledku.
Štúdia SHIFT: hodnotenie účinku ivabradínu (Coraxan) na opätovné prijatie v dôsledku zhoršenia CHF (s analýzou celkového času)
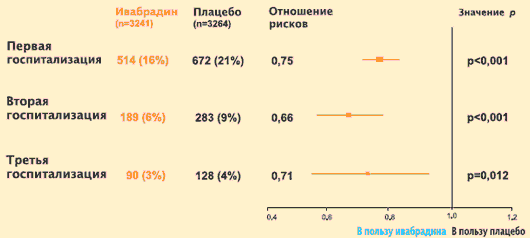
J.S. Borer a kol. Eur. Srdce. J. Online, 27. augusta 2012.
Výsledky štúdie SHIFT teda potvrdili názor, že zníženie srdcovej frekvencie je najdôležitejšou podmienkou zlepšenia prognózy pacientov s CHF a ukázali, že použitie ivabradínu na tento účel je účinné a bezpečné pre široké spektrum pacientov trpiacich z CHF akejkoľvek etiológie.
Prirodzene, tieto údaje sa nemohli neodraziť v usmerneniach pre liečbu pacientov s CHF. IN najnovšie vydanie Odporúčania pre diagnostiku a liečbu akútneho a chronického srdcového zlyhania Európska spoločnosť kardiológovia (2012) medzi lieky, ktoré by (pri absencii kontraindikácií) mali predpisovať všetkým pacientom s CHF, patria ACE inhibítory, betablokátory a blokátory mineralokortikoidných receptorov (antagonisty aldosterónových receptorov) – trieda odporúčaní I, úroveň dôkazu A. „iné lieky indikované u pacientov so systolickou dysfunkciou a CHF II–IV funkčná trieda", vrátane ivabradínu. Podľa európskych odborníkov by sa mal ivabradín predpisovať na zníženie rizika hospitalizácie v dôsledku srdcového zlyhania u pacientov so sínusovým rytmom a LVEF menej ako 35 %, pričom srdcová frekvencia zostáva v rozsahu viac ako 70 úderov za minútu a pretrvávajú príznaky srdcové zlyhanie (trieda II-IV podľa NYHA), napriek liečbe dávkou betablokátora založenou na dôkazoch (alebo maximálnou tolerovanou), ACE inhibítor(alebo blokátor receptora angiotenzínu II) a antagonista receptora aldosterónu (IIaB). Liek možno predpísať pacientom s rovnakými klinickými charakteristikami namiesto beta-blokátorov, ak majú individuálnu intoleranciu (IIbC).
Takže dosiahnutie normosystoly sa v súčasnosti považuje za jednu z priorít a dôležité kritériumúčinnosť liečby pacientov s CHF, spojená so zlepšenou prognózou. Hlavná lieky, ktoré priamo znižujú srdcovú frekvenciu, sú betablokátory a ivabradín, ktoré možno použiť buď samostatne, alebo v kombinovanej liečbe.
Pri ktorých srdcová frekvencia prechádza zmenou smerom k zníženiu počtu kontrakcií. Poviete si, že je to dobré, že si srdcia udržíme dlhšie. Zdá sa to logické, ale nie je to ani zďaleka pravda. IN Ľudské telo všetko je organické a prírodou stanovený srdcový rytmus zabezpečuje stabilný stav tela nazývaný homeostáza. Zmeny v jednom alebo druhom smere vo väčšine prípadov vedú k problémom v tele. Okrem toho môžu nastať problémy v najslabších orgánoch.
Treba pripomenúť, že rovnaká homeostáza vyžaduje srdcovú frekvenciu 60 až 90 za minútu. Je na tejto frekvencii cez obehový systém množstvo krvi potrebné na výživu buniek sa pumpuje do orgánov.
Bradykardia je jedným z typov arytmie, patologického ochorenia, ktoré prispieva k zníženiu srdcovej frekvencie (HR). U zrelých ľudí sa bradykardia zvyčajne nazýva zníženie srdcovej frekvencie na 60 úderov za minútu, u detí od 1 roka do šiestich rokov je to menej ako sedemdesiat a u novorodencov je to menej ako 100 úderov za minútu v nečinnom stave.
Práca srdcového svalu priamo súvisí s tokom mozgových impulzov. Aby to bolo jasnejšie, ide o slabé elektrické impulzy, vďaka ktorým sa ovládajú sťahy srdca (srdcového svalstva). Impulzy prichádzajú z mozgu pozdĺž špeciálnych nervových vlákien do sínusového uzla, ktorý sa nachádza v ľavej predsieni. Sínusový uzol predstavuje koncentráciu nervové bunky, ktoré organizujú úplnú systolickú ejekciu krvi.
Bradykardia je zvyčajne spôsobená špecifickými impulzmi, ktoré prichádzajú z mozgového centra pozdĺž blúdivého nervu. Zníženie srdcovej frekvencie môže nastať v dôsledku excitácie práve tohto nervu v dôsledku patologických alebo fyziologických stavov.
Nie vždy sa však bradykardia vyskytuje v dôsledku stimulácie nervu vagus. Choroba sa môže vyvinúť aj vtedy, ak existuje prekážka prechodu elektrického impulzu do sínusového uzla, pretože v tomto prípade komory začnú pracovať autonómne a frekvencia ich vlastných kontrakcií je oveľa nižšia.
Pre tvoju informáciu.
Situácia narušenia prechodu elektrických impulzov sa nazýva blokáda
Pretože je logické, že systém vedúci elektrické impulzy môže byť narušený na rôznych miestach, v medicíne je obvyklé rozlišovať:
- Sínusová bradykardia pre prípady problémov s tvorbou impulzov priamo v sínusový uzol(táto situácia sa nazýva syndróm chorého sínusu).
- V závislosti od miesta blokády impulzov:
- sinoatriálna (SA).
Bradykardia s blokádou SA je nesprávny prechod sínusového impulzu cez sinoatriálnu junkciu; - Intraatriálne.
Pozostáva z narušeného prechodu vzruchu v predsieňach; - Atrioventrikulárne (AV).
V tomto prípade sú narušené prevodové funkcie, ktoré sa prejavujú inhibíciou alebo zastavením prechodu elektrického impulzu medzi predsieňami a komorami a vedú k nepravidelnosti tep srdca; - Blok zväzku konárov.
Je charakterizovaná skutočnosťou, že excitácia sa uskutočňuje výlučne pozdĺž ľavej nohy, čo má za následok zmenu vektorov excitácie komôr.
- sinoatriálna (SA).
Popísané výrazy si nemusíte pamätať. Zvýraznili sme ich len preto, aby ste sa po diagnóze s takýmito nezrozumiteľnými menami trochu zorientovali.
Čo by ste však mali venovať pozornosť, je závažnosť bradykardie. Pozor by ste si mali dávať najmä na ťažkú bradykardiu, pri ktorej frekvencia kontrakcií klesá na 40 úderov alebo ešte menej.
Dôležité! Musíte jasne pochopiť, že kedy ťažká bradykardia váš mozog začne dostávať menej krvi, čo ohrozuje hladovanie kyslíkom s možnými nezvratnými problémami.
Príčiny a príznaky bradykardie
Zdravý človek má pravidelný srdcový sínusový rytmus. Ak však medzi dvoma údermi srdca uplynie nerovnaký čas, už to možno považovať za poruchu, keďže v sinoatriálnom uzle sa začínajú vytvárať nepravidelné impulzy.Medzi klasické príčiny bradykardie patria:
- Prerušenie fungovania sínusového uzla;
- Choroby endokrinný systém, vysoká intrakraniálny tlak, nebezpečné infekčné choroby;
- Infarkt myokardu;
- Vystavenie určitým liekom;
- Nesprávne fungovanie atrioventrikulárneho uzla;
- Ateroskleróza, myokarditída, kardioskleróza;
- Má tendenciu prispievať k rozvoju ischemickej choroby srdca (koronárna choroba srdca);
- Dysfunkcia vodivého systému srdca.
- Pri týchto poruchách vznikajú rôzne blokády (vrátane sinoatriálnej, tzv. SA blokády).
Príznaky bradykardie
V prípade slabej alebo fyziologickej bradykardie človek nemusí venovať pozornosť jej prejavom. Vyzerá to ako domáca situácia a to je všetko. To je ten prípad patologické zmeny v organizme (prítomnosť ochorenia), vzniknutá patologická bradykardia sa prejavuje najčastejšie vo forme ťažkej bradykardie a je sprevádzaná nasledujúcimi príznakmi:
- Časté (alebo konštantné) závraty;
- Slabosť, únava;
- Tma v očiach;
- Vysoká únava pacienta;
- Dýchavičnosť, ťažkosti s dýchaním;
- Bledosť;
- Kŕče.
Typy bradykardie
Uveďme súvislosť medzi niektorými chorobami a typmi bradykardie. Prečo takáto klasifikácia? A k tomu, že samotná bradykardia je vlastne len príznakom choroby, ktorá ju vyvolala a mala by sa liečiť základná príčina, teda choroba, kvôli ktorej došlo k zmenám srdcovej frekvencie.
Rozlišujú sa tieto typy bradykardie:
- Extrakardiálny
Pre myxedém a neurologické patológie. Navyše pri myxedému závisí úroveň bradykardie od stavu štítnej žľazy. - Relatívna
Má tendenciu sa vyskytovať u pacientov počas meningitídy, horúčky alebo fyzických bylín. - Mierne
Vyskytuje sa u ľudí s respiračnou arytmiou. - Neurogénne
Objavuje sa v súvislosti s poškodením centrálneho nervového systému (sem patria nádory mozgu, mentálna dysfunkcia a meningitída). - Liečivá
Užívanie niektorých liekov na srdce môže spôsobiť zmeny srdcovej frekvencie. Takéto liečivá zahŕňajú srdcové glykozidy, betablokátory, blokátory vápnikových kanálov (napríklad nifedipín, verapamil), morfín. - Jedovatý
Prípadná intoxikácia spôsobená problémami ako sepsa, hepatitída, urémia, môže spomaliť prenos vzruchov do srdcového svalu. Hyperkalcémia aj hyperkaliémia môžu spôsobiť tento typ bradykardie. - Fyziologické
Vyskytuje sa hlavne u ľudí s normálnym zdravotným stavom, a preto si vyžaduje podrobnejšie zváženie, pretože väčšina ľudí si môže všimnúť príznaky fyziologickej bradykardie. Upozorňujeme, že zníženie srdcovej frekvencie nie vždy naznačuje vývoj ochorenia. Napríklad spomalenie srdcovej frekvencie na 40-60 úderov za minútu počas spánku je celkom normálne, pretože v tomto čase dochádza k procesu relaxácie a regenerácie celého tela. Takéto spomalenie môže byť spojené nielen s vplyvom blúdivého nervu na vnútorné orgány, ale aj výskyt atrioventrikulárnej blokády.Druhým typom fyziologickej bradykardie je respiračná (alebo sínusová) arytmia, ktorá má za následok zvýšenie srdcovej frekvencie počas nádychu a spomalenie počas výdychu. Dôvodom je kolísanie tlaku v hrudníku počas výdychu a nádychu, ako aj niektoré nuansy v pohybe krvi cez komory srdca. Nie je to nebezpečné a nevyžaduje lieky.
Bradykardia u športovcov
 Bradykardia je pomerne rozšírená medzi predstaviteľmi športového poľa a vyskytuje sa v súvislosti s ťažké bremená na srdcovom svale. Faktom je, že ľudia, ktorí sa aktívne venujú športu, potrebujú oveľa viac času na proces fázy plnenia komôr, aby sa zabezpečila silná systolická ejekcia.
Bradykardia je pomerne rozšírená medzi predstaviteľmi športového poľa a vyskytuje sa v súvislosti s ťažké bremená na srdcovom svale. Faktom je, že ľudia, ktorí sa aktívne venujú športu, potrebujú oveľa viac času na proces fázy plnenia komôr, aby sa zabezpečila silná systolická ejekcia. Charakteristickým znakom práce „športového“ srdca je, že pri častejšom zaťažení sa jeho objem zväčšuje. Najväčšie veľkosti srdca sa pozorujú u bežcov, lyžiarov a cyklistov, to znamená u športovcov, ktorí uprednostňujú vysokorýchlostné športy. Menej zväčšené srdce sa pozoruje u tých, ktorí majú radi zápasenie, hokej a futbal. U ťažkých váh sa srdce prakticky nezväčšuje.
Naše srdce je schopné zvyknúť si na akýkoľvek druh stresu. V dôsledku neustáleho cvičenia ľudia pociťujú určité zmeny v krvnom obehu a energetickej úrovni tela. V dôsledku toho sa srdce zväčšuje (alebo vo vedeckom jazyku - hypertrofia myokardu) a rozširujú sa dutiny srdcového svalu. Hypertrofia je reverzibilný proces a po prerušení tréningu môže zmiznúť bez stopy.
Dôležité! Ak profesionálne športujete, navštevujete lekárov a postupne zvyšujete rytmus cvičenia, nie je dôvod na obavy. Avšak nesprávny režim cvičenia môže viesť k nezvratnej patológii srdcového svalu.
Ochorenie je charakterizované príliš veľkým objemom srdca (až 1700 cm3) a tiež vedie k zníženiu výkonnosti, pretože rýchly rast myokardu prispieva k zhoršeniu zásobovania krvou. Následky sú rôzne – od hladovania kyslíkom až po infarkt myokardu (v skutočnosti nekrózu tkaniva). Ak spozorujete príznaky bradykardie, ktoré zasahujú do vášho života, snažte sa čo najskôr navštíviť lekára a začať proces liečby.
Bradykardia u detí
Rôzne vekové kategórie majú svoj vlastný rámec na určenie normálnej srdcovej frekvencie. Pre novorodencov je to 100 úderov za minútu  predškoláci - 70-80, staršie deti - 60. Existuje niekoľko dôvodov pre bradykardiu u dieťaťa:
predškoláci - 70-80, staršie deti - 60. Existuje niekoľko dôvodov pre bradykardiu u dieťaťa:
- hypotyreóza;
- hypotermia;
- otrava nikotínom;
- Rýchly rast tela: kosti, vnútorné orgány;
- Infekčné choroby, ktoré oslabujú imunitný systém;
- Dysfunkcia cerebrálneho obehu;
- Silný strach, neustály stres.
Na liečbu bradykardie u detí sa používajú antiarytmiká. Môžu zahŕňať:
- atropín;
- kofeín;
- Belladonna;
- efedrín;
- Belladonna.
Ak choroba nezasahuje do života vášho dieťaťa, ale len občas ho obťažuje, možno to považovať za mierny prípad. V tomto prípade je povolené použiť ľudové prostriedky. Patria sem: silný sladký čaj, tinktúra z borovicových konárov a častá konzumácia morských plodov a morské riasy. Okrem toho môžete pre svoje dieťa organizovať opaľovanie a výlety do bazéna, čo prispeje k celkovému spevneniu tela a najmä srdcového svalu.
Pre tvoju informáciu. V extrémne pokročilých prípadoch ochorenia sa používa kardiostimulátor, ktorý sa musí implantovať, ale je to dosť zriedkavé.
Bradykardia u plodu
Bradykardia u plodu je zníženie srdcovej frekvencie na 110-120 úderov za minútu. Existujú dva typy bradykardie plodu:- Bazálna bradykardia.
Spočíva v nie príliš veľkom poklese srdcovej frekvencie – len do 110 úderov. Tento variant bradykardie je neškodný a nespôsobuje patologické zmeny, ak sa lieči včas. Medzi príčiny patrí hypotenzia matky, ako aj stlačenie hlavy dieťaťa. - Deceleračná bradykardia.
Vyznačuje sa výrazným poklesom srdcovej frekvencie na 90 úderov a menej. Vyžaduje okamžité ošetrenie. Často to môže byť spôsobené hladovaním kyslíkom v maternici - hypoxiou.
Pre rozvoj bradykardie u plodu existujú tieto faktory:
- Nesprávny životný štýl matky: fajčenie, pitie alkoholu, nedostatočné množstvo vitamínov a mikroelementov v strave, nízky levelživot, nedostatok každodenných prechádzok na čerstvom vzduchu;
- anémia;
- Vlastne patológia vo vývoji embrya;
- Užívanie liekov, ktoré môžu nejakým spôsobom ovplyvniť plod;
- stres;
- Viacnásobné tehotenstvo.
Liečba bradykardie
 V prvom rade by vás mal vyšetriť lekár. Vo väčšine prípadov si ženy nechávajú upraviť jedálniček, vybrať komplex vitamínov a minerálov a odporučiť aj úpravu denného režimu. Ale to platí pre mierne prípady; v obzvlášť ťažkých situáciách má lekár právo predpísať medikamentózna liečba ochorenie, ktoré spôsobuje poruchy srdcového rytmu.
V prvom rade by vás mal vyšetriť lekár. Vo väčšine prípadov si ženy nechávajú upraviť jedálniček, vybrať komplex vitamínov a minerálov a odporučiť aj úpravu denného režimu. Ale to platí pre mierne prípady; v obzvlášť ťažkých situáciách má lekár právo predpísať medikamentózna liečba ochorenie, ktoré spôsobuje poruchy srdcového rytmu.
Ak má človek vnútrosrdcový problém (t.j tep srdca elektrický potenciál sa mení pri prenose impulzu), potom môže pomôcť inštalácia kardiostimulátora.
Od provokujúcej choroby v krátka doba nemusí byť možné potlačiť, potom by sa mali použiť lieky na zvýšenie srdcovej frekvencie. Tieto lieky zahŕňajú:
- atropín (najlepšie intravenózne, aj keď je možné aj subkutánne 0,6 - 2 mg v počiatočnom období 3-krát denne, potom prejsť na 2-krát).
- isadrin (intravenózne 2–20 mcg za minútu s použitím 5 % roztoku glukózy, kým sa neustanoví normálna srdcová frekvencia).
- Eufilín (intravenózne).
- Zeleninové kvapky (35-40 kvapiek 3 krát denne).
Ale ešte raz zdôraznime, že vyššie uvedené lieky neodstraňujú hlavnú príčinu bradykardie - ochorenie, ktoré dáva takýto výsledok. A diagnostikovaná choroba by sa mala aktívne liečiť.
Ako pomoc (LEN ako pomocnú liečbu) môžete použiť tradičné metódy liečby. Tieto metódy môžu LEN sprevádzať liekovú terapiu, konsolidujúc výsledky.
Ako tradičné metódy možno použiť nasledovné:
- vlašské orechy ( najlepšia možnosť), aj keď môžete vyskúšať iné orechy a semená. Možno trochu, ale každý deň. Lepšie na raňajky.
- zmes (med, citrón, cesnak). Na internete je veľa možností – nájdite si tú, ktorá vyhovuje vášmu vkusu.
- Rebríček odvar.
Odporúčanie. Drogy sú však drogy, ale Bez zmeny životného štýlu sa nezaobídete. Nebuďte leniví a venujte sa každý deň fyzickej aktivite, ktorá sa vám páči: prechádzka (len dostatočne aktívna), práca na pozemku, v záhrade. Dá to aj obyčajné 15-minútové nabíjanie, no pravidelne pozitívny výsledok. Bez fanatizmu, podľa svojich najlepších schopností.
Srdcová frekvencia (HR) alebo pulz je počet úderov srdca za minútu a je mierou toho, ako tvrdo srdce pracuje na pumpovaní krvi do celého tela. Pokojová srdcová frekvencia sa vyznačuje nízkou srdcovou frekvenciou v časoch, keď je vaše telo v stave takmer absolútneho odpočinku. Keď poznáte svoju pokojovú srdcovú frekvenciu, môžete ju odhadnúť všeobecný stav zdravie, a tiež určiť normálne ukazovatele tep srdca. Zníženie pokojovej srdcovej frekvencie môže výrazne znížiť riziko srdcového infarktu a mozgovej príhody.
Kroky
Meranie tepovej frekvencie
- Môžete spočítať svoj srdcový tep za 15 sekúnd a vynásobiť ho 4.
- Ak chcete zmerať pulz na zápästí, položte jednu ruku dlaňou nahor.
- Ukazovákom, prostredníkom a prstenníkom druhej ruky stlačte oblasť pod základňou palec- mali by ste cítiť pulz.
-
Odhad srdcovej frekvencie v pokoji. Po zmeraní pulzu musíte zistiť jeho normálne hodnoty. V pokoji sú normálne hodnoty srdcovej frekvencie od 60 do 100. Hodnoty nad 90 sa považujú za vysoké.
Kedy navštíviť lekára. Vysoké hodnoty Pokojová srdcová frekvencia nie je život ohrozujúca, ale prispieva k skorému vzniku srdcových ochorení. V takýchto prípadoch sa odporúča postupne znižovať tep cvičením. Pri veľmi nízkom pulze alebo pri nevysvetliteľnom zvýšení srdcovej frekvencie sprevádzanej závratmi je potrebné poradiť sa s lekárom.
Príprava na meranie pokojovej srdcovej frekvencie. Pred prijatím opatrení na zníženie srdcovej frekvencie je dôležité poznať počiatočné hodnoty. Aby ste to dosiahli, musíte si zmerať pulz krčnej tepny(na krku) alebo na zápästí.
Zmerajte pulz. Ak chcete merať pulz na krčnej tepne, musíte položiť ukazovák a stredné prsty na jednej strane štítnej chrupavky. Jemným tlakom pocítite pulz. Spočítajte počet úderov za 10 sekúnd a vynásobte 6.
Cvičenie na zníženie srdcovej frekvencie
Cvičte pravidelne. Najbezpečnejšie a najlepšia metóda Pravidelné aeróbne cvičenie pomáha znižovať srdcovú frekvenciu. Zdraví ľudia odporúčané mierne cvičiť stres minimálne 2,5 hodiny týždenne.
Určite si maximálnu srdcovú frekvenciu. Aby ste skutočne znížili svoju srdcovú frekvenciu, musíte počas cvičenia starostlivo sledovať úroveň stresu na vašom srdci. Najprv musíte vypočítať maximálnu povolenú srdcovú frekvenciu. Metódy uvedené nižšie sú približné, ale musíte na nich stavať.
Určite si cieľovú srdcovú frekvenciu. Vďaka vypočítanej maximálnej tepovej frekvencii je možné určiť cieľovú tepovú frekvenciu. Tréning pri špecifickej cieľovej tepovej frekvencii vám pomôže lepšie si zvoliť tréningový režim.
Vypočítajte si srdcový tep počas tréningu. Počas cvičenia si počítajte tep na zápästí alebo krku. Je vhodné spočítať počet úderov za 15 sekúnd a výslednú hodnotu vynásobiť 4. Uistite sa, že pulz sa pohybuje od 50 % do 85 % maximálnej srdcovej frekvencie. Ak sa vaša srdcová frekvencia spomalí, zvýšte záťaž.
Zmena životného štýlu
Skombinujte fyzické cvičenie so správnou výživou. Nadváha zaťažuje srdce. Zdravé stravovanie pomôže zbaviť sa nadváhu, čo uľahčí prácu srdca a zníži srdcovú frekvenciu.
Vyhnite sa fajčeniu. Je známe, že fajčenie ničí organizmus a riziko srdcových ochorení u fajčiarov je vyššie ako u nefajčiarov. Znížte počet cigariet, ktoré vyfajčíte za deň, alebo ešte lepšie prestaňte fajčiť úplne, aby ste znížili srdcovú frekvenciu a zlepšili svoje zdravie.
 Zázraky prostredníctvom modlitieb ctihodného opáta Metoda z Pešnoša Divotvorcu
Zázraky prostredníctvom modlitieb ctihodného opáta Metoda z Pešnoša Divotvorcu Ako pripraviť čerstvý cuketový šalát: recepty s fotografiami Cuketový šalát so škrabkou na zeleninu
Ako pripraviť čerstvý cuketový šalát: recepty s fotografiami Cuketový šalát so škrabkou na zeleninu Recept: Krehké sušienky z ražnej múky - v rúre Sušienky z ražnej múky
Recept: Krehké sušienky z ražnej múky - v rúre Sušienky z ražnej múky Stavebné novinky. Správy
Stavebné novinky. Správy Kozmická Laika: pes, ktorý sa dotkol celého sveta Rodné číslo človeka
Kozmická Laika: pes, ktorý sa dotkol celého sveta Rodné číslo človeka Recept: Krémový cupcake - s proteínovou polevou Jednoduchý recept na cupcake s množstvom sušeného ovocia
Recept: Krémový cupcake - s proteínovou polevou Jednoduchý recept na cupcake s množstvom sušeného ovocia Mužské mená a ich význam
Mužské mená a ich význam