Amikor a legalacsonyabb pulzusszámot észleli. Pulzusmérés. Hogyan lehet megérteni, hogy az eltérések kórosak?
Catad_tema IHD ( ischaemiás betegség szívek) - cikkek
Miért szükséges csökkenteni a szívfrekvenciát krónikus szívelégtelenségben szenvedő betegeknél?
Valóban, miért? Végül is a szívfrekvencia növekedése (HR) a szervezet természetes adaptív reakciója a bal kamra lökettérfogatának csökkenésére adott válaszként. Az alacsony egyszeri szívteljesítményű betegek pulzusszámának növekedése miatt a vérkeringés perctérfogata (MOV) normális marad. Másrészt a szívfrekvencia növekedése a szívizom oxigénigényének növekedéséhez és kontraktilis tartalékának felgyorsult kimerüléséhez vezet. A szívfrekvencia legkedvezőtlenebb növekedése a szívkoszorúér-betegségben (CHD) szenvedő betegeknél, akiknél megnövekszik az akut és súlyosbodó betegségek kialakulásának kockázata. krónikus ischaemia szívizom, ezt követően a szisztolés diszfunkció fokozódása. Ezen túlmenően, amikor egy kritikus, minden egyes betegre vonatkozó egyedi érték elérhető, a szívfrekvencia-növekedés elveszíti a kompenzációs-adaptív mechanizmus funkcióját, és további okává válik a stroke térfogatának csökkenéséhez a kamrai telődés csökkenése miatt. a diasztolés rövidülése.
Kulcsszavak: krónikus szívelégtelenség, szívritmus, szívkoszorúér-betegség
A szívfrekvencia növekedése az egyetlen mechanizmus annak biztosítására, hogy a vér által szállított oxigén mennyisége megfeleljen a krónikus szívelégtelenségben (CHF) szenvedő betegek szöveteinek anyagcsere-szükségleteinek? A kérdés megválaszolásához meg kell jegyezni, hogy a szervezet oxigénfogyasztása változatlan marad a NOB értékének meglehetősen széles tartományában. A szervezet oxigénellátása nem közvetlenül függ attól térfogati sebesség véráramlás annak a ténynek köszönhető, hogy a szervezetben az oxigénszállítás a hemodinamikai mellett légúti, hemikus és szöveti összetevőket is tartalmaz. Más szóval, a szervek és szövetek oxigénellátását nemcsak a NOB értéke határozza meg, hanem a funkció is. külső légzés, az eritrociták száma és a hemoglobin tulajdonságai, a mikrokeringés jellemzői. A szövetek oxigénkivonása a szállítás csökkenésével a normához képest 2-3-szorosára nőhet. Így a CHF-ben kialakuló keringési zavarok részben vagy teljesen kompenzálhatók az oxigénszállító rendszer egyéb összetevőinek funkcionális stressze miatt.
Ennek alapján CHF-ben szenvedő betegeknél a pulzusszám mesterséges csökkentése egyrészt biztosítja a szívizom energiaforrásainak megőrzését, másrészt adaptív változásokat serkent a szervezet oxigénellátó rendszerének más részeiről. A pulzusszám csökkenésével megnő a kamrák diasztolés feltöltődési ideje, és ennek következtében az előterhelés növekedése, ami a Frank-Starling mechanizmus aktiválása miatt hozzájárul a lökettérfogat növekedéséhez. . Végül a diasztolés időtartamának növekedése a koszorúér-perfúzió javulásához vezet. A szívfrekvencia csökkentésének ezen pozitív hatásai összességében meghaladják a tachycardia átmeneti pozitív hemodinamikai hatását.
Az elméleti rendelkezések természetesen csak alapos állapotfelmérést követően válhatnak terápiás jellegű ajánlások alapjául klinikai gyakorlat. A szívfrekvencia csökkentésének ötlete, amelyet a CHF kezelésében iránynak tekintenek, sikeresen átment egy ilyen teszten.
Először is meg kell említeni azokat a főbb munkákat, amelyekben kimutatták, hogy a túlzott pulzusszám általában rossz prognózissal jár.
Koszorúér-sebészeti tanulmány; 24 913 stabil CAD-ben szenvedő beteg; a követési időszak átlagosan 14,7 év volt. Eredmény: a szívfrekvencia növekedése nyugalomban az általános mortalitás növekedésével jár, a mortalitás a szív- és érrendszeri okok, a szív- és érrendszeri okok miatti rehospitalizáció gyakorisága és a CHF súlyosbodása. Ezen mutatók maximális értékét a 83 ütés/perc feletti pulzusszámú betegek csoportjában, a minimumot a 62 ütés/percnél kisebb pulzusszámú betegek csoportjában rögzítették. Az ebben a vizsgálatban kapott adatokat a beteg életkorához, a kockázati tényezőkhöz, a bal kamrai ejekciós frakcióhoz és a terápiához igazították. A matematikai elemzés eredményei arra a következtetésre vezettek, hogy koszorúér-betegségben szenvedő betegek a megnövekedett nyugalmi pulzusszám független kockázati tényező az általános és a kardiovaszkuláris mortalitás szempontjából.
Stabil koszorúér-betegségben szenvedő betegek halálozási kockázata a szívfrekvencia függvényében (Koszorúér-sebészeti vizsgálat)
A páciens életkorához, kockázati tényezőkhöz, LVEF-hez, terápiához igazított eredmények
A. Diaz és mtsai. Eur. Szív J. 2005. 26. szám P. 967–974
X. Jouven et al. 4783 egészséges férfit követtek nyomon 20 éven keresztül. A szerzők nemcsak kapcsolatot állapítottak meg a halálozás kockázata és a kiindulási pulzusszám között, hanem azt is kimutatták, hogy a pulzusszám növekedése a követés során rossz prognózissal jár. A maximális halálozási kockázat abban a csoportban van, ahol a pulzusszám >75 ütés/perc, és az első 5 év során több mint 8 ütés/percsel nőtt. A pulzusszám megfigyelés alatti csökkenése kiegyenlítette a kezdeti növekedés negatív hatását a prognózisra.
Az összes okból bekövetkező halálozás relatív kockázata
9 csoport a kezdeti pulzusszámtól és a megfigyelés első 5 évében bekövetkezett változásától függően

X. Jouven et al., 2006
A nyugalmi pulzusszám növekedésének negatív prediktív jelentőségének számos megerősítését figyelembe vették a európai ajánlások megelőzés szív-és érrendszeri betegségek 2007 Ebben a dokumentumban a pulzusszám növekedését úgy tekintjük független tényező szív- és érrendszeri kockázat.
Lehetséges-e javítani a betegségek prognózisát a szív-érrendszer(CVS) olyan gyógyszerek használatával, amelyek csökkentik a pulzusszámot?
Egyes tanulmányok, amelyek kifejezetten a bradycardiát okozó gyógyszerek szív- és érrendszeri betegségekben (CVD) szenvedő betegek halálozására gyakorolt hatásának vizsgálatára irányultak, kimutatták, hogy a szívfrekvencia farmakológiai modulációja javíthatja a prognózist.
BAN BEN klasszikus mű J. Kjekshus et al. kimutatták, hogy a szívizominfarktusban (MI) átesett betegeknél a béta-blokkolók melletti szívfrekvencia-csökkenés a prognózis javulásával jár. Az intrinzik szimpatomimetikus hatású gyógyszerek (és ezért gyengébb hatást gyakorolnak a pulzusszámra, mint a belső szimpatomimetikus aktivitással nem rendelkező gyógyszerek) nem jelentős befolyást halálozás kockázata MI után.
A szívritmus-csökkenés és a szívinfarktus utáni betegek mortalitása közötti kapcsolat
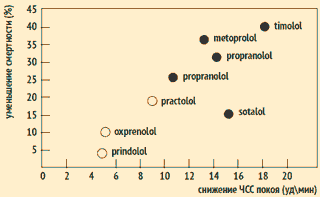
J.Kjekshus et al. Eur Heart J. 1985;6:A29; Am J Cardiol 1986;57:43F
M. Coucherat et al. 12 randomizált, kontrollált vizsgálat eredményeit elemezte, amely olyan koszorúér-betegségben szenvedő betegeket tartalmazott, akik 9 hónapig β-blokkolókat vagy lassú kalciumcsatornák blokkolókat szedtek az MI előtt vagy annak kialakulása után. - 2 év. A meta-regressziós elemzés szignifikáns kapcsolatot tárt fel a szívfrekvencia csökkenése és a szív- és érrendszeri betegségekből eredő halálozási kockázat csökkenése között. érrendszeri okok, hirtelen halálés a reinfarctus valószínűsége. A szerzők által végzett számítások azt mutatták, hogy a pulzusszám 10 ütéssel csökken. percenként 26%-kal csökkenti a szív- és érrendszeri eredetű halálozás kockázatát.
A pulzusszám csökkenése és a halálozás közötti kapcsolat szív- és érrendszeri okok

| Statisztikusan jelentős kapcsolat a szívfrekvencia csökkenése a kardiovaszkuláris okok miatti halálozás kockázatának csökkenésével (o |
M. Cuchcerat és mtsai, 2006
A CIBIS II tanulmány adatainak többváltozós elemzése kimutatta, hogy a szívelégtelenségben szenvedő betegeknél, akiknél megmaradt a sinusritmus, mind a kezdeti pulzusszám, mind a pulzusszám dinamikája a bisoprolol-kezelés alatt szorosan összefügg a halálozás és a kórházi kezelés kockázatával. A legjobb prognózis azokra a betegekre jellemző, akiknek a kiindulási pulzusszáma viszonylag alacsony, és a kezelés első 2 hónapjában a legnagyobb mértékben csökken.
A szívfrekvencia, mint a szív- és érrendszeri események kockázati tényezője CHF-ben szenvedő betegeknél
P. Lechat et al. CIBIS II // Forgalom. 2001. 103. sz. P. 1428–1433.
Természetesen a „minél kevesebb, annál jobb” elv nem alkalmazható teljes mértékben a szívfrekvencia csökkentésére a szív- és érrendszeri betegségekben szenvedő betegek prognózisának javítása érdekében. Az INVEST tanulmány eredményei azt mutatják, hogy koszorúér-betegségben és artériás hipertóniában szenvedő betegeknél a nemkívánatos kardiovaszkuláris események gyakorisága a minimumot éri el, ha a pulzusszám 55-65 ütés/percre csökken. Ezen a tartományon kívül nő a halálozás, a nem halálos MI és a stroke kockázata.
BEFEKTETÉS: A szív- és érrendszeri események kockázata a pulzusszámtól függően
22 576 koszorúér-betegségben szenvedő beteg magas vérnyomással kombinálva
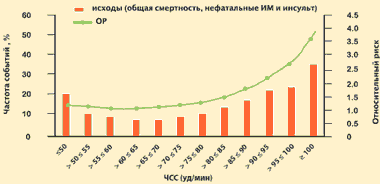
Kolloch et al. Eur. Szív J. 2008. 29. sz. P. 1327–1334.
A szívfrekvencia csökkentésének a szívkoszorúér-betegségben és a szívelégtelenségben szenvedő betegek prognózisára gyakorolt pozitív hatását főként az értékeléssel kapcsolatos vizsgálatok során nyerték el. klinikai hatékonyságβ-blokkolók. Pozitív hatás A β-blokkolók az IHD-ben és a szívelégtelenségben szenvedő betegek prognózisában elsősorban a pulzusszámra gyakorolt hatásuknak köszönhetők. Az ebbe a csoportba tartozó gyógyszerek számos egyéb hatással is rendelkeznek: negatív inotróp, vérnyomáscsökkentő, antifibrilláló, antiaggregációs hatásúak, amelyeknek köszönhetően csökken a szívizom ischaemia és az életveszélyes aritmiák kockázata. Ezenkívül a β-blokkolók gátló hatást gyakorolnak az általános anyagcserére, és hozzájárulnak az oxihemoglobin disszociációs görbéjének jobbra tolásához, ami fontos ahhoz, hogy a szervezet alkalmazkodjon a szív pumpakénti működésének romlásához. És így, pozitív hatást Az ebbe az osztályba tartozó gyógyszerek az IHD-ben és a szívelégtelenségben szenvedő betegek prognózisában nemcsak a pulzusszám csökkenésének tudhatók be.
Az ivabradin (Coraxan) megjelenése, egy olyan gyógyszer, amely szelektíven befolyásolja a szívritmust azáltal, hogy elnyomja az ionok áramát a szinuszcsomó sejtmembránok f-csatornáin keresztül, lehetővé tette a szívritmus szelektív csökkenésének klinikai hatásainak tanulmányozását.
BAN BEN GYÖNYÖRŰ tanulmány 10 917 olyan beteget vontak be, akiknél diagnosztizáltak CAD-t, a bal kamrai ejekciós frakció (LVEF) kevesebb, mint 40%, és a sinus ritmusa >60 ütés/perc. A kontrollcsoportban a betegek monitorozásának eredményeinek elemzése lehetővé tette számunkra, hogy további megerősítést kapjunk a magas pulzusszám negatív hatásáról a koszorúér-betegségben szenvedő betegek prognózisára. A szív- és érrendszeri okok miatti elhalálozás kockázata két éves követés alatt azoknál a betegeknél, akiknél a kiindulási pulzusszám >70 ütés/perc, 34%-kal magasabb volt, mint azoknál a betegeknél, akiknél a pulzusszám kiindulási érték volt. GYÖNYÖRŰ tanulmány: A pulzusszám mint a szív- és érrendszeri halálozás előrejelzője (Placebo csoport)
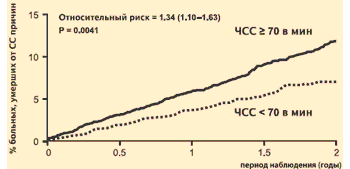
K. Fox és mtsai. Lancet, 2008
Az ivabradin hozzáadása a hagyományos gyógyszeres kezeléshez olyan betegeknél, akiknél a kiindulási pulzusszám >70 ütés/perc (beleértve a béta-blokkolókat is, amelyeket a betegek 87%-a kapott a fő- és a kontrollcsoportban), csökkentette annak csökkenését: a kontrollcsoport és az intervenciós csoport a 30. napi megfigyeléskor 10, a megfigyelés végére 7 ütés/perc volt.
A GYÖNYÖRŰ vizsgálat: az ivabradin (Coraxan) hatása a szívfrekvenciára olyan betegeknél, akiknél a pulzusszám > 70 ütés/perc
A Coraxan átlagos adagja: 6,64 mg naponta kétszer
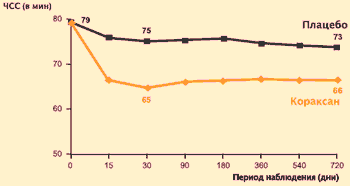
K. Fox és mtsai. Lancet, 2008
Az ivabradinnal kezelt betegeknél szignifikánsan, 36%-kal csökkent a miokardiális infarktus miatti kórházi kezelés kockázata, és 30%-kal jelentősen csökkent a szívizom revaszkularizációjának szükségessége.
A GYÖNYÖRŰ vizsgálat: a koszorúér események kockázatának csökkentése ivabradinnal (Coraxan) kezelt betegeknél, akiknél a pulzusszám > 70 perc
| Esemény típus | Kapcsolódik kockázat | Kockázatcsökkentési | R |
| végzetes kockázat | 0.68 | 32% | 0.114 |
| Kórházi MI | 0.64 | 36% | 0.001 |
| Kórházi MI vagy NS | 0.78 | 22% | 0.023 |
| Kórházi kezelés MI, NS vagy revaszkularizáció miatt | 0.77 | 23% | 0.009 |
| Mocardialis revascularisatio | 0.70 | 30% | 0.016 |
K. Fox és mtsai. Lancet, 2008
A legjobb eredmények olyan betegek csoportjában kaptunk, akiknél az előírt terápia ellenére ischaemia tünetei voltak. Ebben a csoportban az ivabradin 2 éves alkalmazása az elsődleges kombinált végpont (szív- és érrendszeri halálozás, miokardiális infarktus miatti kórházi kezelés, CHF megjelenése vagy súlyosbodása miatti kórházi kezelés) kockázatának jelentős, 24%-os csökkenésével járt, ill. a 70 ütés/percnél nagyobb pulzusszámú betegek alcsoportja – 31%-kal. A szívinfarktus kockázata az ivabradin-terápia során szignifikánsan, 42%-kal, a 70 ütés/perc feletti pulzusszámú betegeknél pedig 73%-kal csökkent.
A BEAUTIFUL angina vizsgálat: az ivabradin (Coraksan) hatása az elsődleges végpontra*
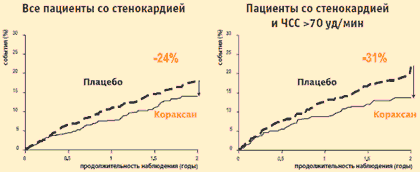
* Cardiovascularis mortalitás + MI + HF
K. Fox és mtsai. Lancet, 2008
A BEAUTIFUL vizsgálat előtt az ivabradin antianginás gyógyszernek számított, amelyet angina pectorisban szenvedő betegek számára javasoltak, ha a béta-blokkolók alkalmazása ellenjavallat volt, vagy rossz toleranciája volt. A tanulmány befejezése után az ivabradinnal megoldható klinikai problémák köre jelentősen bővült, mivel a gyógyszer nemcsak az életminőséget, hanem a stabil koszorúér-betegségben szenvedő betegek prognózisát is javítja. a bal kamrai szisztolés diszfunkcióval szövődött.
Az IHD nem az egyetlen oka a CHF-nek. A SHIFT vizsgálat kimutatta, hogy az ivabradin a szívfrekvencia csökkentésével javítja a bármilyen etiológiájú CHF-ben szenvedő betegek prognózisát. 6558, ischaemiás és nem ischaemiás eredetű szívelégtelenségben szenvedő, 35%-nál kisebb LVEF-ben szenvedő és 70 ütés/percnél nagyobb szívfrekvenciás beteget vont be a szinuszritmus megőrzése mellett. A betegeket véletlenszerűen ivabradin és placebo kezelésre osztották be, amelyeket a kezelés hátterében hagyományos terápia, amelyben a csoportok nem különböztek egymástól. Különösen béta-blokkolókat és ACE-gátlókat (olyan gyógyszereket, amelyek jelentősen befolyásolják a szívelégtelenségben szenvedő betegek túlélését) a betegek körülbelül 90%-a kapott mindkét csoportban. Az elsődleges végpont a szív- és érrendszeri halálozás és a CHF progressziója miatti kórházi kezelés volt.
SHIFT vizsgálat: az ivabradin (Coraksan) hatása a szívritmusra
| A Koraksan átlagos adagja: | 1 hónap - 6,4 mg 2 r / nap |
| 12 hónap - 6,5 mg 2 r / nap |
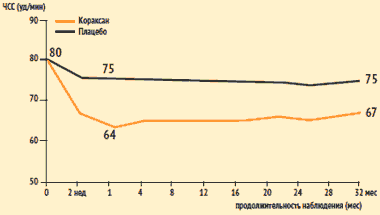
Az ivabradinnal kezelt betegeknél a pulzusszám kifejezettebb csökkenése volt. A pulzusszám különbsége a csoportok között 9 ütés/perc volt 1 hónap után. terápia és 8 ütés/perc 32 hónap után.
A megfigyelési időszak végére a nagy magabiztosságú csoportok (p SHIFT-tanulmány: kulcsfontosságú megállapítások
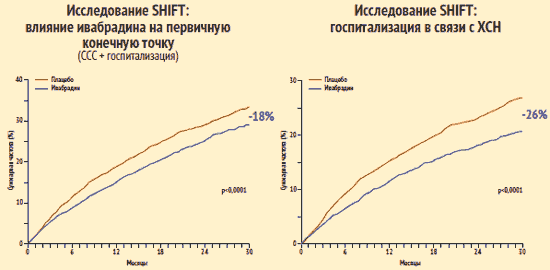
K. Swedberg et al. Gerely. 2010. 376. sz. P. 875–885.
Ugyanakkor az ivabradin nem gyakorolt jelentős hatást a kardiovaszkuláris mortalitás előfordulására. Az ivabradinnal kezelt betegeknél azonban szignifikánsan ritkábban volt szükség bármilyen okból és kardiovaszkuláris okokból kifolyólag kórházi kezelésre, mint a placebóval kezelt betegeknél: a csoportok közötti különbség ezen mutatók gyakoriságában 11%, illetve 15% volt. Az ivabradinnal kezelt betegek csoportjában a CHF miatti kórházi kezelés és halálozás szignifikánsan ritkábban fordult elő.
A SHIFT tanulmány: az ivabradin (Coraksan) hatása a prognózisra
| Rel. kockázat | 95% CI | R | |
| Elsődleges végpont | 0,82 | ||
| CVD okozta halálozás | 0,91 | 0,128 | |
| Kórházi kezelés szívelégtelenség miatt | 0,74 | ||
| Teljes halálozás | 0,90 | 0,092 | |
| A szívelégtelenség okozta halálozás | 0,74 | 0,014 | |
| Teljes kórházi kezelés szükséges | 0,89 | 0,003 | |
| Kórházi kezelés szükséges CVD miatt | 0,85 | 0,0002 |
K. Swedberg et al. Gerely. 2010. 376. sz. P. 875–885.
A >75 ütés/perc kiindulási pulzusszámú betegek kezelési eredményeinek külön elemzése azt mutatta, hogy ebben a betegalcsoportban az ivabradin hatása a kórházi kezelések gyakoriságára és a szívelégtelenség miatti halálozás gyakoriságára kifejezettebb volt, mint a kiindulási szívritmusú betegeknél. a szív- és érrendszeri mortalitás kockázatának csökkentése statisztikailag szignifikánsnak bizonyult.
SHIFT-tanulmány: Az ivabradin (Coraksan) hatása az elsődleges kimenetelekre olyan betegeknél, akiknél a pulzusszám ≥75 bpm
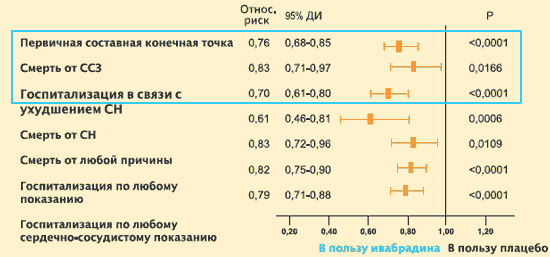
M. Bohm et al. Clin Res Cardiol. Online 2012. május 11
M. Bohm és munkatársai SHIFT-vizsgálatának eredményeinek elemzése kimutatta, hogy az ivabradin hatása az elsődleges összetett végpontra szorosan összefügg a szívfrekvencia-csökkenés mértékével: minél jobban csökken a pulzusszám, annál kevesebb a káros kardiovaszkuláris esemény. rögzítik.
A SHIFT-vizsgálat: az ivabradin (Coraksan) hatása a kimenetelekre a szívfrekvencia-csökkenés mértékétől függően
Az elsődleges összetett végponttal rendelkező betegek száma
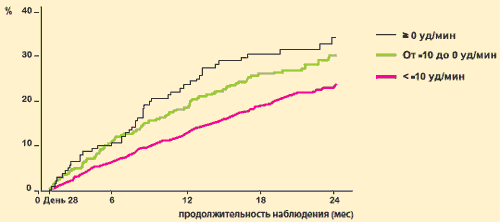
M. Bohm et al. Clin. Res. cardiol. Online 2012. május 11
A SHIFT-vizsgálatba bevont betegek többsége (a placebo-csoport 90%-a és az ivabradin-csoport 89%-a) béta-blokkolókat kapott. A béta-blokkolók adagját egyedileg választják ki, és a kezelőorvos határozza meg. Mi volt erősebb hatással a pulzusszám csökkenésére az ivabradin-kezelés első hónapjában: a béta-blokkoló adagja vagy a kezdeti pulzusszám? Megfelelő elemzés után K. Swedberg et al. arra a következtetésre jutott, hogy az ivabradint kapó betegek szívfrekvenciájának csökkenésének mértéke elsősorban nem a béta-blokkoló adagjától, hanem a kezdeti pulzusszámtól függ: minél magasabb a pulzusszám kezdeti szakaszban terápia, annál inkább csökken a kezelés során.
SHIFT vizsgálat: a pulzusszám csökkenése az ivabradin (Coraxan) terápia során a béta-blokkolóval végzett kezelés állapotától és a kezdeti pulzusszám kategóriájától függően
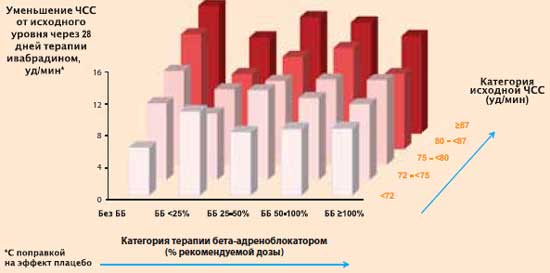
K. Swedberg et al. J. Am. Coll. Cardiol., 2012.
J.S. Borer et al. tanulmányt végzett a krónikus szívelégtelenség miatti ismételt kórházi kezelések kockázatáról a teljes idő elemzésével. A kapott eredmények azt mutatták, hogy az ivabradin kinevezése az LV szisztolés diszfunkciójában szenvedő betegek kezelésére alkalmazott alapterápia hátterében a CHF progressziója miatti visszafogadási kockázat kifejezett csökkenésével jár. Az ivabradin-kezelés pozitív eredménye a súlyos szívelégtelenség miatti kórházi kezelések számának csökkenésében és a krónikus szívelégtelenség miatti ismételt kórházi kezelések gyakoriságában, valamint az első és az azt követő kórházi kezelések előtti idő növekedésében fejeződik ki. Ezek az adatok nagy egészségügyi és társadalmi jelentőséggel bírnak, mivel egyrészt a CHF-ben szenvedő betegek orvosi ellátásának anyagi költségeinek körülbelül 70%-a a kórházi tartózkodásukhoz kapcsolódik, másrészt a krónikus szívelégtelenség miatti ismételt kórházi kezelés erős előrejelzője kedvezőtlen eredmény..
SHIFT-vizsgálat: az ivabradin (Coraksan) hatásának értékelése a súlyosbodó CHF miatti visszafogadásokra (teljes idő elemzésével)
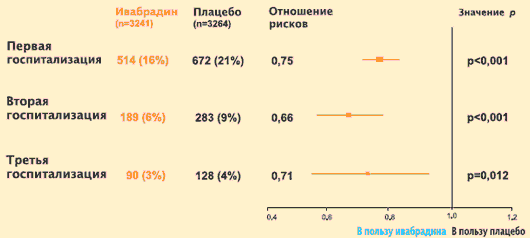
J.S. Borer et al. Eur. Szív. J. Online, 2012. augusztus 27.
Így a SHIFT vizsgálat eredményei megerősítették azt a véleményt, hogy a szívritmus csökkenése a legfontosabb feltétele a szívelégtelenségben szenvedő betegek prognózisának javításának, és kimutatták, hogy az ivabradin ilyen célú alkalmazása hatékony és biztonságos a betegek széles körében. bármely etiológiájú CHF-ben szenvedő betegek.
Természetesen ezek az adatok nem tükröződhettek a szívelégtelenségben szenvedő betegek kezelésére vonatkozó irányelvekben. BAN BEN legújabb kiadása Az Európai Kardiológiai Társaság (2012) az akut és krónikus szívelégtelenség diagnosztizálására és kezelésére vonatkozó ajánlásai között szerepel az ACE-gátlók, a béta-blokkolók és a mineralokortikoid-receptorok (ellenjavallatok hiányában) minden szívelégtelenségben szenvedő beteg számára felírandó gyógyszerek között. blokkolók (aldoszteron receptor antagonisták) - I. ajánlási osztály, A bizonyítékok szintje. A szisztolés diszfunkcióban és CHF II-IV-es betegeknél javasolt egyéb gyógyszerek között funkcionális osztály”, beleértve az ivabradint. Európai szakértők szerint az ivabradint azért kell felírni, hogy csökkentse a szívelégtelenség miatti kórházi kezelés kockázatát azoknál a betegeknél, akiknél a sinusritmus és az LVEF 35%-nál kisebb, a szívfrekvencia a percenkénti 70 ütésnél nagyobb tartományban marad, és a tünetek tartósak. béta-blokkolóval, ACE-gátlóval (vagy angiotenzin II-receptor-blokkolóval) és aldoszteronreceptor-antagonistával (IIaB) tudományosan megalapozott (vagy maximálisan tolerált) dózisú CHF (II-IV. osztály a NYHA szerint). A gyógyszer azonos klinikai jellemzőkkel rendelkező betegek számára írható fel béta-blokkolók helyett egyéni intoleranciájuk (IIbC) esetén.
Tehát a normosystole elérése jelenleg az egyik prioritás és fontos kritérium CHF-ben szenvedő betegek kezelésének hatékonysága, amely a prognózis javulásával jár együtt. Fő gyógyszerek amelyek közvetlenül biztosítják a pulzusszám csökkenését, a béta-blokkolók és az ivabradin, amelyek egyénileg és kombinált terápiában is alkalmazhatók.
A szívfrekvencia (HR) vagy pulzusszám a szívverések percenkénti száma, és annak mértéke, hogy a szív mennyire dolgozik a vér pumpálása érdekében a testben. A nyugalmi pulzusszámot lassú pulzus jellemzi, amikor a test majdnem tökéletes nyugalomban van. A nyugalmi pulzusszám ismeretében meg lehet becsülni általános állapot egészség, valamint normál teljesítmény pulzus. A nyugalmi pulzusszám csökkentése nagymértékben csökkentheti a szívroham és a szélütés kockázatát.
Lépések
Pulzusmérés
- 15 másodperc alatt megszámolhatja a pulzust, és megszorozhatja 4-gyel.
- A pulzus csuklónál méréséhez tegye az egyik kezét tenyérrel felfelé.
- A másik kéz mutató-, középső és gyűrűsujjával nyomja meg az alap alatti területet hüvelykujj- Érezned kell a pulzust.
-
Nyugalmi pulzusmérés. Miután megmérte az impulzust, meg kell találnia a normál értékeit. Nyugalomban a 60 és 100 közötti pulzusszám normális, a 90 feletti értékek magasnak számítanak.
Mikor kell orvoshoz fordulni. Magas értékek A nyugalmi pulzusszám nem életveszélyes, de hozzájárul a szívbetegség korai megjelenéséhez. Ilyenkor javasolt a pulzusszám fokozatos csökkentése edzéssel. Szükséges orvoshoz fordulni, ha nagyon ritka pulzus vagy megmagyarázhatatlan szívritmus-gyorsulás, szédülés kíséretében.
Felkészülés a nyugalmi pulzusszám mérésére. A pulzusszám csökkentésére irányuló intézkedések megtétele előtt fontos ismerni a kezdeti értékeket. Ehhez meg kell mérni az impulzust nyaki ütőér(a nyakon) vagy a csuklón.
Mérje meg a pulzusát. Az impulzus méréséhez a nyaki artérián el kell helyezni az indexet és középső ujjak a pajzsmirigyporc egyik oldalán. Finoman nyomja le, hogy érezze a pulzusát. Számolja meg az ütemek számát 10 másodperc alatt, és szorozza meg 6-tal.
Gyakorlatok a pulzusszám csökkentésére
Rendszeres testmozgás. A legbiztonságosabb és legjobb módszer a pulzusszám csökkenése rendszeres aerob gyakorlat. Egészséges emberek mérsékelt, legalább heti 2,5 órás fizikai aktivitás javasolt.
Határozza meg maximális pulzusszámát. Annak érdekében, hogy valóban csökkentse a pulzusszámot, gondosan figyelemmel kell kísérnie a szívet érő stressz szintjét edzés közben. Először ki kell számítania a megengedett maximális pulzusszámot. A következő módszerek hozzávetőlegesek, de ezekre kell építeni.
Határozza meg a cél pulzusszámot. A számított maximális pulzusszám alapján meghatározható a célpulzusszám. Egy bizonyos célpulzusszámon végzett edzés segít a terhelési mód jobb kiválasztásában.
Számolja ki a pulzusszámot edzés közben. Számolja meg pulzusszámát a csuklóján vagy a nyakán edzés közben. Kényelmes 15 másodperc alatt megszámolni az ütések számát, és a kapott értéket megszorozni 4-gyel. Győződjön meg arról, hogy a pulzus a maximális pulzusszám 50%-a és 85%-a között változik. Ha a pulzus lelassul, növelje a terhelést.
Életmódváltás
A testmozgást kombináld a megfelelő táplálkozással. A túlsúly munkával terheli meg a szívet. Az egészséges táplálkozás segít megszabadulni túlsúly, amely megkönnyíti a szív munkáját és csökkenti a pulzusszámot.
Kerülje a dohányzást. Köztudott, hogy a dohányzás tönkreteszi a szervezetet, és a szívbetegségek kockázata a dohányosoknál magasabb, mint a nemdohányzóknál. Csökkentse a naponta elszívott cigaretták számát, vagy még jobb, ha teljesen hagyja abba a dohányzást, hogy csökkentse pulzusát és javítsa egészségét.
A pulzusszám könnyen mérhető, de fontos mutató a kardiológiában. Ezt az értéket a diagnózis kezdetén figyelembe veszik, a létfontosságú funkciók monitorozásának kötelező paraméterei között szerepel, ebből az értékből érthető meg, hogy a test egésze és különösen a szív mennyire kényelmes egy adott helyzetben. pillanat az időben. Vannak helyzetek, amikor az ember rosszul érzi magát, de nem tudja megérteni, mi történik vele. Ebben az esetben mindenekelőtt meg kell mérnie a pulzusát. De az eredmények értelmezéséhez meg kell értenie, hogy mi a percenkénti ütem sebessége egy ilyen mutatónál, mint a szívverés.
Szívverés - ütés percenként
A szív egy különleges szerv. Nem engedelmeskedik a központinak idegrendszerek e, de csak ágak szabályozzák autonóm idegekés saját központok. A szívizom rostjai rendelkeznek csodálatos ingatlan- automatizmus. Van egy ún. a pacemaker a sinoatrialis (sinus) Kiss-Fleck csomópont, a jobb pitvar falában található. Ő generálja a szívverést, meghatározva az ütemet és a ritmust is. Azokban a helyzetekben, amikor ez a csomópont szenved, más struktúrák kapcsolódnak - az atrioventricularis csomópont, a His köteg. Ezenkívül a szívkamrák falaiban ritmusképző központok alakulhatnak ki.

Tehát összetett biofizikai folyamatok alapján, a szívsejtekbe belépő és onnan kilépő pozitív és negatív töltésű nyomelemek segítségével a szinuszcsomó meghatározott frekvencián dobogtatja a szívet. Ezt a jelenséget pulzusnak nevezik? Nem. Abban a pillanatban, amikor a szív összehúzódik, ütést hallunk vagy érzünk a szerv csúcsának a mellkas elülső falán lévő vetületében. Az ütemek gyakorisága időben a pulzusszám. Ezt az összehúzódást, becsapódást (tudományos kifejezéssel ezt a fázist szisztolának nevezik) a szó szoros értelmében a másodperc töredéke alatt érezheti a lökés, ha ujjait nagy erekre helyezi.

A leginkább elérhető pontok:
- nyaki artéria a nyakban;
- radiális artéria a csuklónál;
- popliteális artéria a poplitealis fossa-ban;
- femoralis artéria a comb elülső oldalán.
Ezek a sokkok a véráramlás áthaladása az artériákon keresztül a szervekbe. Az artériák tágulását nevezzük pulzusnak. Az egészségügyi problémákkal nem rendelkező személynél azonban az impulzus teljesen egybeesik a szívveréssel.

Normál értékek
Az emberi test bármely mutatójához hasonlóan a percenkénti pulzusszámnak is megvan a maga normája - a felső és az alsó határ. Általános esetben, anélkül, hogy figyelembe vennénk a részleteket és az árnyalatokat, azt mondhatjuk, hogy a pulzusszámnak percenként 60 és 90 ütés között kell lennie. De ez nem jelenti azt, hogy ezen a kereten túllépés azonnal patológia. Először is, a megjelenített értékek átlagos képkockák. Csakúgy, mint a magasság és a súly átlagai. Kóros tünetek hiányában azonban a szív szervi és funkcionális károsodása, jó egészségi állapota akár a percenkénti 110 ütéses szívizom-összehúzódás is egyéni normaként ismerhető fel. Ezenkívül vannak nemi és életkori normák, a test szokatlan állapotára vonatkozó normák, célértékek (azok, amelyeket el kell érni drog terápia szív- és érrendszeri balesetek kockázatának csökkentése érdekében) bizonyos betegségekben.
Asztal. Pulzusszám normák a polgárok különböző kategóriái számára.
| Kategória | Megfelelő pulzusszám |
|---|---|
| újszülöttek | 110-140 |
| Gyermekek 30 naptól 12 hónapig | 105-135 |
| Gyermekek 12 hónapos kortól 7 éves korig | 86-132 |
| Gyermekek 7-16 éves korig | 60-100 |
| 16 és 65 év közötti férfiak | 60-90 |
| 16 és 65 év közötti nők | 60-100 |
| 65 év felettiek | 65-85 |
| Terhes nők | 60-100, a III trimeszterben - 115-ig |
| magasan képzett sportolók | 40-90 |
| Búvárfelszerelés nélkül búvárkodó emberek | 35-90 |
| Artériás hipertóniában szenvedő betegek (célértékek) | 50-70 |
| Beteg cukorbetegség(célértékek) | 50-65 |
| Felvidéken élő emberek | 70-110 |

A fentieken kívül léteznek olyan fogalmak, mint a maximális és szubmaximális pulzusszám. Ez egy olyan gyakoriság, amelynél a maximálisan elviselhető vagy (a második esetben) a lehető legközelebbi terhelés nehezedik a szívre. Ezeket a fogalmakat többnyire a hivatásos sportolók és a funkcionális diagnosztika. Például stressztesztek elvégzésére a szív ischaemia jelenlétének megállapítására vagy megerősítésére. Ennek a mutatónak a kiszámítása rendkívül egyszerű.
Asztal. Hogyan történik a maximális és szubmaximális pulzusszám kiszámítása.

A pulzusszám változásai
Ebben a mutatóban fiziológiai és kóros növekedések és csökkenések tapasztalhatók. A pulzusszám növekedését tachycardiának, a lassulást pedig bradycardiának nevezik. Fiziológiásra (vagy feltételesen fiziológiásra, ami a hatást illeti rossz szokások) a tachycardia okai a következők:

A fiziológiás bradycardia a következőkhöz vezet:
- magas fitnesz;
- mérsékelt hipotermia;
- szokásos hipoxia (felvidéki emberek, búvárfelszerelés nélkül búvárkodók, hegymászók);
- fekvő helyzet;
- nem dihidropiridin kalciumcsatorna-blokkolók szedése (verapamil, diltiazem).

Patológiás elváltozások
Mind a tachycardiában, mind a bradycardiában intrakardiális és extracardiális tényezők szolgálhatnak okként. Először is, a szívösszehúzódások gyakoriságának változása provokálhatja ennek a szervnek a betegségeit.

Tachycardia:
- a szívműködés krónikus elégtelensége;
- anginás rohamok;
- miokardiális infarktus;
- pacemaker patológia;
- artériás magas vérnyomás;
- szívszerkezeti rendellenességek;
- a szív membránjainak gyulladásos patológiája (pericarditis);
- a szív rétegeinek gyulladásos patológiája (endocarditis, myocarditis).
Bradycardia:
- miokardiális infarktus epizódja (későbbi szakaszokban);
- atrioventrikuláris blokád;
- blokád a lábai köteg Ő.
A nem kardiális állapotok nagyon változatosak lehetnek, és magukban foglalhatják a szervezet endokrin, húgyúti, emésztőrendszeri, légzőrendszeri és idegrendszeri betegségeit. A szívműködés lelassulása vagy felgyorsulása fertőző betegség, daganatos folyamat vagy degeneratív elváltozások jele lehet.

A legtöbb között gyakori okok tachycardia:
- túlzott pajzsmirigyhormonok;
- cukorbetegség;
- feokromocitóma;
- mellékvese krízis;
- hiperaldoszteronizmus;
- szimptomatikus artériás magas vérnyomás(patológiával endokrin rendszer, vese);
- a hipotalamusz patológiája;
- az idegvezetés megsértése;
- az agyi keringés akut megsértése;
- átmeneti ischaemiás roham;
- mérgezési szindróma (val fertőző betegségek, toxikus sokk);
- légszomj tüdőpatológiában (krónikus obstruktív tüdőbetegség, bronchiális asztma, pneumothorax);
- sokkos állapotok;
- a hőmérséklet emelkedése (a hőmérséklet 1 ° C-os növekedése a mutató 8-15 ütem / perc növekedését eredményezi).

A bradycardiát okozó leggyakoribb tényezők:
- pajzsmirigyhormonok hiánya;
- daganatos folyamatok;
- fokozott koponyaűri nyomás;
- fekélyes hibák;
- májzsugorodás;
- hipovolémia, kiszáradás (a későbbi szakaszokban);
- DIC;
- teljes tüdőgyulladás.

Hogyan lehet megérteni, hogy az eltérések kórosak?
A férfi pulzusa 100 ütés/perc volt. Hívjon mentőt? Algoritmus a szükséglet meghatározásához orvosi beavatkozás következő.
- Emlékezzünk vissza, hogy bármely tényező befolyásolja a fiziológiai változás pulzus.
- Határozza meg, hogy az alábbi tünetek közül bármelyik fennáll-e:
- fejfájás;
- szédülés;
- izzadó;
- motiválatlan gyengeség;
- gyors kifáradás;
- "Libabőr" a szemekben, ájulás előtti;
- ájulás;
- fokozott szívverés érzése vagy a szív munkájának megszakítása;
- fájdalom a szív régiójában;
- pánik állapotok, halálfélelem.
- Emlékezz, ha valaha is felkeltél artériás nyomás, vannak-e glükóz anyagcsere zavarok vagy hormonproblémák, vannak-e változások a vese, máj, gyomor-bél traktus működésében.

Abban az esetben, ha a válasz csak az első kérdésre pozitív, a sürgősségi kérelem jelzése egészségügyi ellátás Nem. Ellenkező esetben, vagy ha a szívműködésben bekövetkező változások több napig tartanak, ha éjszaka zavar, nyugodt állapotban forduljon orvoshoz.
Hogyan mérheti meg saját maga a pulzusszámot?
A pulzusszám meghatározásához nincs szükség speciális eszközökre vagy szakemberre, csak egy órát kell készíteni másodpercmutatóval vagy stopperórával. Ha itt és most kell megmérni a pulzust (például edzési körülmények között), akkor nem kell különösebb feltételeket betartani. A nyugalmi pulzusszám meghatározásához azonban a személynek csendes, jól szellőző helyiségben kell lennie. Érzelmileg nyugodtnak kell lennie. Le kell ülni és pihenni legalább 15 percig a szokásos után a fizikai aktivitás(nem gyors séta, házimunka) és legalább egy órával egy intenzív (futás, lépcsőzés, súlyhordás) után. A mérés során ülnie kell.

Mérés a radiális artérián
Ideális esetben mindkét végtag pulzusát egyszerre kell megmérni, de öndiagnózissal ez nem lehetséges, így bármelyik kezet választhatja. Meg kell ragadnia a csuklóját úgy, hogy a hüvelykujj a kisujj oldalán, a másik négy pedig az ellenkező kéz hüvelykujjának oldalán legyen. A szorító kéz három ujjával meg kell érezni a pulzálás területét. Általában közvetlenül a csont mögött található, közelebb az alkar középvonalához. Nem szabad túl erősen megnyomni az ujjait, de nem mindig elég csak felhúzni őket. Kis keresgélés után könnyed, ritmikus mozgásokat érezhetünk.

Mérés a nyaki artérián
Meg kell találni az állkapocs szögét - az átmenetet a fültől az arc alsó részébe, jól érezhető a bőrön keresztül még Kövér ember‒ és sekélyen dugja be az ujját a csontnyúlvány alá. Általában a nyak szinte teljes oldalsó felületén nagyon jól érezhető a lüktetés, így nincs különösebb nehézség a meghatározással.

Mérés a femoralis artérián
A pontot nehéz megtalálni, különösen elhízott embereknél. Ha azonban három ujját az inguinalis redőbe helyezi körülbelül annak közepén, érezheti a lüktetést.
A pulzus a temporális, a hónalj és a poplitealis artériákon is meghatározható, de azokon a pontokon nehezebben érzékelhető, és nincs is rá szükség – az első két bemutatott módszer megbízható információt ad a pulzusszámról és a pulzusról.

Az impulzus mérésénél figyelni kell annak egyéb jellemzőire, kivéve a frekvenciát. Normális esetben ritmikusnak, jól tapinthatónak kell lennie a test mindkét oldalának artériáin. A hullám erősségének lehetővé kell tennie, hogy az ujjaival jól érezze a lökéseket, de ne nyomja ki a kezét.
A pulzusszám közvetlen kiszámításához tegye a kezét a mellkas bal felére. Férfiaknál körülbelül a bal mellbimbó alatt található pontig, nőknél - a bal emlőmirigy alatt. A kulcscsont közepétől induló vonal mentén az ötödik bordaközi térben érezhető a szívverés. Ezen a területen csúcsütésnek nevezik (mert ezeken a pontokon vetül a szív csúcsa az elülső mellkasfalra).

Nem ér semmit: Normális esetben a pulzus teljesen egybeesik a szív összehúzódásaival.. Viszonylagosan, sematikusan úgy néz ki, mint "ütés a mellkasfalon - 0,2 s - egy lökés az artérián". Abban az esetben, ha a pulzus nagyon késik, vagy a kamra következő összehúzódása után egyáltalán nem volt pulzushullám, akkor a szív súlyos patológiájáról beszélhetünk, amelyet kezelni kell.
Így a pulzusszám nagyon fontos mutató. De csak ez alapján nem lehet arra következtetni, hogy a szív egészséges-e. A pulzusszám nagyon nagy ingadozással rendelkezik, minden emberkategóriánál (és még az azonos kategóriába tartozó személyeknél is) eltérő lehet. Ennek a mutatónak azonban különös figyelmet kell fordítania, hogy ne hagyja ki a patológia első jeleit.
Videó - Mi a normál pulzusszám?
Amelynél a pulzusszám változáson megy keresztül az összehúzódások számának csökkenésének irányába. Azt mondod, hogy jó, azt mondják, tovább őrizzük a szívünket. Logikusnak tűnik, de messze nem így van. BAN BEN emberi test minden szerves és a természet által felállított szívritmus biztosítja a szervezet stabil állapotát, az úgynevezett homeosztázist. Az egyik vagy másik irányú változások a legtöbb esetben problémákhoz vezetnek a szervezetben. Sőt, a leggyengébb szervekben is felmerülhetnek problémák.
Emlékeztetni kell arra, hogy ugyanaz a homeosztázis 60-90 percenkénti pulzusszámmal jár. Ezen a frekvencián az keringési rendszer a sejtek táplálásához szükséges vérmennyiséget a szervekhez pumpálják.
A bradycardia az aritmia egyik fajtája, egy kóros betegség, amely hozzájárul a pulzusszám (HR) csökkenéséhez. Érett embereknél a bradycardiát általában a pulzusszám 60 ütésre percenkénti csökkenésének nevezik, 1-6 éves gyermekeknél ez kevesebb, mint hetven, újszülötteknél pedig inaktív állapotban kevesebb, mint 100 ütés percenként.
A szívizom munkája közvetlenül összefügg az agyi impulzusok áramlásával. Hogy világosabb legyen, ezek gyenge elektromos impulzusok, amelyeknek köszönhetően a szív (szívizmok) összehúzódásait szabályozzák. Az impulzusok az agyból speciális idegrostok mentén érkeznek a bal pitvarban található sinuscsomóba. A sinus csomópont a koncentrációt jelenti idegsejtek amelyek a vér teljes szisztolés kilökődését szervezik.
A bradycardiát általában specifikus impulzusok okozzák, amelyek a vagus ideg mentén az agyközpontból származnak. A szívfrekvencia csökkenése ennek az idegnek a patológiás vagy fiziológiás állapotok miatti gerjesztése miatt fordulhat elő.
Azonban nem mindig fordul elő bradycardia a vagus ideg gerjesztésével kapcsolatban. A betegség akkor is kialakulhat, ha akadálya van az elektromos impulzusnak a sinuscsomóba való átjutásának, mivel ebben az esetben a kamrák önállóan kezdenek dolgozni, és saját összehúzódásaik gyakorisága sokkal kisebb.
Tájékoztatásképpen.
Az elektromos impulzusok áthaladásának megsértésének helyzetét blokádnak nevezik
Mivel logikus, hogy az elektromos impulzusokat vezető rendszer különböző helyeken megzavarható, az orvostudományban szokás kiemelni:
- Sinus bradycardia az impulzusok közvetlenül a sinuscsomóba történő képződésével kapcsolatos problémák esetén (ezt a helyzetet beteg sinus szindrómának nevezik).
- Az impulzusok blokkolásának helyétől függően:
- Sinoatriális (SA).
A bradycardia SA blokádban a sinus impulzus helytelen áthaladása a sinoatrialis csomóponton; - Intrapitvari.
Ez abból áll, hogy a pitvarban a gerjesztés károsodott; - Atrioventricularis (AV).
Ebben az esetben a vezetési funkciók károsodnak, ami a pitvarok és a kamrák közötti elektromos impulzus áthaladásának gátlásában vagy leállításában nyilvánul meg, és szabálytalan szívritmushoz vezet; - Az Ő kötegének lábának blokádja.
Jellemzője, hogy a gerjesztés kizárólag a bal láb mentén történik, ami a kamrák gerjesztési vektorainak változását vonja maga után.
- Sinoatriális (SA).
A leírt kifejezéseket nem lehet megjegyezni. Csak azért emeltük ki őket, hogy miután ilyen elgondolkodtató nevekkel diagnosztizáltak, kicsit tájékozódni tudjon.
De amire figyelni kell, az a bradycardia súlyossága. Különösen a súlyos bradycardia kell figyelmeztetnie, amikor az összehúzódások gyakorisága 40 ütésre vagy még kevesebbre csökken.
Fontos! Ezt világosan meg kell értened súlyos bradycardia agya kezd kevesebb vért kapni, ami fenyeget oxigén éhezés esetleges visszafordíthatatlan problémákkal.
A bradycardia okai és tünetei
Az egészséges embernek szíve van szinuszritmus egyenruha. Ha azonban egyenetlen idő telik el két szívverés között, az már szabálysértésnek tekinthető, mivel a sinoatriális csomópontban szabálytalan impulzusok kezdenek kialakulni.A bradycardia klasszikus okai közé tartoznak a következők:
- Megszakítások a sinus csomópont működésében;
- Az endokrin rendszer betegségei, magas koponyaűri nyomás, veszélyes fertőző betegségek;
- miokardiális infarktus;
- Egyes gyógyszerek hatása;
- az atrioventrikuláris csomópont nem megfelelő működése;
- Érelmeszesedés, szívizomgyulladás, kardioszklerózis;
- Hajlamos hozzájárulni a koszorúér-betegség (ischaemiás szívbetegség) kialakulásához;
- A szív vezetési rendszerének funkcióinak megsértése.
- Ezekkel a rendellenességekkel különféle blokádok lépnek fel (beleértve a sinoatriális, az ún. SA blokádot).
A bradycardia tünetei
Enyhe vagy fiziológiás bradycardia esetén előfordulhat, hogy az ember nem figyel annak megnyilvánulásaira. Hazai helyzetnek tűnik, meg minden. Itt az esetre kóros elváltozások a szervezetben (a betegség jelenléte) a kialakuló patológiás bradycardia leggyakrabban súlyos bradycardia formájában nyilvánul meg, és a következő tünetek kísérik:
- Gyakori (vagy tartós) szédülés;
- Gyengeség, fáradtság;
- Sötétség a szemekben;
- Magas beteg fáradtság;
- légszomj, légzési nehézség;
- Sápadtság;
- Rohamok.
A bradycardia típusai
Íme néhány betegség kapcsolata a bradycardia típusaival. Miért ilyen besorolás? És arra, hogy maga a bradycardia valójában csak a tünete annak a betegségnek, amely kiváltotta, és a kiváltó okot kezelni kell, vagyis azt a betegséget, amely miatt a pulzusszám változása következett be.
A bradycardia következő típusai vannak:
- Extrakardiális
Myxedema és neurológiai patológiák esetén. Ezenkívül a myxedema esetén a bradycardia szintje a pajzsmirigy állapotától függ. - Relatív
Hajlamos megjelenni a betegeknél agyhártyagyulladás, láz vagy gyógynövények kezelésében. - Mérsékelt
Légúti aritmiában szenvedőknél fordul elő. - neurogén
A központi idegrendszer vereségével kapcsolatban jelenik meg (ide tartozik az agydaganat, a mentális diszfunkció és az agyhártyagyulladás). - Gyógyászati
Bizonyos szívgyógyszerek szedése megváltoztathatja a pulzusszámot. Ezek a gyógyszerek közé tartoznak a szívglikozidok, béta-blokkolók, kalciumcsatorna-blokkolók (pl. nifedipin, verapamil), morfin. - mérgező
Az olyan problémák által okozott lehetséges mérgezés, mint a szepszis, hepatitis, urémia, lelassíthatja az impulzusok átvitelét a szívizomba. Az ilyen típusú bradycardiát hiperkalcémia, valamint hiperkalémia is okozhatja. - Fiziológiai
Főleg normál egészségi állapotú embereknél fordul elő, ezért alaposabb megfontolást igényel, hiszen a legtöbben észrevehetik magukon a fiziológiás bradycardia jeleit.. Vegye figyelembe, hogy a pulzusszám csökkenése nem mindig jelzi a betegség kialakulását. Például alvás közben a pulzusszám 40-60 ütemre való lelassítása teljesen normális, mivel ebben az időben az egész szervezet ellazulási és regenerációs folyamata zajlik. Az ilyen lassulás nem csak a vagus ideg befolyásával járhat együtt belső szervek, hanem az atrioventricularis blokád előfordulása is.A fiziológiás bradycardia második típusa a légúti (vagy sinus) aritmia, amely belégzéskor megnövekszik a szívverés, kilégzéskor pedig lelassul. Ennek oka a mellkasi nyomás ingadozása a ki- és belégzés során, valamint a vér szívkamráin keresztüli mozgásának néhány árnyalata. Nem veszélyes és nem igényel orvosi kezelést.
Bradycardia sportolókban
 A bradycardia meglehetősen elterjedt a sportág képviselői között, és azzal kapcsolatban fordul elő nagy terhelés a szívizomhoz. Az a tény, hogy az aktívan sportoló embereknek sokkal több időre van szükségük a kamrák feltöltési fázisához, hogy erős szisztolés kimenetet biztosítsanak.
A bradycardia meglehetősen elterjedt a sportág képviselői között, és azzal kapcsolatban fordul elő nagy terhelés a szívizomhoz. Az a tény, hogy az aktívan sportoló embereknek sokkal több időre van szükségük a kamrák feltöltési fázisához, hogy erős szisztolés kimenetet biztosítsanak. A "sport" szív jellemzője, hogy gyakoribb terhelés esetén a térfogata megnő. A legnagyobb méretű szív a futóknál, a síelőknél és a kerékpárosoknál figyelhető meg, vagyis a gyorssportokat kedvelő sportolókban. Kevésbé megnagyobbodott szív figyelhető meg azoknál, akik szeretik a birkózást, a jégkorongot és a futballt. A nehézsúlyúaknál a szív gyakorlatilag nem növekszik meg.
Szívünk képes megszokni bármilyen stresszt. Az állandó sportolás miatt az emberek bizonyos változásokat tapasztalnak a szervezet vérkeringésében és energiarendszerében. Ennek eredményeként a szív megnagyobbodik (vagy tudományos értelemben - szívizom hipertrófia), és a szívizom üregei kitágulnak. A hipertrófia visszafordítható folyamat, és az edzés abbahagyása után nyomtalanul eltűnhet.
Fontos! Ha hivatásszerűen sportol, az orvosok megfigyelik, és fokozatosan növeli az órák ritmusát, nincs ok az aggodalomra. azonban rossz mód gyakorlat a szívizom visszafordíthatatlan patológiájához vezethet.
A betegséget túlzottan megnagyobbodott szív jellemzi (1700 cm3-ig), és a munkaképesség csökkenéséhez is vezet, mivel a szívizom gyors növekedése hozzájárul a vérellátás romlásához. A következmények eltérőek - az oxigénéhezéstől a szívinfarktusig (valójában a szöveti nekrózisig). Ha a bradycardia olyan jeleit észleli, amelyek zavarják az életét, próbáljon meg mielőbb orvoshoz fordulni, és kezdje meg a kezelési folyamatot.
Bradycardia gyermekeknél
A különböző korkategóriáknak saját keretük van a pulzusszám meghatározására. Újszülötteknél ez 100 ütés percenként, a  óvodások - 70-80, idősebb gyermekek - 60. A bradycardiának számos oka lehet egy gyermeknél:
óvodások - 70-80, idősebb gyermekek - 60. A bradycardiának számos oka lehet egy gyermeknél:
- alulműködés;
- hypothermia;
- Nikotin mérgezés;
- A test gyors növekedése: csontok, belső szervek;
- Fertőző betegségek, amelyek gyengítik az immunrendszert;
- Az agyi keringés zavarai;
- Erős félelem, állandó stressz.
A bradycardia kezelésére gyermekeknél antiaritmiás gyógyszereket használnak. Ezek a következők lehetnek:
- atropin;
- Koffein;
- Nadragulya;
- efedrin;
- Nadragulya.
Ha a betegség nem akadályozza meg gyermekét az életben, de csak néha zavarja, akkor ez enyhe esetnek tekinthető. Használata megengedett népi gyógymódok. Ezek közé tartozik: erős édes tea, fenyőágak tinktúrája, valamint a tenger gyümölcseinek gyakori fogyasztása és hínár. Ezenkívül napozást és medencés kirándulásokat is szervezhet gyermeke számára, ami hozzájárul a test és különösen a szívizom általános erősítéséhez.
Tájékoztatásképpen. A betegség rendkívül előrehaladott eseteiben pacemakert alkalmaznak, amelyet be kell ültetni, de ez meglehetősen ritka.
Bradycardia a magzatban
A magzati bradycardiát a szívfrekvencia 110-120 ütés / percre csökkenésének nevezik. A magzati bradycardiának két típusa van:- Basalis bradycardia.
Ez a pulzusszám nem túl nagy csökkenéséből áll - összesen akár 110 ütemre. A bradycardia ezen változata nem veszélyes, és időben történő kezelés esetén nem jár kóros elváltozásokkal. Az okok között szerepel az anya hipotenziója, valamint a gyermek fejének összenyomódása. - Lassító bradycardia.
Jellemzője a szívfrekvencia jelentős csökkenése 90 ütemre és az alá. Azonnali kezelést igényel. Gyakran az anyaméhben tapasztalható oxigén éhezés – hipoxia – okozhatja.
A magzati bradycardia kialakulásához ilyen tényezők vannak:
- az anya helytelen életmódja: dohányzás, alkoholfogyasztás, elégtelen mennyiségű vitamin és nyomelem az étrendben, alacsony szint az élet, a napi séták hiánya a friss levegőn;
- Anémia;
- Valójában patológia az embrió fejlődésében;
- Olyan gyógyszerek szedése, amelyek valamilyen módon hatással lehetnek a magzatra;
- feszültség;
- Többszörös terhesség.
Bradycardia kezelése
 Mindenekelőtt orvosnak kell megvizsgálnia. A legtöbb esetben a nők módosítják étrendjüket, kiválasztanak egy vitamin- és ásványianyag-komplexumot, és azt is tanácsolják, hogy módosítsák napi rutinjukat. De ez enyhe esetekre vonatkozik; különösen nehéz helyzetekben az orvosnak joga van felírni gyógyszeres kezelés szívritmuszavart kiváltó betegség.
Mindenekelőtt orvosnak kell megvizsgálnia. A legtöbb esetben a nők módosítják étrendjüket, kiválasztanak egy vitamin- és ásványianyag-komplexumot, és azt is tanácsolják, hogy módosítsák napi rutinjukat. De ez enyhe esetekre vonatkozik; különösen nehéz helyzetekben az orvosnak joga van felírni gyógyszeres kezelés szívritmuszavart kiváltó betegség.
Ha egy személynek intrakardiális problémája van (azaz belül szívösszehúzódás az elektromos potenciál megváltozik az impulzus átvitelekor), akkor a pacemaker felszerelése segíthet.
Mivel a provokáló betegség be rövid idő lehet, hogy nem lehet tompítani, akkor a pulzusszám növelésére gyógyszereket kell használni. Az ilyen gyógyszerek közé tartoznak:
- atropin (lehetőleg intravénásan, bár lehetséges, és szubkután 0,6-2 mg a kezdeti időszakban naponta 3-szor, majd 2-szer).
- izadrin (intravénásan 2-20 mcg/perc 5%-os glükózoldattal, amíg a normális pulzusszám be nem áll).
- eufilin (intravénásan).
- Zelenin cseppek (35-40 csepp naponta háromszor).
De még egyszer hangsúlyozzuk, hogy a fenti gyógyszerek nem szüntetik meg a bradycardia fő okát - egy olyan betegséget, amely ilyen eredményt ad. És a diagnosztizált betegséget aktívan kell kezelni.
Segítségként (CSAK kiegészítő kezelésként) népi kezelési módszereket használhat. Ezek a módszerek CSAK a gyógyszeres terápiát kísérhetik az eredmények megszilárdítása érdekében.
Mint népi módszerek a következőket használhatja:
- dió ( a legjobb lehetőség), bár kipróbálhat más dióféléket és magvakat is. Hagyjuk egy kicsit, de minden nap. Inkább reggelire.
- keverék (méz, citrom, fokhagyma). Számos lehetőség van az interneten - találja meg saját ízlését.
- Cickafarkfű főzete.
Ajánlást. A gyógyszerek azonban gyógyszerek, de nem életmódváltás nélkül. Ne legyen lusta, és minden nap mutasson olyan fizikai tevékenységet, amelyet szeret: séta (csak elég aktív), munka a helyszínen, a kertben. Még az egyszerű 15 perces, de rendszeres töltés is megteszi pozitív eredmény. Fanatizmus nélkül, legjobb tudásuk szerint.
 Ha a férj ingerlékeny lett
Ha a férj ingerlékeny lett Tabletták a cukorbetegség számára
Tabletták a cukorbetegség számára Továbbá - kell-e vessző?
Továbbá - kell-e vessző? Hogyan készülnek a számítógépes játékok?
Hogyan készülnek a számítógépes játékok? Álomértelmezés arany, miért álmodik aranyról, álomban aranyról
Álomértelmezés arany, miért álmodik aranyról, álomban aranyról Húgyhólyaghurut húgycsőmosás Hogyan kell felhelyezni a szubklavia katétert
Húgyhólyaghurut húgycsőmosás Hogyan kell felhelyezni a szubklavia katétert Horoszkóp disznó és tigris. Tigris - Malac. Kompatibilitás
Horoszkóp disznó és tigris. Tigris - Malac. Kompatibilitás