A tüdőelégtelenség osztályozása. Tüdőelégtelenség
- a gázcsere megsértésének eredménye a tüdőrendszerben. Elég összetett és kellemetlen betegség, amelynek tartománya van kellemetlen tünetekés szövődmények.
A fő megnyilvánulása az oxigén éhezés. belső szervek, ami abból adódik, hogy a szervezet nem kap elég oxigént, és a vér szén-dioxid szintje folyamatosan növekszik.
A betegség nem függ az életkortól, és bármely korcsoportot érinthet.
A betegség lefolyásának jellemzői
A betegség fő jellemzői elsősorban közvetlenül függenek azoktól a tényezőktől, amelyek kiváltották, valamint az emberekben előforduló további betegségektől. Ezenkívül a betegség kialakulásának és terápiájának mechanizmusa a betegség típusától és mértékétől függ.
Mindenesetre először is nagyon fontos azonosítani a betegség kiváltó okát. Enélkül még a legdrágább és jó minőségű terápia sem hozza meg a kívánt eredményt, mivel csak a fő tüneteket segít megszüntetni, de maga a probléma nem megy sehova. A jövőben újra és újra kialakul, hiszen a kiváltó okot nem sikerült megszüntetni.
A betegség típusai és stádiuma
A betegség a fő osztályozási tényezőktől függően kategóriákra osztható. A kényelem érdekében leggyakrabban a következő osztályozásokat használják:

- Fejlesztési sebesség:
- krónikus. Ebben az esetben a halál nagyon ritka. A betegség lassan halad, ezért könnyen azonosítható és a tünetek megszüntetése érdekében szükséges kezelésen áteshet. Ezenkívül a szervezetnek van ideje alkalmazkodni és átszervezni magát, hogy más módon is biztosítsa a vér normál gázösszetételét;
- akut. Veszélyes, mert a tünetek mindössze 2 perc alatt felerősödhetnek. Ez nagyon veszélyes a beteg életére, ezért a beteget mielőbb az intenzív osztályra kell szállítani.
- A megnyilvánulási mechanizmus szerint:
- hipoxémiás. A páciens vérében az oxigénszint éles csökkenése;
- hiperkapnikus. Megnövekedett szén-dioxid koncentráció a vérben.
A hiperkapniás forma könnyen kiküszöbölhető oxigénterápia, de hipoxémiás – kevésbé könnyen kezelhető.
- Fejlesztési szakaszok szerint:
1 fok. A beteg csak fizikai erőfeszítés során tapasztal légszomjat. Kezdetben intenzíven, majd közepesen.
2 fok. Légszomj előfordulhat még a legkisebb fizikai megterhelés esetén is.
3 fok. Légszomj jelentkezik még a test teljes nyugalmi állapotában is.
Okoz
Önmagában egy ilyen betegség emberben nem fordul elő. Főleg valamilyen betegség szövődményeként alakul ki. A leggyakoribb okok a következők:
 Tüdőödéma
Tüdőödéma - tüdőödéma. A szervezetben minden rendszer összefügg egymással, ezért jelentős hatást gyakorolnak egymásra. A tüdőödéma gyakran provokálhat szívelégtelenséget, ami szintén jogosan a tüdőelégtelenség kiváltó okainak tudható be;
- pneumothorax;
- pulmonális hipertónia vagy fibrózis;
- bronchiális asztma;
- tüdőgyulladás stb.
Az elhízás is egy további provokáló tényező. Ezenkívül a betegséget a tüdő különböző daganatai is kiválthatják, amelyek összenyomják az artériákat. Leggyakrabban azonban a betegséget további patológiák provokálják. légzőrendszer szervezet.
De nem kevésbé gyakran hasonló betegség fordul elő a szívproblémák miatt. A krónikus vagy akut szívelégtelenség hátterében tüdőödéma léphet fel, ami tovább provokálja a tüdőelégtelenséget.
Nagyon gyakran provokálják a betegség kialakulását lehet és komoly betegség. De ebben az esetben érdemes beszélni a súlyos betegségekről és azok stádiumairól. Például a közönséges tüdőgyulladás valószínűleg nem provokál ilyen betegséget. De súlyos bronchiális asztma vagy kétoldali tüdőgyulladás lehet az oka.
Ha az okokat nem a provokáló tényezők, nevezetesen a test jellemzői között vesszük figyelembe, akkor a betegség következő okait különböztethetjük meg:
- sajátosságait mellkas. Scoliosis, sőt a túlzott mennyiségű folyadék felhalmozódása pleurális üreg;
- azon utak károsodása, amelyeken a levegő áthalad (a gége duzzanata, a légcső traumája);
- légzőközpont. Légzési problémák azért is előfordulhatnak, mert az agynak az e folyamatért közvetlenül felelős része érintett;
- az impulzusok átvitelének megsértése a központi idegrendszerből az izomrostokba.
Fő tünetek
Először is meg kell értenie, hogy a tüdőelégtelenség a betegség stádiumától függően eltérő tünetekkel jár. Ezenkívül a tünetek attól is függhetnek, hogy milyen betegség váltotta ki a betegség kialakulását.
Ennek ellenére a leggyakoribb és legnyilvánvalóbb tünetek általában a következők:

- fejfájás, különösen reggel;
- gyakori álmatlanság;
- nehézlégzés. Az intenzitás közvetlenül függ a betegség stádiumától és attól, hogy vannak-e további súlyosbító tényezők;
- kékes bőrtónus;
- hányinger, hányás;
- a vérnyomás csökkenése és egyidejűleg a pulzusszám növekedése;
- különböző memóriazavarok, a tudat elhomályosodása;
- a légzés gyakorisága és mélysége változik.
Egyes helyzetekben minden tünet eltérő mértékben, vagy akár hiányozhat is. Mindez kizárólag a betegség lefolyásának jellemzőitől, valamint a színpadtól függ.
Mindenesetre a fő tünet, amely a vizsgálat oka lehet, a légszomj lesz. Még akkor is, ha a tüdőelégtelenséget nem erősítik meg, mindenesetre ez meglehetősen súlyos érv az átfogó vizsgálathoz. A légszomj soha nem a semmiből következik be, hanem egy meglehetősen súlyos betegség jelenlétét jelzi. Minél hamarabb kezdődik a kezelés 0, annál inkább egyszerű módja választható a kívánt eredmény eléréséhez.
A terápia jellemzői
A tünetek azonosításához és a kezelés felírásához mindenekelőtt érdemes megerősíteni a diagnózist. Leggyakrabban ezzel nem lehet különösebb nehézség, mivel a betegségnek meglehetősen sajátos tünetei vannak. A korai szakaszaiban nem tartozik a sürgősségi állapotok kategóriájába, ezért a betegség normálisan, sietség nélkül diagnosztizálható.
A betegség diagnózisa
Ezt a fajta betegséget kezdetben gyakran a tünetek gyanítják. A beteg kivizsgálása és panaszainak azonosítása tulajdonképpen a diagnózis kezdeti szakasza.
Ezt követően az orvos ilyen diagnózist feltételezve a következő vizsgálatokat írja elő a betegnek
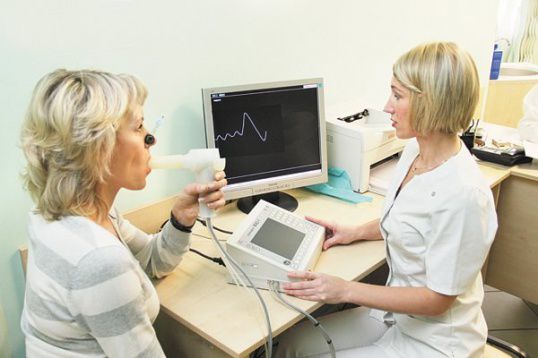 Spirometria
Spirometria - röntgen;
- spirometria;
- a vér sav-bázis és gázösszetétele.
A kapott információk alapján már pontosan lehet beszélni a tüdőrendszer állapotáról, valamint a vér oxigéntelítettségének mértékéről.
Kezelési módszerek
Ha tüdőelégtelenség igazolódik, a kezelést a lehető leghamarabb el kell kezdeni. Ha ez nem történik meg időben, akkor a későbbi szakaszokban lehetséges a fejlesztés oxigén éhezés agy, ami visszafordíthatatlan következményekhez vezethet.
Mindenki tudja, hogy egy ilyen betegség kizárólag kórházban és bármely szakaszában kezelhető. Nem is szükséges sürgősségi ellátás, hanem a beteg állapotának dinamikájának folyamatos figyelemmel kísérésével, hogy a választott kezelést szükség esetén a megfelelő időben korrigáljuk.
Nagyon fontos az is, hogy a választott terápia komplex legyen. Csak akkor lehet elérni a kívánt eredményt, ha minden módszer kiegészíti egymást.
 Csatlakozás az ivl-hez
Csatlakozás az ivl-hez A szükséges lépések általában a következőket tartalmazzák:
- a kiváltó ok kezelése. Leggyakrabban egy ilyen patológiát szívelégtelenség vagy a tüdőrendszer szerveinek betegségei provokálhatnak. Ebben az esetben mindenekelőtt pontosan meg kell határozni ezt az okot és meg kell szüntetni, különben még a leghatékonyabb kezelés mellett is a tünetek újra megjelennek provokáló tényezők hatására;
- időpont egyeztetés gyógyszerek, hozzájárulva a köpet cseppfolyósodásához és szabad elszívásához;
- oxigénterápia. Magasan fontos pont kezelésben, hiszen az ilyen terápiának köszönhető normál szinten oxigén a vérben, az oxigén éhezés nem megengedett;
- csatlakozás az IVL-hez. Szükséges a betegség 2 és 3 fejlettségi fokával rendelkező betegek számára;
- intubáció. Lebonyolítása mint sürgősségi segítség olyan esetekben, amikor a beteg állapotának nincs pozitív dinamikája, és ugyanakkor nagy a fulladás veszélye;
- mellkasi masszázs. Biztosítja a hörgők normál átjárhatóságát.
Tehát azonnal világos, hogy az ilyen intézkedések külön-külön nem hozzák meg a teljes kívánt eredményt a betegség elleni küzdelemben. A betegség leküzdése csak akkor lehetséges, ha ezeket az intézkedéseket egymással komplex módon alkalmazzák, és egy közös feladat, de ezzel párhuzamosan különféle apró feladatok megoldására irányulnak. Csak együtt vezethetnek a beteg állapotának kedvező dinamikájához.
Betegek előrejelzései
Ha a kezelést időben elkezdik, akkor a beteg prognózisa meglehetősen kedvező lesz. Természetesen a statisztikák szerint ez a betegség általában lerövidítheti a betegek életét, ugyanakkor a szupportív terápia gyakran segít a probléma szinte teljes megoldásában. A kiváltó ok kezelésének megkezdése érdekében fontos odafigyelni a további tünetekre.
Képzett hiányában egészségügyi ellátás egy ilyen diagnózisú beteg legfeljebb egy évig élhet. Kiváló minőségű gyógyszeres terápia jelenlétében ez az időszak jelentősen megnő, de bizonyos esetekben állandó fenntartó terápiára lehet szükség a vér gázcseréjének normalizálása érdekében. Ellenkező esetben könnyen kialakulhat az oxigénéhezés.
Videó
A légzőszervi és a funkcióinak meghibásodásával járó patológia a szív-érrendszer pulmonális szívelégtelenségnek nevezik. A pulmonalis keringésben fellépő nyomásnövekedés (hipertónia) hatására alakul ki, amely a vér oxigénnel való feltöltődéséért felelős. Ez a jobb kamra fokozott munkájához vezet a vérnek a tüdőartériába való kilökődése során, ami a szívizom megvastagodását (hipertrófiát) okozza.
Betegségfejlődési tényezők
A pulmonális hipertónia megsérti a vér oxigénnel való dúsítási folyamatait a tüdő alveolusában. Ennek eredményeként a jobb kamra szívizomja reflexszerűen növeli a perctérfogatot, hogy csökkentse a szöveti hipoxia (oxigénhiány) folyamatait. A patológia hosszú lefolyása esetén a szív megfelelő részei az állandó túlterhelés miatt növelik az izomtömeget. Ezt az időszakot kompenzáltnak nevezik, és nem okoz szövődményeket. A betegség további progressziójával a kompenzációs mechanizmusok megszakadnak, és a szívben visszafordíthatatlan változások alakulnak ki - a dekompenzáció szakasza.
A kardiopulmonális elégtelenség alábbi okait különböztetjük meg.
Bronchopulmonalis tényezők
- Krónikus bronchitis, bronchiolitis;
- emphysemás változások a tüdőben;
- kiterjedt tüdőgyulladás;
- pneumoszklerózis;
- tuberkulózis, szarkoidózis;
- bronchiectasis;
- bronchiális asztma.
Érrendszeri tényezők
- a tüdő törzs atherosclerosisa;
- mediastinalis daganat;
- a jobb szív összenyomása aneurizmával;
- tüdő vasculitis;
- a pulmonalis artéria trombózisa.
Mellkasi diafragmatikus tényezők (a mellkas és a rekeszizom deformációja)
- kyphoscoliosis;
- gyermekbénulás;
- spondylitis ankylopoetica;
- a membrán beidegzésének megsértése.
A tüdőtrombózist életveszélyes állapotnak tekintik.
Intézkedés esetén érrendszeri tényezők az artériák beszűkülnek a vérrögök okozta elzáródás vagy faluk gyulladásos vagy daganatos folyamat miatti megvastagodása miatt. A bronchopulmonalis és torakofrén okok az erek összenyomódásához, a fal tónusának romlásához és a lumen kötőszövet általi elzárásához vezetnek. Ez nyomásnövekedést okoz a tüdőkeringésben, és súlyosbítja a hipoxiás folyamatokat a test minden szövetében.
Az elégtelenség akut formájának megnyilvánulásai
A betegség megnyilvánulásai néha hirtelen jelentkeznek, gyorsan fejlődnek és élénk klinikai képet adnak. azt akut forma elégtelenség, amely sürgősségi ellátást és intenzív osztályra szállítást igényel. A következő esetekben fordul elő:
- a tüdőartéria törzsének éles görcse vagy trombózisa;
- a tüdő nagy térfogatának gyulladásos elváltozása;
- asztmás állapot;
- pneumothorax, hydrothorax (levegő vagy folyadék felhalmozódása a pleurális üregekben);
- súlyos fizetésképtelenség mitrális billentyű szívek;
- mellkasi trauma;
- a protézis billentyű meghibásodása.
A befolyás következtében kedvezőtlen tényezők a hemodinamika éles megsértése a jobb kamra típusának megfelelő elégtelen vérkeringés formájában. Az állapot jellemzett a következő tünetek:
- gyors felületes légzés;
- vérnyomás csökkenés, súlyos esetekösszeomlás fejlődése;
- légszomj légzési nehézséggel;
- a nyaki vénák duzzanata;
- levegőhiány érzése fulladásig;
- hideg végtagok;
- cianózis bőr(cianózis);
- ragacsos hideg verejték a bőrön;
- mellkasi fájdalom.
Az elégtelenség akut formájában pulzálás észlelhető a megnagyobbodott jobb kamra epigasztrikus régiójában. A röntgenfelvételen a mediastinum felfelé és jobbra való kiterjedése látható, az EKG-n - a jobb pitvar és a kamra túlterhelésének jelenségei. A szív hallgatásakor (auszkultációja) egyértelműen meghatározható a galopp ritmusa és a tompa hangok. A tüdőartéria nagy törzseinek tromboembóliája esetén a tüdőödéma és a fájdalom sokk meglehetősen gyorsan kialakul, ami hirtelen halálhoz vezethet.
Az elégtelenség krónikus formájának megnyilvánulásai
Klinikai tünetek a betegségek a fejlődési szakasztól függenek. A kóros folyamat kompenzálásakor feltárulnak annak a betegségnek a tünetei, amely magas vérnyomáshoz vezetett a tüdőkeringésben. krónikus elégtelenség A szív- és tüdőrendszer általában több hónap vagy év alatt fejlődik ki, és a következő megnyilvánulásokkal jellemezhető:
- légszomj a fizikai aktivitás;
- gyors kifáradás;
- pulzáció az epigasztrikus régióban;
- akrocianózis (az ujjbegyek cianózisa, nasolabialis háromszög);
- szédülés;
- szívverés.

Krónikus szívelégtelenség esetén nyugalomban szívfájdalom és légszomj lép fel.
A dekompenzált stádiumban az elégtelenség tünetei fokozódnak, és visszafordíthatatlan következményekhez vezetnek minden szervben és szövetben. A betegség progressziójának tünetei a következők:
- légszomj nyugalomban, amelyet fekvés súlyosbít;
- ischaemiás fájdalom a szív régiójában;
- a nyak vénáinak duzzanata, amely inspirációra is fennmarad;
- vérnyomáscsökkenés, tachycardia;
- a bőr cianotikus árnyalata;
- máj megnagyobbodás, nehézség érzése a jobb hypochondriumban;
- kezelésnek ellenálló ödéma.
A patológia kialakulásának végső szakaszában, súlyos hipoxia hátterében, toxikus encephalopathia (agykárosodás) és nephropathia (vesekárosodás) alakul ki. Ez a letargia, az apátia, az álmosság, a mentális funkciók károsodása, a diurézis csökkenése, néha a vizeletürítés teljes leállása formájában nyilvánul meg. A vérben a hipoxia hátterében a hemoglobin és az eritrociták tartalma nő.
A betegség diagnózisa
A szívelégtelenség kialakulásának eredményeként a tüdőpatológia hátterében a betegeknek több szűk szakember - kardiológus és pulmonológus - konzultációra és felügyeletére van szükségük. Először részletes anamnézist gyűjtenek, a pácienst panaszokról, múltbeli betegségekről, rossz szokásokról, életkörülményekről és szakmai tevékenységről kérdezik.
Miután meghallgatták a szívet, határozzák meg annak határait ütőhangszerrel (ujjakkal koppintva), mérjék meg artériás nyomás. A jobb kamra hipertrófiájának kialakulása a magas pulmonális nyomás hátterében tompa hangokat, fokozott pulzusszámot, vérnyomáscsökkentést ad. Tüdőtorlódás esetén megállapítható artériás magas vérnyomás.

A szív kitágulása és változása tüdőszövet radiográfiával
A kezelés megkezdése előtt instrumentális diagnosztikai módszereket írnak elő.
- Mellkasröntgen képes meghatározni kóros elváltozások a tüdőszövetben és a mediastinum tágulása jobbra.
- CT vizsgálat a szív és a tüdő megváltozott területeinek mélyreható tanulmányozására írják elő.
- Az echokardiográfia feltárja funkcionális zavarok a szívbillentyű-készülék munkájában, a szívizom kontraktilitása, a perctérfogat változásai.
- Az elektrokardiográfia információt nyújt a szív ingerlékenységének és vezetési funkciójáról. Feltárja a szívizom hipertrófiás területeit, az ischaemiás gócok lokalizációját, ritmuszavart. Kétes esetekben a megfigyelést a Holter készülékkel végezzük, amely eltávolítja EKG indikátorok rövid időközönként 24 órán belül.
- A tüdő ereinek angiográfiája lehetővé teszi az edény alakjának, lumenének megjelenítését, feltárja a vérrögöket, a fúziót, az ateroszklerotikus változásokat.
- Manométerrel végzett katéterezést végeznek a szív- és tüdőüregek nyomásának mérésére. nagy hajók trombózis kezelésére alkalmazzák trombusoldó gyógyszerek beadásával.
- A spirometria határozza meg a fokot légzési elégtelenség.
A betegség diagnosztizálását a betegség korai szakaszában kell elvégezni. Ezzel elkerülhető a visszafordíthatatlan változások kialakulása a szívizomban, a tüdőszövetben, a vesékben, a májban és az agyban. A fejlődéshez hozzájáruló kísérő betegségekkel pulmonális hipertóniaés szívelégtelenség esetén még a patológia kialakulásának preklinikai szakaszában is ki kell vizsgálni.
A betegség kezelése
Az elégtelenség akut formájában a terápiát intenzív osztályon végzik, mivel a beteg súlyos állapota veszélyt jelent az életére. Alkalmazza az oxigénkeverék inhalálását maszkon keresztül vagy orrkátéter felszerelésével. Ez elősegíti a vér oxigénmolekulákkal való telítését, és enyhíti a hipoxia megnyilvánulásait a test szöveteiben. Súlyos esetekben a pácienst mesterséges tüdőlélegeztetésre helyezik át.

Holding újraélesztés akut szívelégtelenséggel
A következő gyógyszereket intravénásan adják be:
- trombolízis készítmények (streptocaniasis, actilyse) - a pulmonalis artéria törzsének és ágainak tromboembóliájára a trombus feloldására és a véráramlás helyreállítására;
- az atropin ellazítja a hörgők simaizmát, ezáltal javítja a légzésfunkciót;
- A papaverin csökkenti az erek tónusát, kiterjeszti lumenüket, normalizálja a nyomásmutatókat a tüdőkeringésben;
- antikoagulánsok (warfarin, heparin) megakadályozzák az erek és a szív üregeinek trombózisát, hígítják a vért;
- Az eufillin normalizálja a szívizom kontraktilis funkcióját, csökkenti a légzési rendellenességek megnyilvánulásait.
A fizetésképtelenség krónikus formájában az alapbetegséget kezelik. Gyulladáscsökkentő gyógyszereket, hörgőtágítókat írjon fel a hörgők tágítására, hormonális készítmények. A szív és a tüdő patológiájának kezelésére olyan kezelést alkalmaznak, amelyet szívelégtelenség esetén alkalmaznak:
- kálium-megtakarító diuretikumok (veroshpiron, triampur) eltávolítják a pangó folyadékot a szervezetből;
- a szívglikozidok (digitalis) javítják a szívizom működését;
- a szelektív béta-blokkolók (bisaprolol, atenolol) normalizálódnak magas vérnyomás;
- a vazomotoros központot stimuláló gyógyszereket (koffein, kámfor) írnak fel légzésdepresszióra;
- kardioprotektorok (mildronát) védik a szívizom és az érsejteket a hipoxia következtében fellépő pusztulástól;
- a kálium- és magnéziumkészítmények (panangin) javítják az anyagcsere-reakciókat a sérült szövetek sejtjeiben.
Súlyos eritrocitózis esetén 280-400 ml-es vérvételt végeznek, majd a vér mennyiségét kis sűrűségű oldatokkal (sóoldat, reopoligliukin) helyettesítik. Javasolják a rossz szokások feladását, alacsony zsírtartalmú sómentes étrend felírását. A normál szívműködés fenntartásához csökkentse az elfogyasztott folyadék mennyiségét, korlátozza az erőteljes fizikai aktivitást és stresszes helyzetek.
A pulmonális hipertónia súlyos jeleivel járó szívelégtelenség időben történő diagnózist és kezelést igényel. A folyamatos monitorozás és a támogató terápiás tanfolyamok elkerülik a súlyos szövődményeket és növelik a betegek várható élettartamát.
Kardiopulmonális elégtelenség az akut és krónikus az egyik leggyakoribb időskori emberi betegség. Természetes következménye az általános érelmeszesedés, reuma, tüdőbetegségek, ill. krónikus betegségek szívek. Elnyerte az ICD-10 kódot: I27.9– Pulmonális szívelégtelenség, nem meghatározott.
A kardiopulmonális elégtelenség kialakulásával a következő jelek jelennek meg: ödéma, pitvarfibrilláció, szívdobogás (tachycardia) és a szív munkájának megszakadása. Megvizsgáljuk a kardiopulmonális elégtelenség tüneteit és kezelését. népi gyógymódokés gyógyszerek.
Az okok
A légúti és tüdő szívelégtelenség számos okból alakul ki. Az első helyen vannak krónikus betegségek tüdő, mint a tüdőtágulás, krónikus hörghurut, pneumoszklerózis, tuberkulózis. Ezenkívül a tüdő szívelégtelensége a vér, a keringési rendszer, a központi idegrendszer betegségeinek következménye lehet.
jelek
Minden típusú tüdőelégtelenség esetén a pulmonalis alveolusokon belüli nyomás mindig növekszik, ami a jobb kamra terhelésének növekedéséhez vezet (mivel sokkal nagyobb erőfeszítéseket kell tennie, hogy a vért a beszűkült tüdőerekbe nyomja). Megpróbálják kompenzálni a megnövekedett terhelést, a jobb kamra megnő, ezáltal növelve erejét. De ez nem lehet végtelen, és végül a jobb kamra nem képes megbirkózni a munkájával. Van jobb kamrai elégtelenség és az ún. cor pulmonale».
Tünetek
Légszomj
A pulmonalis szívelégtelenség tüneteit nagymértékben az azt okozó betegség határozza meg. De mindenesetre fő tünete a légszomj. A légszomj mértéke alapján ítélik meg a betegség súlyosságát. Ha jelentős fizikai megterhelés mellett légszomj lép fel, akkor I. fokúról beszélnek, ha csekély fizikai megterhelés mellett, akkor a tüdő szívelégtelenségének második fokát sorolják fel, és végül, ha légszomj zavarja a beteget nyugalmi állapotban, akkor ez a súlyosság harmadik foka.
A nyálkahártyák kéksége
Mások nem kevésbé fontos tünet pulmonalis szívelégtelenség a nyálkahártyák cianózisa (cianózis). A cianózis a vér elégtelen oxigénellátásának eredménye. Ha normál esetben az artériás vér oxigénnel való telítettsége 95-98%, akkor légzési elégtelenség esetén nem haladja meg a 90%-ot.
puffadtság
A pulmonalis és pulmonalis szívelégtelenség harmadik fontos tünete az ödéma. Főleg a környéken találhatók Alsó végtagok, de at súlyos formák rögzítse az alsó hasat.
A kardiopulmonális elégtelenség kezelése elsősorban az azt okozó alapbetegség kezeléséből áll.
A kezelés főbb elvei
A kezelés fő elvei a következő fő tényezőkre redukálódnak:
- a hörgőgörcs megszüntetése és a hörgők nyálkából való tisztítása;
- ödéma kezelése;
- oxigén és olyan szerek kijelölése, amelyek stimulálják a légzőközpont munkáját;
- légzőgyakorlatok;
- kezelés gyulladásos betegségek tüdőszövet.
Távolítsa el a betegség okait
A betegség gyökereit már fiatalon kell keresni. Itt az alultápláltság, és az elégtelen fizikai aktivitás, valamint a szervezet salakosodása játszik szerepet. A szívelégtelenség kezelése elsősorban az érelmeszesedés kezelése, de ennek megvannak a maga sajátosságai. Először is csökkentenie kell a szív terhelését: próbáljon megszabadulni túlsúly, szabályozza a táplálkozást, tisztítja a szervezetet és természetesen az ereket.
- Mert a szív munkájának megkönnyítése hogy megszabaduljon az ödémától és felesleges folyadék a testben. Mivel az asztali só hozzájárul az ödéma kialakulásához, a beteg étrendjében minimálisra kell csökkenteni annak mennyiségét. Az ételnek mindig sózatlannak kell lennie.
- Diéta szív- és érrendszeri elégtelenség esetén gyümölcs-zöldség legyen, megfelelő mennyiségű vitaminnal és nyomelemekkel. Alma és túró ajánlott böjti napok amikor az ember csak 600–800 g almát és 300–400 g túrót eszik meg naponta. Nagy ödéma esetén az ilyen étrendet öt napig írják elő.
- Fokozatosan, ahogy az általános állapot javul, meg kell tennie emel motoros tevékenység . Emlékeztetni kell arra, hogy a hipodinamia (elégtelen fizikai aktivitás) a szív- és tüdőelégtelenség első szövetségese.
Az első fokú kardiopulmonális elégtelenség kezelése: a munka- és pihenőrendszer betartása, mérsékelt testmozgás.
Súlyosabb fokoknál korlátozni kell a fizikai aktivitást, ágy (félágy) pihenést. Táplálkozás - teljes, könnyen emészthető, gazdag fehérjében, vitaminokban, káliumban. Folyadékvisszatartásra hajlamos és azzal artériás magas vérnyomás Az asztali só mérsékelt korlátozása látható.
A kardiopulmonális elégtelenség kezelése népi gyógymódokkal
Palpitáció esetén a következők érvényesek összetétel 1:
- knotweed,
- zsurlófű,
- háromszínű lila,
- galagonya virágok.
Vegyen be mindent egyenlő mennyiségben, aprítsuk, keverjük össze. Egy evőkanál keveréket öntsünk fel egy pohár forrásban lévő vízzel, hagyjuk állni 1 órán át, szűrjük le. Igya meg a kompozíciót a nap folyamán 3-4 adagban.
szakács gyűjtemény 1:
- galagonya virágok,
- galagonya levelek,
- aranyvessző gyökér.
Két teáskanál öntsünk egy pohár forrásban lévő vizet, hagyjuk állni 1 órán át, szűrjük le. Vegyünk egyharmad pohár naponta háromszor.
Rhododendron levelek csökkenti a légszomjat, duzzanatot, szívdobogásérzést. Állandó használat mellett csökkenti a vérnyomást.
A normál szívműködéshez szükséges káliumsók elegendő mennyiségben. Sokban vannak benne szárított sárgabarack, enyhén pörkölt köles, csíráztatott gabonacsíra.
Gyógyszer a szívdobogás ellen: öntsünk 500 ml vizet egy serpenyőbe, forraljuk fel lassú tűzön, öntsünk rá egy evőkanál tavaszi adonist. Forraljuk három percig, hagyjuk 1 órán át (szorosan lezárt formában). Szűrd le. Főzet vegye 50 ml naponta háromszor. A normális szívverés általában néhány nap múlva visszatér.
Húsdarálón átpasszírozni 3 citrom, egy evőkanál mézés 100 g szárított sárgabarack. Naponta háromszor vegyen be egy evőkanál pulmonalis szívbetegség kezelésére.
Minden szívbetegségre (különösen hibára): 100 g vörös cékla lereszeljük és felöntjük 500 ml forrás- vagy kútvízzel. Naponta háromszor fél pohárral vegye be.
Szibériai bodza. Igyon egy főzetet a kéregből és a gyökerekből kardioszklerózis és szívfájdalom, szívdobogásérzés, légszomj, szívneurózisok és pulmonális szívelégtelenség esetén. Forraljon fel egy evőkanál zúzott keveréket egy pohár forrásban lévő vízzel, forralja 10 percig, hagyja 2 órán át. Szűrd le. Vegyünk fél pohárral naponta 3-szor.
Áfonya mocsár. Fiatal hajtások és levelek főzetét, például teát igyon fél pohárban naponta 3-4 alkalommal minden szívbetegségre.
Lila trikolór. A szív és a tüdő működésének javítása kardiopulmonális elégtelenségben hosszú ideje virágteát inni.
Ha naponta 2-3 alkalommal rágják meg citromhéj javul a szív munkája.
Angina pectoris esetén szívinfarktus után, pulmonális szívelégtelenség esetén készítse elő a következőket összetétel 2:
- egy liter méz
- tíz hámozatlan citrom,
- tíz fej fokhagyma (fej, nem gerezd).
Mindent ledarálunk (a citromot héjas húsdarálón húzzuk át), összekeverjük és egy hétig meleg helyre tesszük egy tiszta zománcozott tálba. Lassan, minden kortyot megízlelve igya meg naponta 1 alkalommal 4 teáskanálnyi mennyiséget. A kezelés folyamata a gyógyszeres kezelés végéig tart.
szakács összetétel 3:
- tíz evőkanál galagonya,
- öt evőkanál vadrózsa (zúzott gyümölcs).
Mindent ledarálunk, felöntjük két liter forrásban lévő vízzel. Az edényt melegen becsomagoljuk, és 24 órára meleg helyre tesszük. 24 óra elteltével szűrje le a készítményt sajtruhán keresztül. Vegyünk 200 g-ot naponta háromszor étkezés előtt.
Május gyöngyvirág neurózis, szívbetegség, keringési elégtelenség, vízhiány és epilepszia esetén alkalmazzák. A gyöngyvirág készítmények, valamint a digitálisz készítmények nélkülözhetetlenek a tüdő szívbetegségek kezelésében.
virág tinktúra: félliteres üvegben erősen nyomjuk fel a gyöngyvirág virágok felét, és töltsük fel alkohollal vagy vodkával. Temessük el 10 napig a földbe. Vegyünk 5-15 cseppet naponta háromszor, naponta 1 csepp hozzáadásával.
Virágok infúziója- 1 evőkanál virágot öntsünk egy pohár forrásban lévő vízzel. Hagyja állni 1 órát. Igyon egyharmad pohár naponta háromszor.
Szívbetegségek esetén, pulmonális szívelégtelenség tüneteivel, vegyen be 1 pohár regionális napraforgó virágokés felöntjük 1 liter vízzel. 5 percig forraljuk, 1 órát állni hagyjuk, hűtőbe tesszük. Szűrjük le és igyunk két napig hat adagban. A kezelés időtartama 1 hónap.
Ödéma kezelése pulmonális szívelégtelenségben
Használat tinktúrák körömvirág 30-50 csepp naponta háromszor étkezés előtt egy hónapig segít megszabadulni a vízhiánytól és az ödémától, és fokozza a szívműködést.
Bármilyen eredetű ödéma esetén igyon egyharmad pohár főzetet 1 evőkanálból egy hónapig vagy tovább, naponta 3-4 alkalommal. cseresznye szára.
Borókagyökér, édesgyökér, boronagyökér, leveszőgyökér(mind egyformán). Egy evőkanál zúzott keveréket ragaszkodunk egy pohárhoz hideg víz. Igyon egy negyedik csészét naponta 4 alkalommal.
Odo Menától a „A gyógynövények tulajdonságairól” című versében ezt írja a fokhagymáról: „Diocles a fokhagymát vízkórral együtt írta fel vízkórra, ezért vízzel kiszárítja a bőséges nedvességet” és a levesről: „A borral együtt a levest meggyógyítja a puffadást. gyomor és különféle belső betegségek esetén is segít. Vízhajtó, és képes megtisztítani a szabályozást..."
Csalánlevél, orbáncfű, medveszőlő levél,Öntsük az összetört keveréket 600 ml vízzel, forraljuk 5 percig. Ragaszkodjon 1 óra szűréshez. Igyon naponta 3-4 alkalommal.
Gyülekező 1:
- édesgyökér - 30 g,
- medveszőlő levél - 40 g,
- búzavirág virágok - 30 g.
Forraljon fel egy evőkanál keveréket egy pohár forrásban lévő vízzel, hagyja állni 15 percig, szűrje le. Vegyünk 1 evőkanál naponta 3-4 alkalommal.
Összejövetel 2:
- nyírfalevél - 30 g,
- zsurló gyógynövény - 30 g.
Egy evőkanálnyi keveréket öntsünk fel egy pohár forrásban lévő vízzel, forraljuk 3-5 percig, hagyjuk állni 1 órán át, szűrjük le. Igyon egy negyed pohár naponta 4-szer.
Főzet zab szalma, a kalászás kezdetétől a szemérés kezdetéig betakarítva, liter vízben 40 g mennyiségben, naponta 3-4 alkalommal igyunk fél pohárral.
Fekete retek lé mézzel kezdjen el inni napi fél pohárral, és fokozatosan növelje az adagot napi 2 pohárra.
2 teáskanál csalán gyökerei ragaszkodjon egy pohár forrásban lévő vízhez 1 órán át, és igyon naponta 3-4 alkalommal fél pohárra.
Igyál reggel 2 evőkanál hagymalé. Ehhez vegyünk este két közepes hagymát, vágjuk vékony szeletekre, szórjuk meg cukorral, és reggel nyomjuk ki a levét.
Égesd el a közönséges szárát Orosz bab vaslapon. Gyűjtsük össze a hamut, őröljük porrá, és tároljuk őrölt dugós üvegedényben. Keverjen össze 1 evőkanál vodkát fél teáskanálnyi hamuval, és vegye be naponta háromszor.
Petrezselyem(gyökér, gyümölcs, fű) nemcsak növénykeverékekben, hanem külön-külön is használják.
Áztasson 1 teáskanál magot vagy 1 evőkanál egész növényt 10 órán át 300 ml vízben, és igyon naponta 4 alkalommal 1 evőkanálnyit.
A gyökeret és a petrezselymet átengedjük egy húsdarálón, hogy 1 csésze masszát kapjunk, adjunk hozzá 0,5 liter forrásban lévő vizet, és 6-8 órán át csomagoljuk. Ezután leszűrjük, kinyomkodjuk, levet adunk hozzá. Három nap múlva ismételje meg az eljárást.
Moss meg és apríts fel 800 g petrezselymet, tedd egy serpenyőbe. Felöntjük friss tejjel, és nem túl forró sütőbe tesszük. Hagyja elpárologni a tejet, amíg az eredeti mennyiség fele a serpenyőben marad. Szűrjük le, és hagyjuk a beteget egy napon belül inni. Erős vízhajtó. Akkor is segít, ha a többi vízhajtó hatástalan.
Tök(kása és gyümölcslé belőle) - ödémával és szív-, vese- és hólyagbetegségekkel.
Vízhajtóként infúziókat vesznek belőle kakukkfű, bojtorján, csomósfű.
150 g apróra vágva bodza gyökéröntsünk 300 ml vodkát. Ragaszkodjon meleg helyen 10 napig, szűrje le. Az első három napon 10 cseppet naponta háromszor étkezés előtt, három napon 15 cseppet és három napon 20 cseppet naponta háromszor. Igyon a gyógyszer végéig.
kender pelyva régóta jó vízhajtónak tartják. Azonban sokat és gyakran kell inni.
Kéri körömvirág. A körömvirágkészítményeket szívbetegségek esetén használják duzzanat, szívdobogás és légszomj enyhítésére. Előkészítés és felhasználás, lásd fent.
Főzet a viburnum gyümölcsei fokozza a vizeletürítést és fokozza a szív összehúzódásának erejét.
Infúzió : 2 evőkanál gyümölcsöt öntsünk 200 ml forrásban lévő vízzel, melegítsük vízfürdőben 15 percig, hűtsük szobahőmérsékleten 45 percig, szűrjük le. Naponta 3-4 alkalommal vegyen be egy pohár egyharmadát. A viburnum gyümölcseit mézzel vagy benne fogyasztják tiszta forma magas vérnyomással.
vese tea infúzió formájában vizelethajtó hatású. Ugyanakkor nagy mennyiségű húgysav, karbamid és kloridok szabadulnak fel a szervezetből. Vesetea használata szükséges hosszú idő(6 hónapig) heti havi szünetekkel.
Infúzió : 2 evőkanál füvet öntsünk 300 ml forrásban lévő vízzel, forraljuk vízfürdőben 15 percig, hűtsük szobahőmérsékleten 45 percig, szűrjük le. Meleg formában vegye be fél pohárral naponta háromszor. A vese tea hatása fokozódik azzal kombinálva zsurlófű, vörösáfonyalevél, nyírfalevél.
Kirkazon. A kirkazon infúziókat, főzeteket és tinktúrákat használják hagyományos gyógyászat vizelethajtóként, valamint vízhiány és légszomj esetén. Kis adagokban a kirkazon készítmények csökkentik a vérnyomást és enyhítik a fokozott ingerlékenységet.
Infúzió: Öntsön 1 teáskanál zúzott gyökeret egy pohár forrásban lévő vízzel, ragaszkodjon egy éjszakán át meleg helyen, szűrje le. Vegye be a teljes adagot a nap folyamán 3-4 részre osztva.
Főzet. 2 teáskanál zúzott gyökeret öntsünk 500 ml forrásban lévő vízzel, és forraljuk 15 percig alacsony lángon. Ragaszkodjon 2 óráig, szűrje le. Igyon egy negyed pohár naponta 4-szer.
Tinktúra: Öntsön 1 teáskanál száraz füvet egy pohár vodkával, és ragaszkodjon sötét helyen 7 napig. Szűrd le. Vegyünk 20 cseppet naponta 3-4 alkalommal.
Pulmonális szívelégtelenség gyógyszeres kezelése: gyógyszerek, gyógyszerek, tabletták
A pulmonális szívbetegség hivatalos orvoslás útján történő kezelése mindenekelőtt az alapbetegség és annak súlyosbodásának kezelésére korlátozódik.
Az orvosi kezelés nem ugyanaz különféle formák, a szívelégtelenség megnyilvánulásai és eredete. Ezt a fizikai aktivitás korlátozásának hátterében kell elvégezni. Krónikus szívelégtelenség esetén megfelelő drog terápiaállandónak kell lennie - indokolatlan törlése gyakran dekompenzációhoz vezet.
szívglikozidok
Főleg pangásos szívelégtelenségben javallt, azzal pitvarfibrilláció, a maximálisan tolerálhatóhoz közeli dózisban írják fel, tartós szívelégtelenség esetén - folyamatosan.
Rendelje hozzá a Digoxint, Celanidet, Isolanidet tablettákban, Lantosidot cseppekben. A gyógyszerek parenterális beadása rövid távú cselekvés(Strophanthin, Korglikon) a legsúlyosabb betegek kezelésének első napjaiban hajtják végre, majd áttérnek a gyógyszerek belsejébe.
Digitális
A szívgyógyszerek közül a legfontosabb a gyűszűvirág, amelynek készítményeit háromszáz éve használják a krónikus pulmonális szívelégtelenség kezelésében. A digitalis alkalmazásának fő indikációja a krónikus szívelégtelenség, amely tachycardiával jár.
Alkalmazza gyűszűvirág belsejében por formájában. Vannak teljes (0,1 g naponta háromszor) és hiányos (0,05 g 2-3 alkalommal naponta) adagok a gyógyszerből. A többi digitálisz készítmény közül a Lantosidot (napi 3-szor 15-20 csepp), a Digitoxint (0,05-0,1 naponta háromszor) használják. A legerősebb hatás a Strofantin (0,3-0,5 mg) és a Korglikon (a kezelés első napjaiban használatos). A gyógyszereket glükózzal vagy sóoldattal (lassan!) adják be.
Diuretikumok - vízhajtók
Nemcsak ödéma, májmegnagyobbodás, nyilvánvaló pangásos elváltozások a tüdőben, hanem látens folyadékretenció esetén is. Előnyben kell részesíteni egy adott gyógyszer dózisának és alkalmazási gyakoriságának növelését, mint a váltakozást (változtatást), ill közös pályázat diuretikumokkal együtt eltérő mechanizmus hatása és hatása a sav-bázis állapotra.
A terápia hatékonyságát a napi diurézis növekedése, az ödéma konvergenciája mellett a légszomj csökkenése, a máj méretének csökkenése bizonyítja. Diuretin, Novurit 10% -os oldat (hetente 1-2 alkalommal, egyenként 1,0), Diacarb (Fonurit) írható fel. 0,25-0,5 g mennyiségben adják szájon át reggel 2-3 napon keresztül.
Gyakori diuretikum a Hypothiazid (0,25-0,5 és 1 g-ban kapható).
Perifériás értágítók
Súlyosabb esetekben a szívglikozidok és a diuretikumok elégtelen hatékonysága esetén külön vagy ezeknek a csoportoknak a gyógyszereivel együtt alkalmazzák. Hatékony pangásos elégtelenség esetén apresszin (Hidralazin), Fenigidin, Nifedipin (Corinfar), Prazosin, Captopril.
Kálium készítmények
Szívglikozidok, diuretikumok és szteroid hormonok kezelésében rendelhető. Akkor kell alkalmazni, ha kamrai extrasystoles, hypokalaemia EKG-tünetei, szívglikozidokra rezisztens tachycardia és súlyosan beteg betegek flatulenciája jelentkezik. Legcélszerűbb, bár nem mindig elegendő, megfelelő étrenddel (aszalt szilva, aszalt sárgabarack, sárgabarack, sárgabarack, őszibarack, pépes szilvalé stb.) kielégíteni a káliumszükségletet.
A dystrophiás stádiumban az albumint intravénásan adják be, az Essentiale-t, anabolikus szteroidokat - Retabolil-t használnak. Ezek a gyógyszerek ellenjavallt prosztata adenoma, rostos mastopathia, neoplazmák esetén. A folyadék eltávolításának szükségessége a pleurális üregből vagy a szívburok üregéből a sürgősségi kórházi kezelés jelzése.
Az érzelmi stressz korlátozása érdekében álmatlanság esetén nyugtatók- Sibazon (Diazepam), Nozepam (Tazepam).
A pulmonális szívelégtelenség kezelésében nagy jelentőséggel bír a vitaminterápia. A betegnek vitaminokat írnak fel B1, C, PP.
Az elégtelenség és a tüdőödéma súlyos formái esetén ganglionblokkolókat (Hexonium oldat) alkalmaznak.
Hogyan kezeljük a szívelégtelenséget?
Ha a szív nehezen pumpál vért, akkor beszélgetünk a szívelégtelenség szindrómáról. Számos betegség, mint például a szív ischaemia, magas vérnyomás, elhízás stb., hozzájárulhat a szívelégtelenség kialakulásához. Az idősebb lakosság több mint 10%-át érinti, de a fiatalokat is érintheti. Dr. Mikhail Shohat, a Yalel Yafe kórház szívelégtelenség klinikájának vezetője és Marina Gurtin orvosi tanácsadó elmondja, hogyan kezelik a kardiopulmonális elégtelenséget.
Krónikus szívelégtelenség: patogenezis, diagnózis és kezelés
Az akut szívelégtelenség tünetei
CHF: krónikus szívelégtelenség - videó bemutató
Az anyagot orvosi egyetemek hallgatóinak, gyakornokok és rezidensek, valamint minden, az emberi test iránt érdeklődő ember számára szánják.
Ne öngyógyuljon! Feltétlenül konzultáljon orvosával.
Cardiopulmonalis elégtelenség (CVD) az kóros állapot, ami a pulmonalis keringésben megnövekedett nyomás következménye. Az ilyen klinikai szindróma a szív jobb kamrájának megnövekedett terheléséhez vezet munkája során (a vér impulzustérfogatának a tüdőartériába való kilökődése során).
A szív ilyen fokozott működése idővel a szívizom megfelelő szakaszainak megvastagodását (hipertrófiát) okozza.
Mi okozza a pulmonális hipertóniát?
A mögöttes tüdőpatológia esetén az SLN ""-ként jelölhető. A cardiopulmonalis elégtelenség fogalmával azonban csak a cor pulmonale terminális, dekompenzált fázisa jelölhető. A preklinikai és kompenzált szakaszok általában a jobb kamra működésének elégtelensége hiányában zajlanak.
Az eredmény a vér oxigénellátási folyamatának megsértése a tüdőben. Az oxigénhiány kompenzálására a szív jobb kamrája reflexszerűen növeli a pulmonalis artériába kibocsátott vér mennyiségét. Ha hosszú ideig dolgozik ebben az üzemmódban izomtömeg a szív megfelelő része megnő.
A betegség kialakulásának szakaszai
- kompenzáció szakasza. Ez az az időszak, amikor a jobb kamra szívizom növekszik és fejlődik, és a vér oxigenizációjának hiányát a vér kilökődési mennyiségének növelésével kompenzálja.
- dekompenzáció szakasza. Ez az anomália előrehaladásához vezet, aminek következtében a kompenzációs mechanizmusok meghibásodnak.
e
Miért alakul ki pulmonális hipertónia?
Ezt az állapotot különféle betegségek okozhatják, amelyek a test különböző szerveit és rendszereit érintik.
A légzőrendszer részéről (bronchopulmonalis faktorok) a következő okok különböztethetők meg:
- Krónikus hörghurut.
- Hörgőelzáródáshoz kapcsolódó betegségek.
- A tüdő emfizémája.
- Tüdőgyulladás, amelyet kiterjedt elváltozás jellemez.
- A tüdőszövet szklerózisa.
- A tüdő tuberkulózisa.
- Bronchiectasis.
- Bronchiális asztma.
- Cisztás fibrózis.
- A kollagenózisok csoportjába tartozó betegségek.

A betegség kialakulásához vezető érrendszeri patológia:
- Ateroszklerotikus érbetegség.
- A szív jobb oldalát összenyomó aneurizma.
- A tüdő ereinek gyulladásos elváltozása.
- és annak ágai.
A mellkas, a rekeszizom és a mediastinum okai:
- A mediastinum daganatai.
- Scolioticus vagy kyphoscolioticus deformitás.
- Spondylarthrosis ankylopoetica.
- A rekeszizom beidegzésének hiánya (például a nyaki plexus patológiájában).
- Betegségek, amelyeket a beidegzés zavara és ennek következtében a rekeszizom izombénulása vagy bénulása jellemez (poliomyelitis, myasthenia gravis, botulizmus).

Formái és klinikai megnyilvánulásai
A tanfolyam jellegétől függően a kardiopulmonális elégtelenség két formáját különböztetjük meg:
- Akut kardiopulmonális elégtelenség.
- A kardiopulmonális elégtelenség krónikus formája.
A betegség lefolyásának lehetőségei
A kardiopulmonális elégtelenség lefolyásának különböző típusait az uralkodó tünetek figyelembevételével határozzák meg.
- Légzőszervi. A klinikai képben fulladásos epizódok, légzési elégtelenség, zihálás légzéskor érvényesül.
- Agyi. Az agy patológiájának tünetei uralkodnak: pszichomotoros izgatottság, agresszió, eufória, pszichotikus megnyilvánulások, depressziós hangulat, depresszió, kábulat lehetséges.
- Anginális. Klinikai kép ezzel a változattal a lefolyás hasonló a klinikához - jellemző a fájdalom a szív régiójában besugárzás nélkül.
- Hasi. Az epigasztrikus régió fájdalmai és a dyspeptikus tünetek miatt a patológia lefolyásának ezt a változatát meg kell különböztetni a peptikus fekély súlyosbodásától.
- Collaptoid. Súlyos fizikai gyengeség, a végtagok elfehéredése és hidegsége, tachycardia jellemzi.

A betegség akut formája
Az akut tüdőelégtelenség arra utal vészhelyzetek azonnali kórházi kezelést igényel az intenzív osztályon.
A betegség akut formájának okai:
- A tüdőartéria tromboembóliája vagy görcse.
- Gyulladásos folyamat, amely nagy mennyiségű tüdőszövetet rögzít.
- Elhúzódó asztmás roham.
- Pneumo- vagy hidrothorax.
- Súlyos mitrális billentyű-elégtelenség.
- A mellkas traumás sérülései.
- Szelepprotézis elégtelensége.
- Mediastinalis emphysema.

Az elégtelenség akut formájának jelei
A kardiopulmonális elégtelenség ezen formájára a következő tünetek jellemzőek:
- Sekély légzés, nagyon gyors.
- Nyomásesés.
- Légszomj.
- Kidudorodó vénák a nyakban.
- Az inspiráció elégtelenségének szubjektív érzése, levegőhiány, fulladásig.
- A végtagok hőmérsékletének csökkentése.
- Cianózis.
- Hideg verejték.
- Fájdalom a mellkasban.
- Egyes esetekben pulzálás van az epigasztrikus régióban.
Krónikus forma
Ha nem tulajdonít jelentőséget a tüneteknek, és nem kezeli a patológiát, akkor krónikus szív- és tüdőelégtelenség kialakulását idézheti elő, amely hosszú ideig - több hónapig, egyes esetekben évekig tart.
Az elégtelenség ezen formájának jellemző megnyilvánulásai a következő tünetek:
- Légszomj előfordulása, egészen légzési elégtelenségig, fizikai erőfeszítés során.
- Gyors fáradtság.
- Pulzáció jelenléte az epigastriumban.
- A végtagok kékes elszíneződése.
- Szédülés, egyensúlyhiány.
- Fokozott szívverés.
A következő jelek jelzik a kardiopulmonális elégtelenség progresszióját és a dekompenzáció szakaszának kezdetét:
- Légszomj jelenléte nyugalomban, a fekvő helyzet egyértelmű növekedésével.
- Fájdalom a szív ischaemiás régiójában.
- A nyaki vénák duzzanata, beleértve az inspirációt is.
- Artériás hipotenzió.
- Nehézségérzet a jobb hypochondriumban, hepatomegalia.
- Az ödéma elleni terápiának ellenálló ödéma.

A betegség további progressziójával és a terminál szakasz, toxikus encephalopathia és nephropathia alakul ki, amely a következő tünetek megjelenésével nyilvánul meg:
- Letargia.
- Fásultság.
- Fokozott álmosság.
- A mentális funkciók elégtelensége.
- Csökkent vizeletkibocsátás, veseelégtelenség.
- A vérben - és a hemoglobinszint emelkedése.

Diagnosztikai megközelítések
A betegség diagnosztizálására a szakember számos technikát alkalmaz:
- Az auskultáció a tompa szívhangokat regisztrálja és.
- A röntgenfelvétel a következő jellemzőkkel rendelkezik: kóros elváltozások a tüdőszövetben és a szív határainak jobbra tágulása.
- A tüdő és a szívizom megváltozott területeinek részletesebb vizsgálatához számítógépes tomográfia írható elő.
- Az árfolyamért funkcionális állapot billentyűkészülék és a szívizom kontraktilis aktivitása, echokardiográfiás vizsgálatot írnak elő.
- a szívszövet vezetési és ingerlékenységi funkcióinak értékelése céljából készült; valamint a szívizom hipertrófiás területeinek azonosítása, az ischaemiás gócok lokalizálása, ritmuszavarok.

- A tüdő angiográfiája lehetővé teszi az érrendszeri károsodás mértékének, a vérrögök jelenlétének, az atheroscleroticus érkárosodásnak a megjelenítését.
- A szív és a nagy erek üregeiben lévő nyomás mérésére manométerrel katéterezést végeznek.
- A spirometria lehetővé teszi a légzési elégtelenség súlyosságának felmérését.
Ez az átfogó vizsgálat amint lehetséges azonosítani kell a kardiopulmonális elégtelenség tüneteit, és azonnal kezelni kell az életveszélyes szövődmények elkerülése érdekében.
Szükséges a betegség mielőbbi diagnosztizálása. korai időpontok, hiszen így elkerülhető a visszafordíthatatlan változások kialakulása a szívizomban, májban, agyban, vesében.
A betegség akut formájának kezelésének taktikája
A kardiopulmonális elégtelenség kezelése, időzítése és sajátosságai - a betegség formájától függ.
A terápiás intézkedéseket az intenzív osztályon kell elvégezni, mivel a betegség akut formája az életveszélyesállapot.
Ebben az esetben a gyógyszeres kezelést a szükséges bevezetésével végzik gyógyszerek intravénásan.
- Az orrkátéter felszerelésével biztosítani kell, hogy a páciens oxigénkeveréket lélegezzen be, hogy a vért jobban telítse oxigénmolekulákkal. Ez az intézkedés enyhíti az oxigénhiány kórokozó hatását a szervezet szerveire és szöveteire. A legsúlyosabb esetekben gépi lélegeztetés javasolt.
- A pulmonalis artéria törzsének, valamint ágainak tromboembóliája esetén trombolitikus gyógyszerek bevezetése javasolt.
- A hörgőfalak görcsének enyhítésére és a légzés normalizálására az atropin bevezetése javasolt.
- A kis körben a magas vérnyomás enyhítésére és az érrendszeri tónus normalizálására papaverint adnak be.
- Az antikoaguláns gyógyszerek bevezetése a szívüregek és az erek trombózisának megelőzése.
- A szívizom összehúzódása normalizálja az aminofillint. Ugyanez a gyógymód minimálisra csökkenti a légzési elégtelenség megnyilvánulását.

Terápiás intézkedések a betegség krónikus formájában
Ebben az esetben a terápiás sémában előtérbe kerül a patológiát okozó mögöttes patológia kezelése:
- A hörgőtágítókat bronchopulmonalis patológiában használják.
- Hormonális szerek (glukokortikoszteroidok, mint gyulladáscsökkentők).
- Kálium-megtakarító diuretikumok a torlódások csökkentésére és a felesleges folyadék eltávolítására.
- A szívizom elégtelen kontraktilitása esetén szívglikozidokat szokás alkalmazni.
- A vérnyomás normalizálása a béta-blokkolók csoportjába tartozó gyógyszerek segítségével történik.

- A légzés és a szívverés funkcióinak elégtelensége esetén kámfort vagy koffeint adnak a központi szint stimulálására, a vazomotoros centrum stimuláló képességére támaszkodva.
- A kardioprotektív hatású eszközök a szívizomsejtek és az érfal sejtjeinek védelme az oxigénhiány következtében fellépő pusztulástól. Ez a szívizom kontraktilis funkciójának elégtelenségének megelőzése.
- A kálium- és magnéziumtartalmú gyógyszerek jótékony hatással vannak a hipoxia által károsodott szövetek anyagcsere-folyamataira.
- Súlyos eritrocitózis esetén véralvadás formájában kell beavatkozni, majd a szükséges mennyiségű vért speciális oldatokkal pótolni.
- A jövőben a betegnek erősen javasolt a kizárása rossz szokások ragaszkodjon az alacsony sótartalmú diétához csökkentett tartalom zsírokat, valamint korlátozza az elfogyasztott folyadék mennyiségét. A fizikai aktivitást és a pszicho-érzelmi stresszt is korlátozni kell.
A kardiopulmonális elégtelenség súlyos szövődményei elkerülhetők a kezelőorvos rendszeres ellenőrzésével és az időben történő megelőző intézkedésekkel.
- a cor pulmonale dekompenzált stádiuma, amely akut vagy krónikus jobb kamrai szívelégtelenséggel jár. Légszomj, tachycardia, szívtáji fájdalom, perifériás ödéma, hepatomegalia, a bőr kékes elszíneződése, a nyaki vénák duzzanata jellemzi. Műszeres diagnosztika radiológiai, elektrokardiográfiás és echokardiográfiás adatok értékelése alapján. A szív- és tüdőelégtelenség kezelése magában foglalja a szindróma kialakulását okozó betegségek kezelését, értágítók, vérnyomáscsökkentők, vízhajtók, oxigénterápia alkalmazását.
ICD-10
I27 A pulmonalis szívelégtelenség egyéb formái

Általános információ
A szív- és tüdőelégtelenség (CLN) olyan klinikai szindróma, amely pulmonális hipertónián, hipertrófián vagy a jobb kamra kitágulásán alapul, keringési elégtelenség tüneteivel. Patológiával együtt fejlődik bronchopulmonalis rendszer, tüdőerekés torakofrén terület. A pulmonológiában a kardiopulmonális elégtelenséget néha "cor pulmonale"-nek (PC) nevezik, de ezek a fogalmak nem azonosak. Kardiopulmonális elégtelenség esetén csak a cor pulmonale dekompenzált fázisát kell érteni. III szakasz pulmonális hipertónia). A pulmonalis hypertonia I. (preklinikai) és II. (stabil) stádiuma a jobb kamrai elégtelenség jelei nélkül jelentkezik, ezért kompenzált cor pulmonale-nak tekintik.

Az okok
A kardiopulmonális elégtelenség kialakulása a tartós pulmonális hipertónián alapul, amely egy bizonyos szakaszban a kompenzációs mechanizmusok lebomlását okozza, aminek következtében a hipertrófiás jobb kamra már nem képes megbirkózni a bejövő vér szivattyúzásával. vénás vér. A jobb kamra diszfunkcióját három okcsoport okozhatja: bronchopulmonalis, vascularis, thoracophren.
Az okok első csoportjába több mint 20 ismert nozológia tartozik, ez teszi ki az összes cor pulmonale eset 80%-át. Közülük a leggyakoribbak az alveolusok légtelítettségét sértő betegségek: obstruktív bronchitis, BEB, bronchiális asztma, lobaris tüdőgyulladás, fibrózisos alveolitis, tüdőtuberkulózis, pneumokoniózis, pneumoszklerózis, Beck-szarkoidózis, cisztás fibrózis, policisztás tüdőbetegség. A bronchopulmonalis genezis kardiopulmonális elégtelenségének kialakulása kollagenózisokkal (szisztémás lupus erythematosus, szisztémás scleroderma, dermatomyositis stb.) lehetséges. Egyes esetekben kiterjedt tüdőreszekciók okozzák a cor pulmonale dekompenzációját.
A tényezők második csoportja a pulmonalis vaszkuláris ágy elváltozását érinti. A legtöbb esetben a kardiopulmonális elégtelenség kialakulását megelőzi a tüdőembólia, a tüdővénák és a tüdőartéria összenyomódása daganatos képződmények, pulmonalis vasculitis, sarlósejtes vérszegénység.
Az okok harmadik csoportjába a mellkas és a rekeszizom mozgáskorlátozottságával járó állapotok tartoznak. Ezek közé tartozik a mellkas különböző deformitásai és a gerinc görbülete (kyphosis, kyphoscoliosis), masszív mellhártyagyulladás, többszörös bordatörés, spondylitis ankylopoetica, Pickwick-szindróma (elhízás-hipoventilációs szindróma). A rekeszizom károsodott mobilitása krónikus neuromuszkuláris betegségekre (myasthenia gravis, gyermekbénulás), botulizmusra, parézisre és a rekeszizom bénulására jellemző. A második és harmadik csoportba tartozó betegségek összesen az esetek 20%-ában okoznak cor pulmonale-t.
Osztályozás
A kardiopulmonális elégtelenség lehet akut, szubakut és krónikus. Tehát az akut pulmonális szív mindig dekompenzált, szubakut és krónikus - a jobb kamrai elégtelenség jelenlétében és anélkül is folytatódhat.
Az akut cardiopulmonalis elégtelenség kialakulása általában masszív tüdőembólia, billentyű pneumothorax, mediastinalis emphysema, asthmatikus állapot hátterében fordul elő. Az akut LS néhány órán belül kialakul a pulmonalis artéria éles és hirtelen nyomásnövekedése miatt, amelyet a jobb kamra üregének tágulása (dilatációja), falainak elvékonyodása kísér. A szubakut és krónikus formák jellemzőek más vaszkuláris, bronchopulmonalis és thoracophreniás elváltozásokra. Ezekben az esetekben a krónikus LS több hónapon, sőt évig is kialakul, és a jobb kamrai szívizom súlyos hipertrófiájával jár.
A kardiopulmonális elégtelenség különböző klinikai típusokban fordulhat elő: légúti, agyi, anginás, hasi, collaptoid változat, bizonyos tünetek túlsúlyával. A dekompenzált LS légúti formájának klinikáján a légszomj, fulladásos epizódok, köhögés, sípoló légzés, cianózis dominál. Az agyi változatnál az encephalopathia jelei kerülnek előtérbe: ingerlékenység, agresszivitás, eufória, néha pszichózisok vagy éppen ellenkezőleg, álmosság, letargia, apátia. Szédülés és tartós fejfájás zavarhat; súlyos esetekben ájulás, görcsök, intelligencia csökkenés jelentkezik.
A cardiopulmonalis elégtelenség anginás típusa az angina pectoris klinikájához hasonlít, jellegzetes erőteljes fájdalom a szív régiójában besugárzás és fulladás nélkül. A dekompenzált LS hasi változata epigasztriumi fájdalommal, hányingerrel és hányással, néha az emésztőrendszer hipoxiája miatt gyomorfekély kialakulásával jár. A collaptoid változatra az artériás hipotenzió átmeneti epizódjai jellemzőek, melyeket súlyos gyengeség, sápadtság, erős izzadás, hideg végtagok, tachycardia és fonalas pulzus kísér.
A kardiopulmonális elégtelenség tünetei
Az akut szív- és tüdőelégtelenséget a hirtelen fellépő és a beteg állapotának néhány perc vagy óra alatt bekövetkező hirtelen romlása jellemzi. Fájdalmak vannak a szív régiójában, amelyet súlyos légszomj, fulladásérzés és halálfélelem kísér. Cianózis jellemzi artériás hipotenzió. Felsorolt tünetekálló vagy ülő helyzet növekedése, ami a szív jobb felében a véráramlás csökkenésével jár. A halál a kamrafibrillációtól és a szívmegállástól számított perceken belül bekövetkezhet.
Más esetekben előfordulhat, hogy az akut kardiopulmonális elégtelenség képe nem bontakozik ki olyan gyorsan. A légszomjat mellkasi fájdalom kíséri légzéssel, hemoptysissel, tachycardiával. Progresszív jobb kamrai elégtelenség esetén súlyos fájdalom jelentkezik a jobb hypochondriumban, a máj növekedése és megnyúlása miatt. rostos membrán. A központi vénás nyomás növekedése miatt a jugularis vénák duzzanata jelenik meg.
A krónikus kardiopulmonális elégtelenség fokozatosan alakul ki, és a vénás rendszerben a vér stagnálását tükrözi. nagy kör keringés. A fizikai aktivitással szembeni tolerancia csökken, a légszomj tartós. A nasolabialis háromszög, az orrhegy, az áll, a fülek és az ujjbegyek cianózisa hívja fel a figyelmet. Vannak retrosternalis fájdalom (pulmonalis "angina pectoris") rohamok, amelyek nem szűnnek meg nitroglicerin bevételével, de aminofillin beadása után csökkennek.
A krónikus kardiopulmonális elégtelenségben szenvedő betegek fáradtságot, fáradtságot, álmosságot észlelnek. Fizikai erőfeszítéssel ájulás léphet fel. A krónikus LS dekompenzációját a jobb hypochondriumban jelentkező nehézség és fájdalom, nocturia és perifériás ödéma is jelzi. A későbbi szakaszokban ödémás szindróma, hidrothorax, ascites, szív cachexia észlelhető.
Diagnosztika
A kardiopulmonális elégtelenség kialakulásában végzett diagnosztikai keresés célja az alapbetegség azonosítása, valamint a dekompenzáció mértékének felmérése. A fizikális és műszeres adatok helyes értelmezéséhez a beteget pulmonológus és kardiológus szakorvossal kell megvizsgálni. A szív- és tüdőelégtelenségben szenvedő betegek objektív vizsgálata hordó mellkasi deformációt, hepatomegáliát, a lábfejek és a lábak pasztositását mutatja. A precordiális régió tapintásakor szívimpulzust határoznak meg, ütéssel - a szív viszonylagos tompaságának határainak kitágításával. Jellemzően a vérnyomás csökkenése, gyakori aritmiás pulzus. Az auskultációs adatokat tompa szívhangok jellemzik, az ékezetes II pulmonalis artéria, a II tónus kettéhasadása vagy kettéválasztása, kóros III és IV tónusok megjelenése, szisztolés zörej, ami tricuspidalis elégtelenségre utal.
A kardiopulmonális elégtelenség legértékesebb laboratóriumi kritériumai a vérgáz paraméterek: pO2 csökkenés, pCO2 növekedés, légúti acidózis. A mellkasröntgen nemcsak a tüdőkárosodást, hanem a kardiomegalia és a pulmonalis hypertonia jeleit is kimutathatja. A PE gyanúja esetén angiopulmonográfia és lélegeztető-perfúziós tüdőszcintigráfia javasolt.
 Ha a férj ingerlékeny lett
Ha a férj ingerlékeny lett Tabletták a cukorbetegség számára
Tabletták a cukorbetegség számára Továbbá - kell-e vessző?
Továbbá - kell-e vessző? Hogyan készülnek a számítógépes játékok?
Hogyan készülnek a számítógépes játékok? Álomértelmezés arany, miért álmodik aranyról, álomban aranyról
Álomértelmezés arany, miért álmodik aranyról, álomban aranyról Húgyhólyaghurut húgycsőmosás Hogyan kell felhelyezni a szubklavia katétert
Húgyhólyaghurut húgycsőmosás Hogyan kell felhelyezni a szubklavia katétert Horoszkóp disznó és tigris. Tigris - Malac. Kompatibilitás
Horoszkóp disznó és tigris. Tigris - Malac. Kompatibilitás